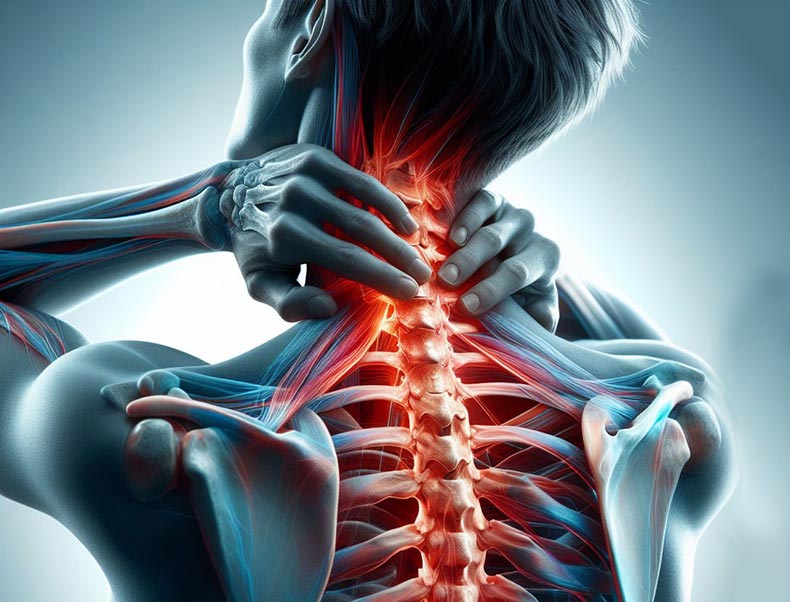
הגורמים לפריצת דיסק בצוואר כוללים בין היתר נזקי חבלה, שימוש יתר ועוד. פריצת דיסק צווארית היא מצב שכיח ומשבית המשפיע על איכות חייהם של אנשים רבים. בפריצת דיסק צווארית הדיסק בין חוליות עמוד השדרה הצווארי נקרע והחומר דמוי הג'ל הפנימי דולף החוצה. החומר שבקע (Nucleus pulposus) עלול ליצור לחץ על חוט השדרה או על שורשי העצבים. תסמינים אפשריים עשויים לכלול כאב, חוסר תחושה, עקצוץ או חולשה בצוואר, בכתף, בזרוע או ביד.
חשוב לזהות את הסימנים והתסמינים של פריצת דיסק צווארית ובמידת הצורך לפנות לטיפול מתאים. אבחון וטיפול מוקדם יכולים לשפר את הפרוגנוזה ואת התוצאה של פריצת דיסק צווארית. ברוב המקרים די בטיפול שמרני כגון כירופרקטי כדי לשפר את מצב החולה. במקרי קיצון יהיה צורך בניהול כירורגי הכולל הסרת חומר הדיסק שפרץ וגורם לתסמינים. עם זאת, כדי למנוע פריצת דיסק בצוואר צריך להכיר את הגורמים שעלולים לאפשר זאת. במאמר הנוכחי "הגורמים לפריצת דיסק בצוואר" נדון בנושא.
הגורמים לפריצת דיסק בצוואר – רקע
פריצת דיסק צווארית (Cervical Disc Herniation – CDH) היא אחת האבחנות השכיחות ביותר בתחום רפואת עמוד השדרה וגורם מוביל לכאבי צוואר. במצב זה חלקל מהגרעין הרך (nucleus pulposus) הנמצא בתוך הדיסק הבין־חולייתי, נודד מעבר לגבולותיו התקינים דרך קרעים/היחלשות בטבעת הסיבית (annulus fibrosus). במיקומו החדש החומר הזה עלול ללחוץ על שורשי עצב (רדיקולופתיה) או על חוט השדרה (מיאלופתיה). מבחינה קלינית, מטופלים עם פריצת דיסק בצוואר מתלוננים על כאב צוואר המקרין ליד, נימול/חולשה, ולעיתים סימנים של לחץ על חוט השדרה (Margetis & Al Khalili, 2025; Hammer, 2016).
בעוד שבעבר נתפסה פריצת הדיסק כאירוע מכני פשוט של "בלאי" או תוצאה של הרמת משקל לא נכונה, הספרות המדעית של שני העשורים האחרונים (2000 – 2026) מציגה תמונה מורכבת הרבה יותר. כיום מובן כי פריצת דיסק אינה אירוע יחיד בלבד אלא נקודת הקצה של תהליך פתולוגי מתמשך, המושפע מאינטראקציה דינמית בין נטייה גנטית מולדת, תהליכים ביוכימיים דלקתיים, עומסים ביומכניים המשתנים בהתאם לאורח החיים הטכנולוגי, וגורמים מטבוליים סיסטמיים.
אצל חלק מהאנשים פריצת דיסק בצוואר היא תוצאה של טראומה חדה, אך לרוב היא מתפתחת על רקע תהליך ניווני מתמשך בשילוב של ביולוגיה (שינויים בתאי הדיסק ובמטריקס) ומכניקה (עומסים, תנועתיות, יציבות וסבילות רקמה) (Kadow, 2015; Vergroesen, 2015). מאמר זה סוקר לעומק את הגורמים לפריצת דיסק צווארית, החל מהרמה המולקולרית של הזדקנות התא ועד לרמת המקרו של עומסים ארגונומיים בעידן הסמארטפונים.
אנטומיה ותפקוד: למה הדיסק הצווארי מועד לפורענות?
כדי להבין את הגורמים לפריצת דיסק, יש להבין תחילה את המבנה הייחודי של הדיסק הבין-חולייתי ואת "מפל הניוון" (Degenerative Cascade) שמוביל לכשל המבני שלו. הדיסק מורכב משלושה חלקים עיקריים:
- הגרעין המוכי (Nucleus Pulposus – NP) – נוזלי־ג’לטיני יחסית
- הטבעת סיבית (Annulus Fibrosus – AF) – שכבות קולגן
- לוחיות הקצה (Endplates) המחברות בין הדיסק לחוליות.
בצוואר, הדיסקים קטנים יותר מאשר בגב התחתון אך עובדים בסביבה ביומכנית מורכבת: טווחי תנועה גדולים (כיפוף, יישור, רוטציה והטיה), נשיאת משקל ראש והעברת עומסים בכל תנוחה. לכן כל פגיעה בתזונת הדיסק, בהרכב המטריקס או בשלמות הטבעת והלוחיות הסופיות עשויה להאיץ תהליך ניווני ולהעלות סיכון להתפחות בלט דיסק, בקע דיסק או פריצת דיסק (Kadow, 2015; Swanson, 2021).
התייבשות ואובדן לחץ הידרוסטטי
במצב בריאותי תקין, הגרעין המוכי עשיר במים ובפרוטאוגליקנים, ובראשם האגרקן (Aggrecan), המעניקים לדיסק את היכולת לספוח נוזלים ולשמור על לחץ הידרוסטטי (Margetis & Dowling, 2025). לחץ זה הוא שמאפשר לדיסק לבלום זעזועים ולהרחיק את החוליות זו מזו. הגורם הראשוני והמשמעותי ביותר בדרך לפריצת דיסק הוא הירידה ביכולת הסינתזה של תאי הגרעין. עם הגיל ובהשפעת גורמי סיכון, התאים מייצרים פחות אגרקן ויותר קולגן פיברוטי (מסוג I במקום מסוג II), מה שמוביל להתייבשות (Desiccation) של הדיסק. כאשר הדיסק מתייבש, הוא מאבד גובה, והעומסים המכניים שבעבר נבלמו על ידי הנוזל עוברים ישירות אל דפנות הטבעת הסיבית (Rider et al., 2018).
דלקת כמנגנון הרס
המחקר העדכני מדגיש כי פריצת דיסק אינה רק אירוע מכני אלא תהליך ביולוגי דלקתי. תאי דיסק מנוונים מפרישים ציטוקינים פרו-דלקתיים כגון IL-1β ו-TNF-α. חומרים אלו מפעילים אנזימים מפרקי מטריקס (כגון MMPs ו-ADAMTSs) אשר "מעכלים" את הדיסק מבפנים, מחלישים את הטבעת הסיבית ומאפשרים לגרעין לפרוץ החוצה (Rider et al., 2018). יתרה מכך, מחקרים מראים כי לעיתים קרובות הכאב ברדיקולופתיה צווארית נובע מהדלקת הכימית סביב העצב ולא רק מהלחץ המכני של הדיסק הפרוץ עצמו (Gusjm et al., 2024).
המנגנון המרכזי: מעגל קסמים בין עומס מכני לתהליך ניווני
אחד המודלים המשכנעים להבנת התפתחות ניוון דיסק שמהווה קרקע פוריה לפריצה הוא מודל מעגל הקסמים. מעגל זה כולל:
- עומס מכני־יתר (או עומס לא מותאם) ← תגובה תאית קטבולית (פירוק) ← ירידה ביכולת אגירת מים של המטריקס ← ירידה בלחץ ההידרוסטטי התקין ← שינוי חלוקת כוחות ← נוצרים יותר כוחות גזירה שמחמירים עוד יותר את הפגיעה הביולוגית.
כך אפשר להיכנס למעגל מכל נקודה: טראומה מיקרוסקופית, דלקת, ירידה בתזונה לרקמה, עישון, או נטייה גנטית-ולסיים באותה פתולוגיה: דיסק מיובש, טבעת מוחלשת וסיכון מוגבר לפריצה (Vergroesen, 2015). ברמה המולקולרית מתוארת סטייה מהומאוסטזיס. יותר ציטוקינים פרו־דלקתיים ואנזימי פירוק, פחות ייצור רכיבי מטריקס, ולעיתים חדירה עצבית/וסקולרית בלתי תקינה לרקמה-שיכולה לתרום לכאב ולרגישות (Kadow, 2015; Peng, 2018).
הגורם הגדול: גיל וניוון דיסק
במחקרי הדמיה גדולים רואים שינויים ניווניים בצוואר שכיחים מאוד עם העלייה בגיל, גם אצל אנשים ללא תסמינים. בדגימות אוכלוסייה רחבות נמצאו ממצאים ניווניים ברמות שונות לאורך טווח גילאים גדול, כשהשכיחות עולה עם הגיל ולעיתים קיימים הבדלים לפי מין (Tao, 2021; Wang, 2019).
זה מלמד שני דברים חשובים לגבי גורמים לפריצת דיסק:
- ניוון הוא תשתית שכיחה שבה הדיסק מאבד מים וגמישות, נוצרים סדקים בטבעת, והיציבות הביומכנית משתנה.
ניוון אינו שווה בהכרח כאב או פריצה. יש אנשים עם ניוון משמעותי ללא תסמינים, ואחרים עם פריצה קטנה אך תסמינים חזקים. לכן גורמים נוספים כגון עומס, אורח חיים, מחלות רקע, טראומה, משפיעים על המעבר מניוון שקט לפריצה סימפטומטית (Hammer, 2016; Sharrak, 2023).
גורמים שאינם ניתנים לשינוי: גנטיקה, מבנה, ומחלוקת מי בסיכון?
1) גנטיקה ונטייה ביולוגית
קיימת תמיכה רחבה ברעיון שהנטייה לניוון דיסק מושפעת מגנטיקה, ושזה מכין את הקרקע לפריצת דיסק. מודלים עדכניים מדגישים שהמעגל הניווני פועל על רקע הגדרות מפעל ביולוגיות, התכונות שמכתיבות איך הדיסק מגיב לעומס, לתזונה ולדלקת (Vergroesen, 2015). אחת התגליות המשמעותיות ביותר במחקר האטיולוגי היא ההשפעה של הגנטיקה. מחקרי תאומים הראו כי התורשה אחראית לכ-75% מהשונות באופן שבו הדיסק מתנוון.
מתברר על פי המחקרים הללו שמוטציות בגנים של קולגן (COL9A2, COL9A3) המקודדים לחלבון מסוג IX נמצאו קשורות ישירות לסיכון לפריצת דיסק. קולגן מסוג IX משמש כ"דבק" מולקולרי המייצב את רשת הקולגן בדיסק. בהיבט קליני, המשמעות היא שלא תמיד ניתן להסביר פריצה רק באמצעות מה עשיתי לא נכון. לפעמים יש שילוב של נטייה רקמתית עם גורם סביבתי.
2) מבנה וטופוגרפיה של אזור הפריצה
פריצות נוטות להתרחש לעיתים קרובות בכיוון פוסטרו־לטרלי (אחורי־צידי), אזור שבו הטבעת דקה יותר וההגנה הרצועתית פחות “אחידה”, ולכן לחץ מכני ושינויים ניווניים יכולים להוביל ביתר קלות לנדידת חומר דיסק לתעלה/לפורמן (Sharrak, 2023).
3) גיל שיא ומין
בנתוני אוכלוסייה שונים תואר שיא שכיחות סביב העשורים האמצעיים של החיים, ולעיתים דיווחים על שיעור גבוה יותר בנשים בחלק מהדגימות (Sharrak, 2023). עם זאת, מדדי שכיחות ותחלואה תלויים בהגדרות (סימפטומים מול הדמיה, נתוני ביטוח/מרשמים מול אבחנה קלינית), ולכן מומלץ להתייחס למגמה הכללית ולא למספר יחיד.
גורמים ניתנים לשינוי: עישון, מחלות מטבוליות, ואורח חיים
1) עישון: קשר עקבי לנוון דיסק ולסיכון מוגבר
עישון הוא אחד הגורמים הנחקרים ביותר בהקשר של ניוון דיסק, והספרות מצביעה על קשר ביולוגי סביר (פגיעה במיקרו־סירקולציה, שינוי תגובה דלקתית, השפעה על תאי דיסק ומטריקס) (Rajesh, 2022; Kadow, 2015). בצוואר ספציפית, מחקר רטרוספקטיבי מצא שעישון קשור לדרגות ניוון גבוהות יותר בדיסקים צוואריים, וכן קשר למאפייני כאב (Chen, 2018).
מחקר רטרוספקטיבי עדכני מצא כי ניוון הדיסק בגבהים C4-C7 היה חמור משמעותית אצל מעשנים בהשוואה ללא מעשנים. הממצא המדאיג הראה שאפילו היסטוריה של עישון של פחות מ-10 שנים הספיקה כדי לגרום לנזק משמעותי, ללא הבדל סטטיסטי מובהק מול מעשנים כבדים יותר (Kiraz & Kina, 2025).
המנגנונים שדרכם העישון פוגע בדיסק כוללים (Kiraz & Kina, 2025; Elmasry et al., 2015):
- פגיעה וסקולרית: הניקוטין גורם לכיווץ כלי דם המזינים את החוליות, מה שמוביל ל"חנק" של הדיסק ולמחסור בחמצן ובגלוקוז.
- רעילות ישירה: מרכיבי העשן פוגעים ישירות ב-DNA של תאי הדיסק, מעכבים את ייצור הפרוטאוגליקנים ומאיצים את המוות התאי (Apoptosis).
- פגיעה בביטוי גנים: עישון משנה את הביטוי של גנים האחראים על תחזוקת המטריקס, מה שמוביל להחלשת הטבעת הסיבית.
המשמעות: עישון אינו “הסבר יחיד”, אך הוא מגביר פגיעוּת של הדיסק לתהליך ניווני וכך מעלה הסתברות לפריצה.
3) השמנת יתר (Obesity): עומס כפול
הקשר בין השמנה לפריצת דיסק אינו מכני בלבד. מחקרי רנדומיזציה מנדליאנית (Mendelian Randomization) מהשנים האחרונות סיפקו ראיות חזקות לכך ש-BMI גבוה הוא גורם סיבתי ישיר לניוון דיסק ולסיאטיקה (Zhang & Li, 2025; Zhou et al., 2021). השמנה פועלת בשני מישורים (Jackson & Devine, 2016; Yuan et al., 2021):
דלקת סיסטמית: רקמת שומן עודפת מפרישה הורמונים דלקתיים הנקראים אדיפוקינים (Adipokines), כגון לפטין. רמות גבוהות של לפטין בדם מעודדות תהליכים דלקתיים בתוך הדיסק ומאיצות את פירוק המטריקס.
שינוי ביומכני: משקל עודף משנה את היציבה (למשל, הגברת הקיפוזיס הגבי) ומגדיל את העומסים המכניים הפועלים על עמוד השדרה הצווארי והמותני.
4) יושבנות (Sedentary Lifestyle) וחוסר פעילות גופנית
אורח חיים יושבני הוכח כגורם סיכון משמעותי לכאבי גב וצוואר ולניוון דיסק. מחקרים הראו קשר סיבתי בין זמן מסך פנאי (Leisure Screen Time) לבין הסיכון לפתח פריצת דיסק, היצרות תעלה וכאב כרוני (Zhang & Li, 2025). מנגנון הפגיעה כולל החלשות של השרירים המייצבים העמוקים של הצוואר (Deep Neck Flexors), ירידה בזרימת הדם המקומית, ופגיעה בחילוף החומרים של הדיסק התלוי בתנועה לצורך "שאיבה" של נוזלים (Mahdavi et al., 2021).
5) מחלות רקע ומטבוליזם: “איכות רקמה” וסיכון מצטבר
מחקרי אוכלוסייה מצביעים על קשרים (לעיתים חלשים אך עקביים) בין ניוון צווארי לבין מצבים כמו אוסטאופורוזיס או קומורבידיות מצטברת (Wang, 2019; Lambrechts, 2021). הרציונל ברור: הדיסק הוא רקמה עם תזונה מוגבלת יחסית, וכל מצב שמחמיר אספקת חמצן/נוטריינטים, דלקת מערכתית או איכות קולגן ומטריקס-עשוי להשפיע לאורך זמן.
במחקר על קומורבידיות ודיסק ניווני צווארי הודגש שעומס מחלות רקע עם הגיל עשוי להתלוות לחומרת ניוון (Lambrechts, 2021). זה לא אומר שמחלה “גורמת” לפריצה לבדה, אלא שהיא יכולה להוריד את סף הסבילות של המערכת.
6) פעילות גופנית, כוח ותפקוד
כאן נדרש דיוק: פעילות גופנית מתונה וחיזוק עשויים לשפר תפקוד צוואר־שכמות ולהפחית כאב אצל חלק מהאנשים, אך הם אינם “מבטלים” ניוון דיסק. בהקשר של גורמים לפריצה, הסיכון עולה בעיקר כשיש עומסים גבוהים, חזרתיים או לא מותאמים ביחס ליכולת הרקמה-או טכניקה/ניהול עומס לקויים לאורך זמן (Vergroesen, 2015; Swanson, 2021).
גורמים ביומכניים וארגונומיים: אתגרי המאה ה-21
1) תסמונת צוואר טקסט (Text Neck Syndrome)
השימוש הגובר בטלפונים חכמים יצר מגיפה חדשה של בעיות צוואר המכונה "Text Neck". בעת השימוש במכשיר נייד, הראש נוטה קדימה (Forward Head Posture). משקל הראש הממוצע הוא כ-5 ק"ג, אך המומנט המופעל על הצוואר גדל אקספוננציאלית ככל שהזווית גדלה. בזווית של 15 מעלות, העומס על הצוואר עולה לכ-12 ק"ג (27 lbs); בזווית של 30 מעלות לכ-18 ק"ג (40 lbs); ובזווית של 60 מעלות העומס מגיע לכ-27 ק"ג (60 lbs) (Tsantili et al., 2022; Margetis & Dowling, 2025).
עומס סטטי ומתמשך זה גורם למתיחת יתר של הרצועות האחוריות, לעיוות של הדיסקים (Creep), ולנדידה אחורית של הגרעין המוכי, מה שמגביר את הסיכון לפריצת דיסק אחורית הלוחצת על העצבים (Tsantili et al., 2022).
2) חשיפה תעסוקתית: רטט כל-גופי (Whole Body Vibration)
מקצועות מסוימים חושפים את העובדים לסיכון מוגבר באופן דרמטי. נהגי משאיות, מנופאים וטייסי מסוקים חשופים לרטט בתדר נמוך (Whole Body Vibration – WBV). עמוד השדרה האנושי בעל תדר תהודה טבעי של כ-4-5 הרץ. כאשר הרטט החיצוני תואם לתדר זה, נוצרת הגברה של התנודות (Resonance), הגורמת ל"עייפות החומר" בדיסק ולמיקרו-קרעים בטבעת הסיבית (Bongers et al., 2021; Org et al., 2025). מחקרים הראו שכיחות גבוהה יותר של שינויים ניווניים ופריצות דיסק בקרב טייסי מסוקים, אצלם משתלב הרטט עם יציבה כפופה ומשקל הקסדה.
3) רפואת שיניים וכירורגיה
רופאי שיניים וכירורגים נמצאים בסיכון גבוה במיוחד עקב עבודה בתנוחות סטטיות לא-ניטרליות לאורך זמן (כפיפה ורוטציה של הצוואר). מחקרים מראים שכיחות גבוהה מאוד של הפרעות שלד-שריר וניוון דיסק במקצועות אלו, הנובעת מהעומס המצטבר על הצוואר ומחוסר היכולת של הדיסק להתאושש במהלך יום העבודה (Kierklo et al., 2011; Merchaoui et al., 2025).
טראומה ופציעות ספורט
לצד התהליך הניווני הכרוני, קיימות פריצות שמופיעות בעקבות טראומה: תאונת דרכים, חבלה ספורטיבית, נפילה או מנגנון “צליפת שוט” (whiplash). במחקר על פריצת דיסק צווארית סימפטומטית לאחר תאונת דרכים תוארה אוכלוסיית מטופלים שבה מנגנון טראומטי נקשר להופעת תסמינים ואבחנה של פריצה (Scuderi, 2005). גם כאן, לעיתים קיימת “קרקע” ניוונית מוקדמת-והטראומה משמשת כטריגר שמביא את הדיסק מעבר לסף (Hammer, 2016; Kadow, 2015).
1) צליפת שוט (Whiplash)
פגיעת צליפת שוט בתאונות דרכים יוצרת מנגנון פציעה ייחודי בצורת S, שבו חוליות הצוואר התחתונות עוברות פשיטת יתר (Extension) והעליונות כיפוף. תנועה זו יוצרת כוחות גזירה (Shear Forces) חזקים שהדיסק אינו בנוי לעמוד בהם. מחקרים ביומכניים הראו כי כוחות אלו גורמים לקרעים בטבעת הליפית ולפגיעה בלוחיות הקצה (Panjabi et al., 2004). חשוב לציין כי הנזק אינו תמיד מיידי; אחוז ניכר מהנפגעים מפתחים פריצות דיסק סימפטומטיות ושינויים ניווניים 5-10 שנים לאחר התאונה כתוצאה מהתהליך הדלקתי שהחלה הטראומה (Panjabi et al., 2004).
2) עומס צירי (Axial Loading) בספורט

בספורט מגע (כמו פוטבול או היאבקות) ובענפים כמו התעמלות, מנגנון הפציעה העיקרי הוא עומס דחיסה אנכי על הקודקוד כאשר הצוואר בכיפוף קל (כ-30 מעלות). במנח זה עמוד השדרה מתיישר ומאבד את יכולת בלימת הזעזועים שלו, מה שמוביל לקריסה של הדיסק ולעיתים לפריצה חריפה (Swartz et al., 2005; AANS, 2025).
גורמים פסיכו-סוציאליים
המחקר המודרני מכיר בכך שגורמים פסיכולוגיים משפיעים על תפיסת הכאב ועל התוצאות הקליניות של פריצת דיסק. מתח נפשי (Stress), חרדה ודיכאון נמצאו קשורים להחמרה בדיווח על כאב ולעיכוב בהחלמה. המנגנון המשוער קשור למתח שרירי מוגבר (טונוס גבוה בשרירי הטרפזיוס והצוואר) המגביר את העומס על הדיסקים, וכן לשינויים בסף הכאב במערכת העצבים המרכזית (Engquist et al., 2017; Stoffman et al., 2005).
ממצאי הדמיה, בלט מול פריצה, והקשר לסימפטומים
בקליניקה משתמשים לעיתים במונחים כמו בלט (bulge), פרוטוזיה (protrusion), אקסטרוזיה (extrusion) וסקווסטרציה (sequestration). המנגנון חשוב: ככל שהטבעת נחלשת ונוצרים קרעים, הסיכוי שחומר הדיסק יעבור מעבר לרצועות המגבילות עולה. אבל גם כשיש פריצה בהדמיה, לא תמיד יש תסמינים ולעיתים התסמינים נובעים משילוב של לחץ מכני + תגובה דלקתית סביב שורש העצב (Sharrak, 2023; Peng, 2018).
לכן כשמדברים על “גורמים לפריצת דיסק”, רצוי להבדיל בין:
גורמים לניוון דיסק (שכיח מאוד) לבין גורמים לפריצה סימפטומטית (פחות שכיחה, תלויה בהקשר עצבי/דלקתי, ברמת הפריצה ובמיקום)
סיכום מעשי: מה נחשב לגורמי סיכון סבירים היום?
פריצת דיסק צווארית היא תוצאה של כשל רב-מערכתי ולא אירוע בודד ומבודד. המודל העדכני להבנת המחלה הוא מודל סף מצטבר:
- הבסיס: גנטיקה (גנים של קולגן, VDR) קובעת את חוזק הדיסק המולד.
- המאיצים: עישון, השמנה, תזונה לקויה וגיל פוגעים ביכולת הביולוגית של הדיסק לתקן את עצמו.
- הטריגרים: עומסים ביומכניים יומיומיים (סמארטפונים, ישיבה ממושכת) או חשיפה תעסוקתית (רטט, רפואת שיניים) יוצרים מיקרו-נזקים מצטברים.
- האירוע: טראומה מינורית או גדולה היא לעיתים קרובות רק הקש ששבר את גב הגמל על גבי דיסק שכבר היה בתהליך ניוון מתקדם.
הבנה הוליסטית זו חיונית למניעה באמצעות ארגונומיה נכונה, הפסקת עישון ושמירה על משקל תקין. גם לטיפול מותאם אישית מתייחס למכלול הגורמים הללו.
מסקנה
פריצת דיסק צווארית היא מצב שכיח אך ניתן לניהול, המושפע מהזדקנות, גנטיקה, הרגלי חיים וטראומה. הבנת גורמי הסיכון ואימוץ אמצעי מניעה יכולים להפחית את הסבירות לתסמינים חמורים. ההתקדמות במחקר עמוד השדרה ובגישות הטיפול המודרניות ממשיכות לשפר את תוצאות המטופלים, ומציעות הקלה טובה יותר לאלה שנפגעו ממצב זה.
References:
American Association of Neurological Surgeons (AANS). (2025). Sports-related Neck Injury. Retrieved from AANS website
Bongers, P. M., Hulshof, C. T., & Dijkstra, L. (2021). Occupational exposure to whole-body vibration and low back pain. International Archives of Occupational and Environmental Health, 94, 853 – 860.
Gusjm, V., et al. (2024). Disc herniation size on baseline MRI showed no correlation with symptom severity. Journal of Clinical Medicine, 14, 8900.
Hammer, C., Heller, J., & Kepler, C. K. (2016). Epidemiology and pathophysiology of cervical disc herniation. Seminars in Spine Surgery, 28(2), 64-67.
Jackson, K. L., & Devine, J. G. (2016). The Effects of Obesity on Spine Surgery: A Systematic Review of the Literature. Global Spine Journal, 6(4), 394 – 400.
Kadow, T., Sowa, G., Vo, N., & Kang, J. D. (2015). Molecular basis of intervertebral disc degeneration and herniations: What are the important translational questions? Clinical Orthopaedics and Related Research, 473(6), 1903-1912.
Kim, Y.-K., Kang, D., Lee, I., & Kim, S.-Y. (2018). Differences in the incidence of symptomatic cervical and lumbar disc herniation according to age, sex and national health insurance eligibility: A pilot study on the disease’s association with work. International Journal of Environmental Research and Public Health, 15(10), 2094.
Kiraz, M., & Kina, H. (2025). Effect of long-term smoking on cervical disc degeneration: A retrospective study. Medical Science Monitor, 31, e949466.
Lambrechts, M. J., Maryan, K., Whitman, W., Yen, T.-C., Li, J., Leary, E. V., Cook, J. L., & Choma, T. J. (2021). Comorbidities associated with cervical spine degenerative disc disease. Journal of Orthopaedics, 26, 98-102.
Margetis K, Dowling TJ. Cervical Degenerative Disc Disease. [Updated 2025 Aug 2]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-.
Merchaoui, I., et al. (2025). Musculoskeletal disorders among dental professionals: prevalence and risk factors. Pan African Medical Journal, 52(40).
Org, F., et al. (2025). Occupational Risk Factors for the Development of Disc Herniation. Bond University Tactical Research Unit.
Panjabi, M. M., Ito, S., Pearson, A. M., & Ivancic, P. C. (2004). Injury mechanisms of the cervical intervertebral disc during simulated whiplash. Spine, 29(11), 1217-1225.
Petersen, J. A., Brauer, C., Thygesen, L. C., Flachs, E. M., Lund, C. B., & Thomsen, J. F. (2022). Prospective, population-based study of occupational movements and postures of the neck as risk factors for cervical disc herniation. BMJ Open, 12(2), e053999.
Rajesh, N., Moudgil-Joshi, J., & Kaliaperumal, C. (2022). Smoking and degenerative spinal disease: A systematic review. Brain & Spine, 2, 100916.
Rider, S. M., Mizuno, S., & Kang, J. D. (2018). Molecular Mechanisms of Intervertebral Disc Degeneration. Spine Surgery and Related Research, 3(1), 1 – 11.
Scuderi, G. J., Sherman, A. L., Brusovanik, G. V., Pahl, M. A., & Vaccaro, A. R. (2005). Symptomatic cervical disc herniation following a motor vehicle collision: Return to work comparative study of workers’ compensation versus personal injury insurance status. The Spine Journal, 5(6), 639-644.
Stoffman, M. R., Roberts, M. S., & King, J. T. (2005). Cervical spondylotic myelopathy, depression, and anxiety: a cohort analysis of 89 patients. Neurosurgery, 57, 307 – 313.
Swanson, B. T., & Creighton, D. (2021). Cervical disc degeneration: Important considerations for the manual therapist. Journal of Manual & Manipulative Therapy. Advance online publication.
Tao, Y., Galbusera, F., Niemeyer, F., Samartzis, D., Vogele, D., & Wilke, H.-J. (2021). Radiographic cervical spine degenerative findings: A study on a large population from age 18 to 97 years. European Spine Journal, 30(2), 431-443.
Tsantili, A. R., Chrysikos, D., & Troupis, T. (2022). Text Neck Syndrome: Disentangling a New Epidemic. Acta Medica Academica, 51(2), 123 -127.
Vergroesen, P.-P. A., Kingma, I., Emanuel, K. S., Hoogendoorn, R. J. W., Welting, T. J. M., van Royen, B. J., van Dieën, J. H., & Smit, T. H. (2015). Mechanics and biology in intervertebral disc degeneration: A vicious circle. Osteoarthritis and Cartilage, 23(7), 1057-1070.
Wang, X.-R., Kwok, T.-C. Y., Griffith, J. F., Leung, J. C. S., Ma, H.-T., Ahuja, A. T., & Leung, P.-C. (2019). Prevalence of cervical spine degenerative changes in the elderly population and its weak association with aging, neck pain, and osteoporosis. Annals of Translational Medicine, 7(18), 486.
Yuan, Y., et al. (2021). Body mass index and the risk of dorsopathies: A Mendelian randomization study. Frontiers in Endocrinology, 12, 740200.
Zhang, X., & Li, Y. (2025). Causal effects of sedentary behavior and physical activity on the risk of musculoskeletal disorders: Evidence from Mendelian randomization analysis. Medicine (Baltimore), 104(38), e44390.
Zhou, F., et al. (2021). Causal association of leisure sedentary behavior and cervical spondylosis, sciatica, intervertebral disk disorders, and low back pain: a Mendelian randomization study. Frontiers in Public Health, 12, 1284594.