ספונדילוליסטזיס – אבחון וטיפול עשויים מהירים עשויים למנוע החמרה וצורך עתידי בניתוח קיבוע. הפרעה שבה חוליה אחת זזה ממקומה קדימה או אחורה ביחס לחוליה הסמוכה נקרא ספונדילוליסטזיס (Spondylolisthesis). תזוזת חוליות זאת מתאפשרת בעקבות שבר מאמץ בעמוד השדרה שנקרא ספונדילוליזיס (Spondylolysis). השבר מתרחש בקשת האחורית של החולייה באזור שבין שני פרקי השטחה הבין חולייתיים (Pars interarticularis).
תזוזה של חוליה (ספונדילוליסטזיס) היא אחד הגורמים השכיחים להתפתחות כאבי גב תחתון בקרב ילדים ונערים. שבר מאמץ ותזוזת חוליה מתרחשת לרוב בגלל עומסי יתר חוזרניים. עם זאת ישנן סיבות נוספות לכך. במאמר "ספונדילוליסטזיס אבחון וטיפול" נרחיב מעט בנושא.
ספונדילוליסטזיס אבחון וטיפול – רקע
המונח ספונדילוליסטזיס מורכב משתי מילים יווניות נפרדות ספונדילו (עמוד שדרה) וליסטזיס (החלקה). המשמעות של ספונדילוליסטזיס: תזוזה של חוליית עמוד שדרה אחת בהשוואה לאחרת. תזוזה של חולייה יכולה להיות מסווגה לפי סיבה, מיקום וחומרה. הסוג הנפוץ ביותר הוא:
- ספונדילוליסטזיס ניווני
סוג זה מתרחש כתוצאה מדלקת מפרקי הפצט ועיצוב מחדש של המפרקים. המיקום הנפוץ ביותר הוא עמוד השדרה המותני, במיוחד בגובה L5-S1. החומרה מדורגת על פי מידת ההחלקה של חולייה אחת ביחס לחולייה הסמוכה. השכיחות של ספונדילוליסטזיס משתנה בהתאם לאוכלוסייה ולקריטריונים המשמשים לאבחון. על פי סקירה מסוימת (Musculoskeletal Key), השכיחות הידועה של ספונדילוליסטזיס הייתה:
- 1% באוכלוסייה הכללית
- 10.1-50% בשחקני פוטבול אמריקאים
- 5.2% בעמוד השדרה הצווארי
מחקר שנערך (StatPearls) מצא כי שכיחות ספונדילוליסטזיס באוכלוסיית ארה"ב הייתה:
- 3-6%, עם שיעורים גבוהים יותר בקרב מבוגרים ונשים
עוד מחקר (Nature) מצא כי השכיחות של ספונדילוליסטזיס קדמי ואחורי בצוואר במבוגרים יפנים הייתה:
- בקרב גברים יפנים: 6.0% קדמי ו -13.2% אחורי
- בקרב נשים יפניות: 6.3% קדמי ו -8.9% אחורי
מחקר שנערך על ידי שפרינגר העריך כי השכיחות של ספונדילוליסטזיס מותני אצל נשים סיניות מבוגרות הייתה:
- 25%
כאשר תזוזת חולייה לפנים שכיחה יותר בגובה L4/L5 ותזוזת חולייה לאחור שכיחה יותר בגובה L3/L4.
ספונדילוליסטזיס עלול לגרום לכאבים, השלכות כאב לגפה, מגבלות תנועה ועוד. עם זאת חשוב לזכור שההפרעות הללו יכולות להתפתח ללא כל סימנים ותסמינים. עוד חשוב לזכור שאין בהכרח התאמה בין גודל התזוזה של החולייה לבין חומרת הסימפטומים. ספונדילוליסטזיס יכול להתפתח בכל אזור בעמוד השדרה אך לרוב הוא מתפתח בעמוד השדרה המותני.
חוליית מותן טיפוסית – אנטומיה
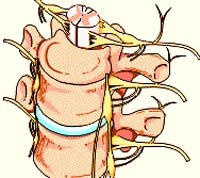
חוליות עמוד השדרה ובכלל זה החולייה המותנית מורכבים משני חלקים עיקריים:
- גוף החולייה מלפנים
- וקשת החולייה מאחור
גוף החולייה המותנית רחב וחזק ובעל צורה של כליה. המסיביות היחסית של חוליות המותן נועדו לאפשר להן לשאת את משקל הפלג הגוף העליון. קשת החולייה מאחור יוצרת את תעלת השדרה. תפקיד התעלה להגן על חוט השדרה ולהכיל מלבד חוט השדרה גם רצועות, כלי דם ועוד.
המבנה האנטומי של קשת החולייה כולל:
- שתי רגליים (Pedicles)
- ושני לוחות (Laminae)
מתחת לכול רגל נוצר נקב החולייה (Inter vertebral foramen). דרכו יוצא שורש העצב מחוט השדרה לחלקי הגוף השונים. שבעה מבנים גרמיים ממוקמים בקשת החולייה:
- זיז קוצי (Spinous process)
- זוג זיזים רוחביים (Transverse processes)
- שני פרקי שטחה עליונים (Superior facets)
- ושני פרקי שטחה תחתונים (Inferior facets)
האזור הצר שבין פרק השטחה העליון לפרק השטחה התחתון (Pars interarticularis) הוא לרוב נקודת התורפה שבה מתרחש השבר.
שכיחות התופעה
ספונדילוליסטזיס יכול להיגרם לכול אחת מהחוליות בעמוד השדרה ובכלל זה חוליות הצוואר וחוליות הגב. אך את הבכורה בנושא הזה נוטל עמוד השדרה המותני. שבר ותזוזה של חוליות שכיחים יותר בחוליות המותן:
- ברוב המכריע של המקרים (90%) גולשת חוליית המותן החמישית (L5) על פני חוליית עצם העצה הראשונה (S1)
- החולייה השנייה בשכיחותה היא חוליית המותן הרביעית (L4) הגולשת מעל החולייה החמישית (L5).
יתכן מצב של שבר באזור שבין שני פרקי השטחה הבין חולייתיים ללא גלישה של החולייה. עם זאת בחלק ניכר מהמקרים (30 – 60%) המצב שונה וקיומו של שבר מאמץ כרוך גם בגלישה של החולייה.
כאמור שבר מאמץ בקשת החולייה באזור שבין שני פרקי השטחה הבין חולייתיים הוא הגורם השכיח ביותר לכאבי גב בקרב ילדים ונערים. התופעה מתרחשת בקרב ילדים ובני נוער בין הגילים 6 – 16. כאשר גורמי הסיכון לכך כוללים כנראה:
- חבלות חוזרות ונשנות
- בשילוב עם התפתחות לקויה של עמוד השדרה
- או חבלה טראומטית משמעותית
בין 6 – 7% מבני הנוער עד גיל 18 עלולים לסבול מתופעה זאת. הבעיה שכיחה יותר בקרב בנים אך נוטה להיות חמורה יותר בקרב בנות. הבעיה שכיחה יותר בקרב ספורטאים צעירים העוסקים בענפי ספורט הכוללים מתיחות חוזרות ונשנות של עמוד השדרה לאחור:
- אתלטיקה
- התעמלות
- הרמת משקולות
- טניס
- היאבקות
- אומניות לחימה ועוד
ספורטאים צעירים אלו מצויים בסיכון מוגבר לסבול משבר מאמץ (Spondylolysis). השבר באזור שבין שני פרקי השטחה הבין חולייתיים (Pars interarticularis) יכול להיות:
- ללא גלישה של החולייה
- או עם גלישה (Spondylolisthesis)
שבר מאמץ כזה פוגע גם בקרב יותר מ- 10% מהמבוגרים.
סימנים ותסמינים
כאמור ברוב המקרים ספונדילוליסטזיס יכול להיות נוכח ללא כול סימנים ותסמינים. במקרים שבהם ישנם סימנים ותסמינים יתלונן החולה בעיקר על כאבי גב תחתון שמחמירים לאחר פעילות גופנית ובעיקר לאחר פעילות הכרוכה בפשיטה של עמוד השדרה לאחור. תלונות אחרות תכלולנה מגבלות תנועה של הגב התחתון ונוקשות של שרירי המיתר מאחור (Hamstrings).
במצבים שבהם יש לחץ על חוט השדרה או על שורשי עצב עלול החולה להתלונן גם על חלק או כול הסימנים והתסמינים הנירולוגיים הבאים: כאב בישבן, בירך ובמורד הרגל, נימול הירדמות בגפיים, חולשה בגפיים. במצבים קשים במיוחד שבהם יש לחץ חמור על רקמה עצבית יכול החולה לסבול מאובדן שליטה על הסוגרים ומתסמונת זנב הסוס (Cauda equina syndrome).
גורמים לספונדילוליסטזיס
עמוד השדרה בכלל ועמוד השדרה המותני בפרט חשופים לעומסים כבדים חוזרים ונשנים הנובעים מהיציבה הזקופה שאימצנו. עומסים ומאמצים חוזרניים אלו בשילוב עם עמוד שדרה שטרם התחזק דיו הם הגורמים העיקריים לשכיחות התופעה בקרב ספורטאים צעירים. ענפי ספורט מסוימים מעלים את הסיכון להתפתחות שבר מאמץ – ספונדילוליסטזיס (spondylolysis) בקשת החולייה מאחור בחלק הצר שבין פרקי השטחה העליונים לפרקי השטחה התחתונים (Pars interarticularis).
במצב של שבר מאמץ בפרקי השטחה העליונים לא ניתן יותר להתנגד למשקל הגוף הדוחף את החולייה מטה והגלישה של החולייה מתרחשת. גורמים נוספים להתפתחות התופעה כוללים נטיות גנטיות, בעיות התפתחותיות של עמוד השדרה או טראומה הגורמת לשבר בחלק האחורי של קשת החולייה. בהקשר זה חשוב לציין ספונדילוליזיס קיים בקרב יותר מ- 50% מהאסקימואים. לדעת חלק מהחוקרים הדבר מצביע על בעיה גנטית בעוד שחוקרים אחרים מייחסים את הנטייה הזאת לחשיפה המוגברת לעומסים על עמוד השדרה של התינוקות האסקימואים בגלל אופן הנשיאה שלהם.
סיווג ספונדילוליסטזיס על פי גורמים
נהוג לחלק את הסוגים השונים של ספונדילוליסטזיס ל-6 קטגוריות שונות על פי הגורמים לתופעה:
סוג 1
מולד (Congenital or dysplastic) נגרם על רקע התפתחות לקויה של פרקי השטחה האחוריים שעקב כך אינם מונעים את גלישת החולייה.
סוג 2
איסטמי (Isthmic or spondylolytic) השכיח ביותר. נגרם על רקע שבר מאמץ או שבר חריף באזור שבין שני פרקי השטחה הבין חולייתיים (pars interarticularis).
סוג 3
ניווני (Degenerative) – שכיח יותר בקרב אנשים מבוגרים. נגרם על רקע שינויים ניווניים במפרקים הבין חולייתיים ופגיעה ביכולתם לבלום את גלישת החולייה.
סוג 4
טראומטי (Traumatic) נגרם על רקע של שבר חבלתי או פריקה טראומטית של אחד או יותר מהמבנים המצויים בחלק האחורי של קשת החולייה ובכך אינם מונעים את גלישת החולייה.
סוג 5
פתולוגי (Pathologic) נגרם על רקע נזקים משניים ממחלות כגון גידולים סרטניים מחלות זיהומיות של העצם ועוד
סוג 6
רפואי (Iatrogenic) נגרם בעקבות ביצוע פרוצדורה רפואית כגון ניתוח עמוד שדרה.
ספונדילוליסטזיס – גורמי סיכון
ישנם מספר גורמים המעלים את הסיכון לכך ששבר בקשת החולייה – ספונדילוליסטזיס (Spondylolysis), התפתח לכדי גלישה של החולייה (Spondylolisthesis). בין יתר גורמי הסיכון נמנה:
סוגי ספורט כגון אתלטיקה והתעמלות היוצרים עומסים חריגים על עמוד השדרה
- מגדר (בנות יותר מבנים)
- גיל צעיר
- פגמים מולדים בחוליות עמוד השדרה כגון שדרה שסועה (Spina bifida)
- שדרה שסועה נסתרת (spina bifida occulta)
- חוליות בצורת טריז (Vertebral wedging)
- קרוב משפחה מקרבה ראשונה שסובל מספונדילוליסטזיס
- קיעור יתר של עמוד השדרה המותני (Lumbar hyper lordosis) ועוד
ספונדילוליסטזיס אבחון
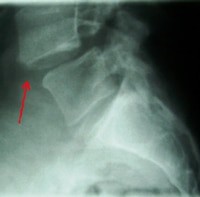
לא ניתן לאבחן ספונדילוליסטזיס על סמך הסימנים והתסמינים שעימם מופיע החולה. ועל כן האבחון נעשה באמצעות לקיחת היסטוריה ובדיקות גופנית אך נסמך על אמצעי הדמיה ובעיקר על צילום רנטגן. באמצעות צילום רנטגן צדי (Lateral X-ray) של עמוד השדרה נדע להעריך עם קיימת גלישה של החולייה ומהי חומרתה. צילום רנטגן אלכסוני (Oblique X-rays) עשוי להדגים את השבר בחוליה.
אם יש חשש שקיימת חוסר יציבות בעמוד השדרה ניתן לבצע צילומי רנטגן צדדיים נוספים:
- צילום במצב כפיפה (Flexion)
- וצילום במצב פשיטה (Extension)
במקרים מסוימים כדי לשלול פתולוגיות נוספות או אחרות או לאשר שאכן ספונדילוליסטזיס הוא הגורם לסימנים והתסמינים ידרשו בדיקות דימות מתקדמות נוספות כולל מיפוי עצמות, CT ו/או MRI.
דירוג חומרת הגלישה
את חומרת הגלישה הנגרמת בגלל ספונדילוליסטזיס מחלקים לחמש דרגות חומרה:
- חוליה זזה קדימה כ 25% מהמקסימום: הגלישה מוגדרת כרמה 1
- גלישת החולייה קדימה כ 50% מהמקסימום: הגלישה מוגדרת כרמה 2
- חוליה זזה קדימה כ 75% מהמקסימום: הגלישה מוגדרת כרמה 3
- תזוזת החולייה קדימה 100% מהמקסימום: מוגדר כרמה 4
- גלישה של מעל 100% מוגדרת כרמה 5
ספונדילוליסטזיס טיפול
הטיפול בספונדילוליסטזיס תלוי בסימפטומים, בחומרת ובסיבת המצב. אפשרויות הטיפול הלא ניתוחיות כוללות מנוחה, כירופרקטיקה, פעילות גופנית, משככי כאבים אנטי דלקתיים, זריקות סטרואידים ועוד. טיפולים אלה נועדו להפחית כאב, דלקת, כיווץ שרירים ולחץ על שורש עצב או חוט שדרה. יש להעדיף את הטיפול השמרני בדרגת גלישה I, II. אם הטיפולים אינם יעילים או אם ההחלקה חמורה במיוחד (כיתה III או IV), ניתוח מומלץ.יות מומלץ.
אפשרויות הטיפול הכירורגיות כוללות איחוי עמוד השדרה ודקומפרסיה מותנית. מטרת הליך זה לתקן את מיקום החוליות, להקל על הלחץ על העצבים ולהחזיר את יציבות עמוד השדרה. ברוב המכריע של המקרים טיפול כירופרקטי ושיקום הוא כול שצריך כדי להחזיר את החולה לחיים נורמליים הכוללים עבודה ופעילות גופנית. הטיפול השמרני כולל:
- שימוש באמצעים להפחתת דלקת כגון לייזר רך
- טכניקות טיפול ידניות
עוד נמליץ על מנוחה מתנועות ומאמצים הגורמים לכאב הכוללים:
- הרמות משקלים
- כפיפות עמוד שדרה לאחור
- עמידה ממושכת ועוד
מטרתן של טכניקות הטיפול הידניות הוא:
- לשמר או לשפר את טווחי התנועה של חוליות המותן
- הגמשה של שרירי המיתר
- וחיזוק שרירי הליבה
יש לשקול טיפול כירורגי לקיבוע ואיחוי השבר ואולי החזרת החולייה למקום במקרים של ספונדילוליסטזיס:
- לא יציב המסכן את חוט השדרה
- או במקרים אחרים שאינם מגיבים לטיפול שמרני.
References:
Li N, Scofield J, Mangham P, Cooper J, Sherman W, Kaye A. Spondylolisthesis. Orthop Rev (Pavia). 2022 Jul 27;14(4):36917.
Tenny S, Gillis CC. Spondylolisthesis. [Updated 2023 May 22]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-.
Prevalence of cervical anterior and posterior spondylolisthesis and its association with neck pain: a large-scale cross-sectional study | Scientific Reports https://www.nature.com/articles/s41598-020-67239-4.pdf
Vanti, C., Ferrari, S., Guccione, A.A. et al. Lumbar spondylolisthesis: STATE of the art on assessment and conservative treatment. Arch Physiother 11, 19 (2021).
Nonsurgical Treatment for Spondylolisthesis – NYU Langone Health https://nyulangone.org/conditions/spondylolisthesis/treatments/nonsurgical-treatment-for-spondylolisthesis
Prevalence and risk factors of lumbar spondylolisthesis in elderly Chinese men and women | SpringerLink https://link.springer.com/content/pdf/10.1007/s00330-013-3041-5.pdf
Spondylolisthesis Symptoms, Causes & Treatment | Spire Healthcare https://www.spirehealthcare.com/conditions/spondylolisthesis/
Rangwalla, K., Filley, A., El Naga, A. et al. Degenerative lumbar spondylolisthesis: review of current classifications and proposal of a novel classification system. Eur Spine J (2023).