כאב פטלופמורלי מה גורם לזה? נזק לאחת או יותר מהרקמות בברך יגרום להתפתחות כאבי ברכיים, מגבלות תנועה וסימפטומים נוספים. הנזקים הללו לרקמות השונות בברכיים נגרמים לרוב מעומסי יתר חוזרניים. עומסי יתר מהסוג הזה נגרמים לרוב בגלל ריצה, כפיפות חוזרניות של הברך ועוד. בין יתר הרקמות בברכיים שעלולות להינזק נציין:
- מתיחת שריר
- קרע מיניסקוס
- דלקת בגיד
- וגם לשחיקת הסחוס מתחת לפיקה ולהתפתחות כאב פטלופמורלי
לכאב פטלופמורלי יש שמות נוספים ובכלל זה:
- "ברך רצים" או ברך הרץ (Runner's Knee)
- "תסמונת כאבי ברך קדמיים" (Anterior knee pain syndrome)
- "תסמונת כאבי מפרק הירך-פיקה" (Patellofemoral Pain Syndrome) ועוד
אכן ברוב המקרים כאבים בקדמת הברך יהיו תוצאה של פגיעה במפרק הירך-פיקה. עם זאת ישנן תסמונות כאבי ברכיים נוספות בקרב רצים שיש המכנים גם אותן "ברך רצים" ובכלל זה:
- תסמונת דלקתית של הרקמה הסינוביאלית (Synovial Plica syndrome) המצויה בברך
- תסמונת איליוטיביאל (Iliotibial band syndrome) הנגרמת עקב החיכוך של גיד שביל הכסל והשוקה בבליטה הגרמית בעצם הירך ועוד.
כאב פטלופמורלי מה גורם לזה – רקע
ברך רצים (Runner's Knee) היא פציעת ריצה שכיחה אשר תסמיניה כוללים:
- כאבים בקדמת הברך וסביב פיקת הברך
- מגבלות תנועה ותפקוד
- כאב בעלייה או ירידה במדרגות או בקימה מישיבה לעמידה
הכאבים בפציעה הזאת נגרמים בגלל שחיקת הסחוס מתחת לפיקת הברך במפרק מפרק הירך- פיקה (Patellofemoral). פציעה זו המוגדרת כפציעה מתנועות חוזרות (Repetitive motion injuries) פוגעת בעיקר בנערים ונערות. קבוצת סיכון נוספת להתפתחות כאב פטלו פמורלי הם מבוגרים לאחר גיל 40. במחצית מהמקרים שתי הברכיים יהיו מעורבות. ברוב המקרים הבעיה נפתרת על ידי טיפולים שמרניים ושינויים באורח החיים ושינויים בפעילות הגופנית. כאבי ברכיים בגלל פגיעה בסחוס התת פיקתי שכיחה ביותר בקרב רצים. עם זאת גם עיסוקים אחרים ותחביבים אחרים עלול לגרום לפגיעה בסחוס התת פיקתי ובכלל אלה:
- עלייה וירידה במדרגות
- ישיבה ממושכת עם ברכיים כפופות
- כריעות וכפיפות ברכיים חוזרניים
הגורם העיקרי לברך רצים הוא עומס יתר על המפרק ירך-פיקה. לפעמים גם תנועת פיקה לקויה עלולה להוות גורם. במצב מיטבי פיקת הברך עולה ויורדת בעת יישור וכיפוף של הברך בתוך מגרעת המצויה בקצה התחתון של עצם הירך. מסיבות שונות שעל חלקן נעמוד בהמשך הפיקה עלולה לסטות ממסלולה ולגרום לשחיקת הסחוס ולכאבים. ברוב המקרים סטיית הפיקה או פריקתה יהיו החוצה כלומר לצד החיצוני של הברך. אבחון מהיר של ההפרעה יאפשר הענקת טיפול יעיל ועצירה של שחיקת הסחוס.

אנטומיה בסיסית של מפרק הברך
מפרק הברך הוא הגדול בגופנו. זהו מפרק צירי חד כיווני בעל יכולת מוגבלת לבצע תנועה סיבובית. מפרק הברך מכיל למעשה שני מפרקים:
- בין עצם הירך (femur) ועצמות השוק והשוקית (tibia and fibula)
- ובין עצם הירך לפיקת הברך (Patella) – מפרק הירך-פיקה
מפרק הברך מוחזק על ידי רצועות כאשר שתי כריות סחוסיות הקרויות מיניסקוס ולהן צורת סהר, ממוקמות בין שני חלקי המפרק יוצרות חיץ ובולמות עומסים.
המפרק בין עצם הירך לבין פיקת הברך
פיקת הברך ממוקמת בתוך מגרעת מוארכת המצויה בחלק התחתון של עצם הירך ומוטבעת בתוך הגיד של השריר הארבע ראשי. הפיקה מוחזקת במקומה גם על ידי רצועות המצויות מצדדיה. סחוס מצפה את המשטח הפנימי של הפיקה ואת המגרעת שבתוכה נעה הפיקה. הסחוסים מאפשרים לפיקה לנוע מעלה מטה בתוך המגרעת בעצם הירך באופן חלק. פיקת הברך מתפקדת כציר ותפקידה להגביר את הכוח של השריר הארבע ראשי.
קפסולה, רקמה סינוביאלית, כלי דם …
מפרק הברך עטוף ברקמה סיבית עבה הקרויה קפסולה (Capsule) שתפקידה לייצב ולהגן על המפרק. בתוך הקפסולה ישנה ממברנה סינוביאלית (Synovial membrane) שתפקידה לייצר ולהפריש נוזל סינוביאלי אשר מסוכך את חלקי המפרק. חלקים אחרים כוללים את שכבת השומן מתחת לפיקת הברך (Infrapatellar fat pad) והבורסה (Bursa) שתפקידן לרפד, לשכך ולהגן מכוחות חיצוניים.
הקפסולה של מפרק הברך מחוזקת על ידי רצועות. התפצלויות של כלי הדם הגניקולארים העורקיים מספקים דם עשיר בחמצן לרקמות הברך השונות ואילו הוורידים אוספים את הדם. קצות העצמות, בנקודות המפגש שלהן לצורך יצירת המפרקים, מכוסות בסחוס שתפקידו לאפשר תנועה חלקה. שרירים וגידים שונים מניעים המפרק. העצבים המעצבבים את הברך מקורם בעמוד השדרה המותני.
כאב פטלופמורלי – מה בדיוק כואב שם?
מגוון רקמות עשוי להיות מעורב בכאב המופיע בחלק הקדמי של הברך כולל גידי השריר הארבע ראשי וגיד הפיקה, הרצועות הרטינקולריות, הרקמה הסינוביאלית, שכבת השומן התת פיקתי, העצם מתחת לשכבת הסחוס, מעטפת המפרק ועוד. הסחוס עצמו אינו יוצר כאב אך כאשר הוא ניזוק הוא יכול להוביל לשרשרת תגובות שבסופן רקמה אחרת כמו מעטפת המפרק, כרית השומן התת-פיקתי, הרקמה הסינוביאלית או העצם מתחת לסחוס שהן רגישות לכאב והממוקמת מתחת לסחוס או סביבו תייצרנה כאב.
כאב פטלופמורלי מה גורם לזה – פירוט גורמים
הגורם העיקרי להתפתחות כאבים באזור המפרק הירך-פיקה הוא עומס יתר חוזרני. עומס היתר הוא אינדיבידואלי ומשתנה בהתאם ליכולת של רקמת הסחוס ושל הרקמות סביב המפרק להתמודד עם העומס לפני הכשל, הדלקת והכאבים. גורם נוסף הוא תפקוד לקוי של המפרק מפרק הירך-פיקה שנגרם בגלל ביצוע תנועות ומאמצים חוזרניים כגון ריצה, בגלל ליקויים מבניים במפרק הברך ו/או במפרק הירך פיקה, ליקוי ביומכני באופן עבודת מפרק הברך ו/או מפרק הירך פיקה. ברוב המקרים הגורם הנו שילוב מסוים של הגורמים הללו. כמובן שגם נזקי חבלה הנגרמים בשל נפילה או מכה בברך עלולים להוביל להתפתחות כאב פטלופמורלי.
כאב פטלופמורלי מה גורם לזה – גורמי סיכון
במחקר פיני (Osteoarthritis Cartilage. 2002 Aug;10(8):623-30) שנערך בקרב קבוצת עובדים גדולה קבעו החוקרים שגורמי סיכון ללקות בפציעה וכאב במפרק ירך פיקה או בחלק אחר בברך כוללים מלבד גיל מתקדם גם את הגורמים הבאים:
גיל
שתי קבוצות גיל מצויות בקבוצות הסיכון להתפתחות כאבים במפרק הירך-פיקה:
- נערים ונערות
- מבוגרים מעל גיל 40
רמת הסיכון הגבוהה של נערים ונערות נובעת משתי סיבות עיקריות:
- בגיל הזה ישנם שינויים מבניים וחוסר איזון שרירי הנובעים מההתפתחות המהירה של הברכיים. אלה גורמים לתנועת פיקה לא מיטבית ובעקבות כך להתפתחות פציעה
- עומסי היתר הנובעים מתקופה שבה חלק ניכר מבני הנוער עוסק בפעילות ספורט באופן מוגבר
כאבי ברכיים במפרק הירך-פיקה בקרב קבוצת הגיל המבוגרת של מעל גיל 40 נגרמים:
- שינויים ניווניים הנוצרים במהלך השנים במבנה הברך וברקמות התומכות ומניעות
- תנועה לא תקינה בברך שיחד עם העומסים גורמים לפציעה בברך
משקל עודף והשמנה
אלה יוצרים עומסי יתר על המפרקים
עישון
פציעות ברך קודמות או ניתוחים קודמים
כל ניתוח בברך צפוי לגרום להתפתחות שינויים ניווניים מוגברים ובכך לעלות את הסיכון לתפקוד לקוי ופגיעה בברך.
סוג עבודה
עבודה במנח שדורשת כפיפת פלג גוף עליון עם ברכיים כפופות או בעמידה
גורמים פסיכולוגיים
החוקרים הפינים מצאו שגם גורמים חברתיים פסיכולוגיים בעבודה העלו את הסיכון לסבול מבעיות בברכיים.
סוג הספורט שלכם
ריצה ובעיקר ריצה בעליה היא סוג הספורט עם רמת הסיכון הגבוהה ביותר לסבול מפציעה של מפרק ירך פיקה ולכן גם פציעה זאת מכונה ברך רצים.
מגדר
פציעה וכאב במפרק הירך פיקה שכיחים יותר בקרב נשים. גורמים אפשריים להבדלים הללו כוללים זווית Q גדולה יותר וחולשת שרירים (השריר הארבע ראשי ועוד).
מה גורם לתנועת פיקה לא תקינה?
במהלך פעילות הכרוכה בכפיפה של הברך הפיקה עולה ויורדת בתוך מגרעת מוארכת המצויה על עצם הירך. עומס יתר על הציר הזה או/ומיקום לא אופטימלי של הפיקה בתוך השקע יובילו בהכרח לנזק וכאבים. בהעדר חבלה שיכולה להוביל לסטייה של הפיקה או לתפקוד לקוי של המפרק פטלופמורל ניתן לסווג את הגורמים לתנועת פיקה לא תקינה לשני תתי קבוצות: קבוצת גורמים התנהגותיים נרכשים וקבוצת גורמים מבניים מולדים:
גורמים נרכשים
פיקת הברך יכולה לסטות ממסלולה בגלל:
- חולשת שרירים, התקצרות רקמות, תפקוד עצבי פרופריוצפטיבי לקוי ועוד
אלה עלולים להתפתח בגלל גיל, חוסר אימון, מחלה או/ו ביו-מכניקה לקויה של כפות הרגליים או פרק הירך. בסוג זה של תנועת פיקה לקויה, המבנה האנטומי של הפיקה עצמה, של הברך ושל המגרעת בתוכה הפיקה נעה הנם תקינים לחלוטין. כמו כן לרוב אין תחושה של חוסר יציבות.
תפקוד המפרק ירך פיקה מושפע ממצבו של שריר הארבע ראשי ובעיקר של הראש הפנימי (Vastus medialis). שרירים נוספים בעלי השפעה תפקודית על מפרק הברך בכלל ועל מפרק הירך פיקה כוללים את השרירים הפועלים על הגב התחתון, האגן (שרירי העכוז ועוד) ועל מפרק הירך (שביל הכסל והשוקה ועוד). חולשת שרירים, תפקוד לקוי של הגב התחתון, האגן ו/או מפרק הירך יובילו לביצוע תנועות פיצוי בברך ולגרום לפציעה.
הניוון או הליקויים התפקודיים המתפתחים עם השנים מובילים גם להתקצרות יתר של רקמות רכות כגון רצועות (כמו הרצועה הרטינקולארית), שרירים (השריר הארבע ראשי לפנים, שריר המיתר מאחור, שריר התאומים בשוק ועוד) וגידים מקשה על תפקוד תקין של המפרק יתר. תפקוד תקין של הברך מחייב קשר עצבי תקין בין הברך לבין מרכזי השליטה. נזק לסיבי העצבים בברך הנובע מניוון או פציעה יוביל לכשל בחיבור הזה ובהכרח לתפקוד פרופריוצפטיבי לא תקין.
כיצד נשפר את המצב
אימונים מתאימים יכולים לשפר את תפקוד השרירים הללו ולהחזיר את הפיקה לציר תנועה תקין. בכך נפחית את השחיקה ואת מהכאבים הנלווים לה. שגם לשרירים הפועלים על מפרק הירך יש השפעה על התפתחות כאבי פטלו-פמורל. כך למשל נימצא במחקר שבוצע בארצות הברית:
- חולשה וחוסר גמישות של השרירים במפרקי הירך עשויים לגרום לכאבים כרוניים במפרק פטלו-פמורל
- חיזוק וגמישות של השרירים הללו עשוי לשפר את מצב המפרק (21.4.06 הירחון האמריקאי לרפואת ספורט)
גורמים מבניים מולדים
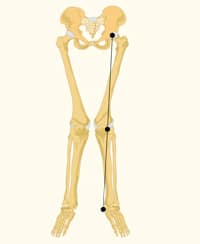
שינויים מבניים במבנה הברך עלולים גם הם לגרום לכאבי מפרק הירך פיקה. דוגמה לכך הן בעיות מבניות של הפיקה והמגרעת על עצם הירך שבה הפיקה מתפקדת:
- פיקת ברך שטוחה מידי שהיא בהכרח עם נטייה להחליק מחוץ למגרעת
- רדידות של המגרעת שגורמת לפיקה לסטות בקלות החוצה
- פיקה הממוקמת גבוה (Patella alta) מידי או נמוכה (Patella baja) מידי תשבש בהכרח את התפקוד של המפרק הזה.
ליקויים מבניים נוספים בעלי השלכות על תפקוד מפרק פטלופמורלי כוללים:
- בירכי X או ברכי O שיוצרים זווית Q שאינה אופטימלית חושפים את מפרק הירך פיקה לליקוי תפקודי. זווית Q היא הזווית שבין הקו הנמתח מהזיז הקדמי עליון באגן לאמצע הפיקה והקו הנמתח בין אמצע הפיקה לזיז השוק. זווית ממוצעת של גברים עומדת על 14 מעלות וזו של נשים על 17 מעלות.
- הבדל באורך הרגליים
- מנח לא תקין של עצם הירך
- קשת כף רגל שטוחה או גבוהה מידי
- תנועתיות יתר בברך הנובעת מכשל של הרצועות הגמישות מידי באופן מולד לייצב ולתמוך בברך ועוד
המשמעות של שינויים בזוויות Q ושל שינויים מבניים אחרים היא ליקוי בתנועת הפיקה אשר גורמת לחץ מוגבר על צד אחד של המגרעת, שחיקה וכאבים. שינויים אלו ניתן לזהות בבדיקה גופנית וצילום רנטגן. בבעיה מסוג זה הברך מאופיינת בחוסר יציבות יחסית. גורמי סיכון מבניים, מולדים, נוספים לפתח כאבי מפרק הירך-פיקה כוללים גמישות יתר של מפרקי הברכיים (שכיח בקרב נשים) וכפות רגליים שטוחות.
תסמינים נוספים
התסמינים העיקריים הנובעים מפגיעה במפרק מפרק הירך-פיקה כוללים כאבי ברכיים המתמקדים בקדמת הברך וסביב הפיקה. הכאבים מחמירים:
- בהליכה, ריצה וקפיצה
- בעת ישיבה ממושכת עם ברכיים כפופות
- במעבר מישיבה לעמידה
- בעת עלייה וירידה במדרגות
- כאשר אנו כורעים ברכיים
מלבד כאבים החולה יכול להתלונן על:
- רעשים וחריקות שמתלווים לתנועת הברך. אלה מופקים מהנעה אקטיבית ופסיבית של פיקת הברך. הנעת הפיקה עם מעט לחץ עליה יכולה להניב מלבד רעש גם תגובת כאב
הקלה ברמת הכאב צפויה במנוחה עם ברכיים ישרות או כמעט ישרות. בדיקות ומדידות יכולים לחשוף שינויים מבניים (ברכי O או ברכי X) וזווית Q גדולה מהרצוי.