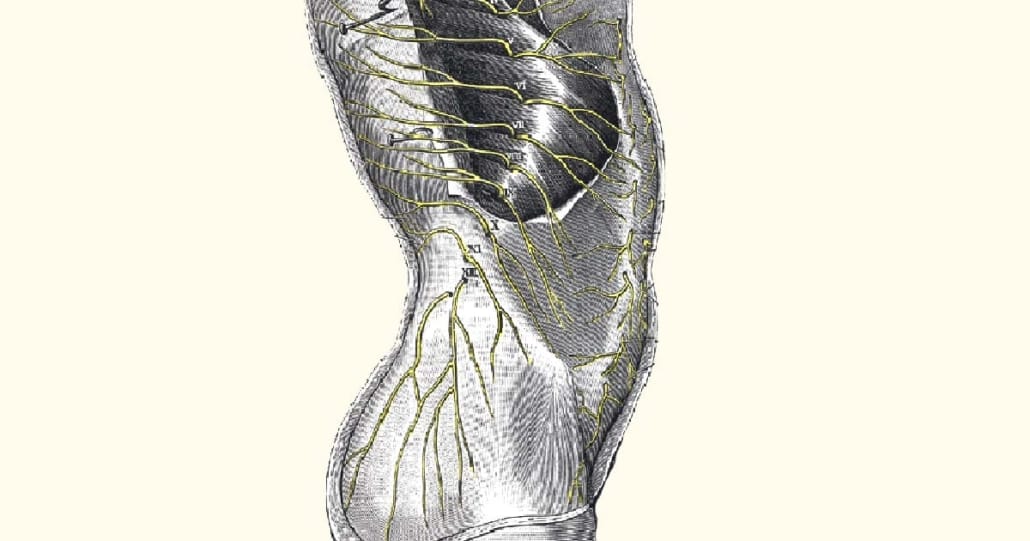
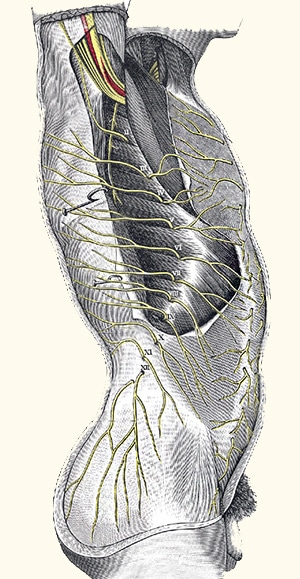
נוירופתיה של עצב חישתי בטני בדופן השרירית של הבטן עלולה להיות הגורם לכאבים שאתם חשים בבטן. הכאבים בתסמונת הזאת הם חדים, ממוקדים וממוקמים על שטח עור קטן יחסית. עוד נציין שיש לכאבים גם יכולת להקרין לשטח עור נרחב יותר. מגע, מישוש או צביטה של האזור המעורב יהיו כרוכים ברגישות קיצונית. תסמונת זאת נגרמת בגלל לכידה (entrapment) שמופעל על העצב התחושתי הבטני הקדמי (Anterior cutaneous nerve). הלחץ נוצר במעבר העצב דרך השריר הישר של הבטן אל רקמת החיבור (Anterior sheath). המיקום של הכאב הוא על כן בשולי השריר הישר של הבטן, בנקודה שבה בוקע העצב.
נוירופתיה של עצב חישתי בטני תוארה לראשונה על ידי ד"ר פרנק כבר בשנת 1792. למרות המודעות ארוכת השנים להפרעה זאת לעיתים קרובות מידי התסמונת נותרת בלתי מאובחנת. אבחנות שגויות שכיחות שניתנות לחולים וגורמות לביצוע בדיקות רבות ומיותרות כוללות מעי רגיז, דלקות מעי, דיכאון ותופעות נפשיות אחרות ועוד.
1) נוירופתיה של עצב חישתי בטני – רקע
המונח “נוירופתיה של עצב חישתי בטני” אינו מונח אחיד אחד בספרות, אך בפרקטיקה הקלינית הוא מתייחס בדרך כלל לנוירופתיה של עצבי הדופן הבטנית, ובעיקר לתסמונת כליאת העצב העורי הקדמי של הבטן – Anterior Cutaneous Nerve Entrapment Syndrome, או ACNES. זהו מצב שבו ענפים תחושתיים של העצבים הבין־צלעיים התחתונים, לרוב T7-T12, נלכדים במעבר דרך מעטפת השריר הישר הבטני ויוצרים כאב נוירופתי ממוקם, לעיתים עז ומתמשך. בשנים האחרונות התרחב הדיון גם לתת־סוגים נוספים של כליאת עצבים עוריים בגו, כגון LACNES ו-POCNES, אך ACNES נשאר הישות השכיחה והחשובה ביותר מבחינה קלינית (Otsuka et al., 2024; Chrona et al., 2017).
החשיבות של הנושא גדולה משום שמדובר באבחנה שמוחמצת לעיתים קרובות. מטופלים רבים עוברים בירורים גסטרואנטרולוגיים, בדיקות דם, הדמיות, ולעיתים אף פרוצדורות פולשניות, בעוד שמקור הכאב כלל אינו ויסצרלי אלא נוירופתי־סומטי בדופן הבטן. במאמר סקירה לרופאי משפחה הודגש שכאב דופן בטן, ובמיוחד ACNES, נוטה להיות מאובחן בטעות כהפרעה תפקודית, תסמונת המעי הרגיז או כאב ממקור לא ברור. לכן, מאמר על נוירופתיה של עצב חישתי בטני חייב להתמקד לא רק בהגדרה, אלא גם בשכיחות, בפתופיזיולוגיה, באבחון המדויק, בטיפול המדורג ובמקומה המוגבל אך האפשרי של כירופרקטיקה בגישה השמרנית הרחבה (Shian & Larson, 2018; van Assen et al., 2013; Chrona et al., 2017).
2) מהי בעצם הנוירופתיה הזאת?
מבחינה אנטומית, הענפים הקדמיים של העצבים הבין־צלעיים עוברים דרך שכבות השריר והפציה של דופן הבטן לפני שהם מגיעים לעור. נקודת המעבר הזאת, בעיקר ליד הגבול הלטרלי של שריר הישר הבטני, היא אזור פגיע ללכידה, למתיחה ולחיכוך. כאשר יש לחץ מקומי, צלקת, שינוי בפציה, עלייה בלחץ התוך־בטני או מתיחה חוזרת, יכול להיווצר כאב עצבי מקומי ולעיתים גם שינויים תחושתיים כמו היפראלגזיה, אלודיניה, רגישות לקור או תחושת “שריפה”. הספרות המודרנית רואה ב-ACNES לא “כאב בטן עמום” אלא מונונוירופתיה היקפית של הדופן הבטנית (Chrona et al., 2017; Otsuka et al., 2024).
למרות שהמנגנון נראה מקומי, התסמונת יכולה להיות מורכבת. יש מקרים שמתחילים לאחר מאמץ, שיעול ממושך, הריון, ירידה או עלייה במשקל, ניתוח בטני, לפרוסקופיה, טראומה קלה או צלקת, אך יש גם מקרים ללא טריגר חד־משמעי. במצבים כרוניים, נוסף לרכיב הלכידה המכני, מתפתחים גם מאפיינים של כאב נוירופתי מתמשך: רגישות־יתר, הימנעות מתנועה, ירידה בתפקוד ולעיתים מעגל של חרדה ובירורים חוזרים. מסיבה זו, אבחון מאוחר אינו רק “פספוס טכני”, אלא גורם שמאריך סבל ומגדיל צריכת שירותי בריאות (Shian & Larson, 2018; Chrona et al., 2017).
3) שכיחות: עד כמה זה באמת נפוץ?
אחד המיתוסים המרכזיים הוא שמדובר בבעיה נדירה מאוד. בפועל, הנתונים מצביעים על כך שמדובר באבחנה לא נדירה אלא לא מזוהה דיה. סקירות עדכניות מצטטות שבקרב מטופלים עם כאב בטן כרוני, שיעור ACNES או תסמונות דומות של כאב דופן בטן עשוי להגיע ל-15% עד 30%, בהתאם להגדרה ולקריטריונים האבחנתיים. בסקירה משנת 2024 נכתב כי ACNES הוא הביטוי השכיח ביותר מבין תסמונות כליאת העצבים העוריים של הגו, ואף הוזכרה שכיחות כללית מוערכת של כ-1 ל-2,000. גם אם המספר המדויק תלוי באוכלוסייה ובשיטת האבחון, התמונה ברורה:
- מדובר בהפרעה שכיחה הרבה יותר מכפי שהמודעות הקלינית מרמזת (Chrona et al., 2017; Otsuka et al., 2024).
מחקר הולנדי שבדק פניות לחדר מיון מצא שכ-2% מהמטופלים שהגיעו עם כאב בטן אקוטי סבלו למעשה מ-ACNES. באותו קו, מחקר בילדים ובמתבגרים עם כאב בטן כרוני מצא כי ACNES היה קיים בכ-1 מכל 8 מתבגרים שפנו למרפאה ייעודית. אלו נתונים משמעותיים מאוד:
- הם אומרים שבקבוצות מסוימות, במיוחד בכאב בטן כרוני בלתי מוסבר, מדובר באבחנה שצריך לחפש באופן פעיל ולא רק “להיזכר בה” בדיעבד. המשמעות המעשית היא שהיעדר ממצאים בהדמיה או בבדיקות מעבדה איננו סוף הבירור – ולעיתים דווקא תחילתו הנכונה (van Assen et al., 2015; Siawash et al., 2016).
שכיחות ברפואה ראשונית ומרפאות כאב
גם ברפואה ראשונית ובמרפאות כאב התמונה דומה. מאמר סקירה לרופאי משפחה ציין ששכיחות כאב דופן הבטן באוכלוסיות שמופנות למומחים נעה בטווח רחב של 5% עד 67%, ובקבוצת מטופלים אחת עם כאב בטן כרוני שנשלחה למרפאת כאב, 43% סבלו בפועל מכאב דופן בטן. לא כל כאב דופן בטן הוא ACNES, אך הנתונים האלה מחזקים את המסר המרכזי: מקור סומטי־נוירופתי בדופן הבטן שכיח בהרבה ממה שרבים מניחים, ולכן החמצתו גוררת לא פעם אבחון־יתר של בעיות ויסצרליות ואבחון־חסר של נוירופתיה מקומית (Shian & Larson, 2018).
4) התמונה הקלינית: איך זה נראה?
התלונה הקלאסית היא כאב נקודתי, בדרך כלל חד־צדדי, באזור קטן של דופן הבטן, לרוב סמוך לגבול הלטרלי של שריר הישר הבטני. הכאב יכול להיות חד, שורף, דוקר, מושך או לוחץ, ולעיתים הוא מוחמר במעבר משכיבה לישיבה, בשיעול, בעיטוש, בסיבוב הגוף, במאמץ או בכיווץ שרירי הבטן. בניגוד לכאב ויסצרלי, הוא בדרך כלל אינו תלוי באכילה, ביציאות או במחזורי עיכול, אם כי מטופלים רבים מתקשים לזהות זאת בעצמם בתחילת הדרך.
א. נקודה כואבת
- חלק מהחולים מצביעים ממש על “נקודה אחת” שכואבת, וזה רמז חשוב מאוד (Shian & Larson, 2018; Chrona et al., 2017). בסקירה של Chrona ועמיתיה תוארו קריטריונים קליניים מקובלים הכוללים כאב לוקלי חד־צדדי שנמשך לפחות חודש, נקודת הדק קטנה של פחות מ-2 סמ"ר, מבחן Carnett חיובי, מבחן pinch חיובי או שינוי תחושתי מקומי, בדיקות מעבדה תקינות, הדמיה שלילית בדופן הבטן, והקלה של לפחות 50% לאחר הזרקת הרדמה מקומית לנקודת הכאב. כלומר, מדובר בתסמונת עם חתימה קלינית יחסית ברורה כאשר מחפשים אותה נכון (Chrona et al., 2017).
ב. תסמינים נוספים
לצד הכאב, יכולים להופיע סימנים תחושתיים מקומיים:
- רגישות־יתר, שינוי בתחושה למגע קל, תחושת נימול, כאב במבחן הצביטה של העור, ורגישות לקור או לחיכוך של בגדים.
נקודה חשובה: חשוב גם לזכור שלא כל כאב בטני ממוקם הוא ACNES. כאשר הכאב לטרלי יותר או אחורי יותר, יש לחשוב גם על LACNES או POCNES, שהן תסמונות דומות מבחינה פתופיזיולוגית אך עם מיקום כאב שונה. בנוסף, מצבים כמו נוירלגיה פוסט־הרפטית, רדיקולופתיה טורקלית, נוירופתיה סוכרתית, כליאת העצב האיליו־אינגווינלי או האיליו־היפוגסטרי, בקע דופן, אנדומטריוזיס של הדופן, המטומה של מעטפת הרקטוס או כאב מיופסציאלי עלולים לחקות את התמונה. לכן נכון יותר לדבר על “נוירופתיה של עצב חישתי בטני” כעל קבוצה של מצבי כליאה וגירוי עצבי בדופן הבטן, ש-ACNES הוא הנפוץ בהם, ולא כעל אבחנה אחת שמתאימה לכולם (Otsuka et al., 2024; Shian & Larson, 2018).
5) אבחון: כאן מוכרעת רוב התמונה
האבחון הטוב ביותר מתחיל באנמנזה ובבדיקה גופנית, ולא בהדמיה. רופא או מטפל שחושד ב-ACNES צריך לברר אם הכאב ממוקם מאוד, אם המטופל מסוגל להצביע עליו באצבע אחת, אם הוא מוחמר בכיווץ שרירי הבטן, ואם אין תסמינים ויסצרליים ברורים כמו הקאות, ירידה במשקל, דימום, חום או שינוי עקבי בהרגלי יציאה. לאחר מכן יש למפות את נקודת הרגישות, להפעיל לחץ על המקום ולבדוק אם המתח בשרירי הבטן משנה את הכאב. זהו בדיוק ההיגיון של מבחן Carnett, שנחשב עדיין לאחד הכלים המעשיים החשובים ביותר באבחון כאב דופן בטן (Sun et al., 2024; Shian & Larson, 2018).
א. מבחן קרנט
מבחן Carnett מבוצע כאשר הבודק לוחץ על נקודת הכאב והמטופל מתבקש להרים את הראש או את הגו ולכווץ את דופן הבטן. אם הכאב נשאר דומה או מחמיר, הממצא תומך במקור בדופן הבטן; אם הכאב פוחת, גדלה הסבירות למקור ויסצרלי עמוק יותר. סקירת 2024 על ערכו האבחנתי של המבחן חיזקה את מקומו בהערכת כאב בטני כרוני, אף כי כמובן אין מדובר במבחן מושלם או בלעדי. כאשר הוא משולב עם נקודת כאב קטנה, ממצאים תחושתיים מקומיים והיעדר עדות למחלה תוך־בטנית, ערכו הקליני עולה משמעותית (Sun et al., 2024; Chrona et al., 2017).
ב. הזרקה מקומית
השלב הבא באבחון הוא לעיתים קרובות הזרקה מקומית של חומר מאלחש, עם או בלי סטרואיד, לנקודת הכאב. אם מושגת ירידה של לפחות 50% בכאב, הדבר תומך מאוד באבחנה. זהו גם כלי אבחנתי וגם טיפול ראשוני. במחקר אקראי של Boelens ועמיתיו נמצא שהזרקת לידוקאין הייתה יעילה יותר מפלצבו באבחון ACNES, מה שחיזק את הטענה שאין מדובר רק באפקט של “נפח הזרקה” או של פלצבו. במילים אחרות, תגובה טובה להרדמה מקומית איננה רק נחמה רגעית; היא חלק מליבת האבחון (Boelens et al., 2013; Chrona et al., 2017).
ג. הדמיה ואולטרה סאונד
הדמיה, ובעיקר אולטרסאונד, איננה בדרך כלל מאבחנת ACNES ישירות, אך יש לה תפקיד חשוב בשלילת סיבות אחרות ובהכוונת הזרקה. אולטרסאונד יכול לזהות בקעים קטנים, המטומה, מסה, צלקת בעייתית או פתולוגיה אחרת של דופן הבטן. בנוסף, הזרקה מונחית אולטרסאונד יכולה לשפר דיוק ולהפחית סיכון לחדירה לא מכוונת לחלל הבטן. עם זאת, גם כאשר ההדמיה תקינה לחלוטין, אין בכך כדי לשלול ACNES. זהו בדיוק אחד המוקשים באבחון: מטופל עם כאב נוירופתי אמיתי יכול להציג CT ו-US תקינים לחלוטין (Jacobs et al., 2021; Shian & Larson, 2018; Chrona et al., 2017).
6) אבחנה מבדלת ודגלים אדומים
הקושי באבחנה נובע מכך שכאב נוירופתי בדופן הבטן עלול להידמות לכאב ממקור גסטרואינטסטינלי, גינקולוגי, אורולוגי או עמוד־שדרה. לכן צריך לשלול מחלות ויסצרליות, אך במקביל גם לא להיסחף לבירור אין־סופי כאשר התמונה הקלינית ממוקדת לדופן. דגלים אדומים כוללים חום, ירידה לא מוסברת במשקל, דימום, גוש בטני, לילה של כאב פרוגרסיבי, הקאות מרובות, שינוי עקבי ומתמשך ביציאות, סימני פריטוניטיס, או בדיקה שאינה ממקמת את הכאב לנקודה שטחית ומוגדרת. גם רדיקולופתיה טורקלית צריכה להילקח בחשבון כאשר יש הקרנה דרמטומלית או קשר ברור לתנועות עמוד השדרה (Shian & Larson, 2018).
במקרים מסוימים, במיוחד לאחר ניתוחים תחתונים בבטן או במפשעה, יש לחשוב גם על נוירופתיה של העצבים האיליו־אינגווינלי והאיליו־היפוגסטרי. אצל מטופלים עם סוכרת או לאחר זיהום הרפס זוסטר, נוירופתיות אחרות יכולות לחקות את התמונה. לכן אבחנה טובה אינה רק “זיהוי Carnett חיובי”, אלא בנייה מסודרת של סבירות: כאב ממוקם, שטחי, נוירופתי באופיו, עם בדיקות תקינות, ללא סימני מערכת, ועם תגובה להזרקה מקומית. זהו המכלול שמאפשר ביטחון אבחנתי אמיתי (Chrona et al., 2017; Otsuka et al., 2024).
7) טיפול: גישה מדורגת, לא פתרון יחיד
הטיפול המקובל כיום הוא טיפול מדורג:
א. קו טיפולי ראשון
הקו הראשון כולל הסבר למטופל, הרגעה, הימנעות מבירורי יתר כאשר התמונה אופיינית, ולעיתים שימוש באמצעים שמרניים כמו הזרקה מקומית, התאמת עומסים וטיפול בכאב. חשוב להבין שהרגעה כשלעצמה איננה זלזול; להפך, אצל מטופלים רבים עצם ההכרה בכך שמדובר במקור כאב פריפרי אמיתי ולא “כאבי בטן פונקציונליים” מפחיתה חרדה ומשפרת היענות לטיפול. עם זאת, טיפול תרופתי פומי כללי לבדו אינו נחשב מבוסס במיוחד, והספרות לרוב מדגישה התערבויות ממוקדות יותר (Shian & Larson, 2018; Chrona et al., 2017). (AAFP)
הזרקת לידוקאין לנקודת הכאב היא אחת ההתערבויות המרכזיות ביותר. בקוהורט הגדול של Boelens ועמיתיו, 81% הראו ירידה של לפחות 50% בכאב לאחר ההזרקה הראשונה, וכשליש נותרו ללא כאב לאורך זמן לאחר טיפול בהזרקות בלבד. בסקירה של Chrona ועמיתיה דווח כי לידוקאין לבדו הביא להקלה מיידית בכ-83% מן המטופלים עם ACNES חשוד, וחלקם נותרו עם הקלה ממושכת. כאשר מוסיפים סטרואיד, שיעורי התגובה הכוללים בספרות הרחבה על כאב דופן בטן מגיעים לעיתים ל-70% עד 99%, אם כי המספר הזה כולל אוכלוסיות והגדרות מעט שונות, ולא רק ACNES “טהור” (Boelens et al., 2011; Chrona et al., 2017; Shian & Larson, 2018).
ב. טיפול שמרני אצל ילדים
בילדים ובמתבגרים, הנתונים מחזקים את הגישה המדורגת אך גם מראים מגבלות. בסדרת מקרים פרוספקטיבית של 85 ילדים, בלוק של מעטפת הרקטוס הביא להקלה מיידית אצל 83 ילדים, אך שיעור ההצלחה הכולל לטווח הבינוני עמד על 38% בלבד לאחר מעקב חציוני של 17 חודשים. סקירה שיטתית בילדים סיכמה כי נכון להיום יש לאמץ אסטרטגיית step-up: להתחיל בהזרקה מקומית או בלוק, ולשמור ניתוח למקרים עמידים. סדרת מקרים מ-2024 הראתה שגם מדבקות לידוקאין יכולות לעזור לחלק מהילדים ומהמתבגרים, ומהוות חלופה לא פולשנית מסוימת כאשר הזרקות אינן רצויות או אינן מתקבלות (Siawash et al., 2017; Markus et al., 2021; ten Have et al., 2024).
ג. טיפול פולשני
כאשר הטיפול השמרני הבסיסי נכשל, ניתן לשקול אפשרויות מתקדמות יותר. אחת מהן היא pulsed radiofrequency. במחקר אקראי מבוקר, טיפול PRF הביא להצלחה אצל 38% מהמטופלים לאחר שמונה שבועות, לעומת 61% בקבוצת ניתוח anterior neurectomy. המשמעות אינה ש-PRF “מיותר”, אלא שהוא עשוי להיות אפשרות ביניים פחות פולשנית לפני ניתוח, במיוחד אצל מי שמעדיף להימנע מפרוצדורה כירורגית או כשיש רצון לבחון תגובה נוספת לפני כריתה עצבית (Maatman et al., 2019). (Amsterdam UMC)
במקרים עמידים, anterior neurectomy נותר הטיפול הכירורגי המרכזי. בניסוי אקראי כפול־סמיות על ניתוח לעומת sham הודגמה יעילותו במטופלים רפרקטוריים. מעבר לכך, במחקר ארוך טווח נמצא ששיעור ההצלחה קצר הטווח לאחר anterior neurectomy היה כ-70%, ושיעור ההצלחה הארוך יותר הגיע ל-61% במעקב ממוצע של 32 חודשים. מחקר נוסף זיהה גורמי סיכון לכישלון יחסי של ניתוח, ובהם שימוש במשככי כאב, ניתוחי בטן קודמים, נקודות רגישות פרה־ורטברליות ואי־תגובה טובה לבלוק אבחנתי. כלומר, גם כאשר שוקלים ניתוח, נכון להעריך מראש מי הסיכוי שלו להרוויח מהתערבות כזאת (Boelens et al., 2013; van Assen et al., 2015; Mol et al., 2019).
כאשר anterior neurectomy נכשל או כאשר הכאב חוזר לאחר הצלחה ראשונית, קיימות גם אפשרויות salvage. מחקר מ-2024 מצא כי posterior neurectomy מספק תועלת ארוכת טווח בערך במחצית מן המטופלים, ושיעורי ההצלחה טובים יותר כאשר מדובר בכאב חוזר אחרי תקופה טובה, לעומת כישלון מיידי של הניתוח הראשון. במילים אחרות, גם אחרי כישלון ראשוני עדיין קיימות אפשרויות טיפול, אך ציפיות ריאליות הן חלק הכרחי מהשיח עם המטופל (ten Have et al., 2024).
8) כירופרקטיקה: האם היא יכולה להועיל?
כאן חשוב לדייק. לא קיימות כיום ראיות חזקות ברמת ניסויים אקראיים או סקירות שיטתיות שמוכיחות כי כירופרקטיקה כשלעצמה היא טיפול מבוסס ל-ACNES או לנוירופתיה של עצב חישתי בטני. הקו המבוסס יותר נשען על אבחון קליני, הזרקה מקומית, בלוקים עצביים, גישה מדורגת, ולעיתים ניתוח. לכן לא נכון להציג כירופרקטיקה כטיפול קו ראשון מוכח לתסמונת עצמה, ובוודאי לא כתחליף לבלוק אבחנתי או להערכה רפואית כשקיים חשד מבוסס לנוירופתיה בדופן הבטן (Shian & Larson, 2018; Chrona et al., 2017; Markus et al., 2021).
עם זאת, יש מקום לשיח יותר מעודן. קיימים דיווחי מקרה על טיפול שמרני לא־תרופתי שכלל manual therapy, שיקום, דה־סנסיטיזציה ותרגול, עם שיפור בתדירות ובעוצמת הסימפטומים. אחד מדיווחי המקרה פורסם ב-2021 ב-Journal of Bodywork and Movement Therapies, ואחר ב-2023 ב-Cureus. הראיות האלה מצביעות על אפשרות שלטיפול ידני ושיקומי יש תפקיד מסייע אצל מטופלים נבחרים – במיוחד אם יש מרכיב מיופסציאלי, הגנת תנועה, הימנעות תפקודית, או תרומה ביו־מכנית של דופן הבטן, הצלעות והעמוד הטורקלי. במובן הזה, כירופרקטיקה עשויה להועיל כחלק ממערך שמרני רחב, בתנאי שהמטפל מבין שמדובר בתסמונת נוירופתית מקומית ושלא מדובר בתחליף לאבחון רפואי, לבלוק אבחנתי או להתערבות ייעודית כאשר היא נדרשת (Cofano et al., 2021; Newman et al., 2023).
א. תרומה אפשרית של כירופרקט במצב של נוירופתיה של עצב חישתי בטני
המשמעות הקלינית היא שכירופרקטור מיומן או מטפל ידני אחר עשוי לתרום בשלושה מישורים:
- ראשית, בזיהוי האפשרות של כאב דופן בטן נוירופתי במקום “לרדוף” אחר אבחנות עיכוליות לא מתאימות
- שנית, בעבודה עדינה על גורמים נלווים כמו guarding, עומס שרירי, נשימה תורקו־אבדומינלית ותבניות תנועה
- שלישית, בהפניה מסודרת לרופא כאב, כירורג או מומחה אחר לצורך בלוק אבחנתי או טיפול פולשני יותר בעת הצורך.
אבל דווקא מפני שהראיות הישירות מצומצמות, מקומה של הכירופרקטיקה כאן הוא משלים, לא מוביל, ומחייב זהירות מיוחדת בכל מצב שבו קיימת אפשרות לכאב ויסצרלי, ניתוחי, גינקולוגי או נוירולוגי אחר (Cofano et al., 2021; Shian & Larson, 2018).
9) נוירופתיה של עצב חישתי בטני – סיכום
נוירופתיה של עצב חישתי בטני היא בעיה אמיתית, שכיחה יחסית ומוחמצת לעיתים קרובות, שבמרבית המקרים מתאימה קלינית ל-ACNES – כליאת ענפים תחושתיים של העצבים הבין־צלעיים בדופן הבטן. האבחון נשען בראש ובראשונה על אנמנזה ובדיקה גופנית: כאב ממוקם, שטחי, מבחן Carnett חיובי, סימנים תחושתיים מקומיים והקלה משמעותית לאחר הזרקת מאלחש.
השכיחות איננה זניחה: כ-2% בחדרי מיון עם כאב בטן אקוטי, כ-1 מכל 8 מתבגרים עם כאב בטן כרוני במרפאה ייעודית, ושיעורים משמעותיים גם באוכלוסיות כרוניות אחרות. הטיפול היעיל ביותר כיום הוא טיפול מדורג: הזרקות מקומיות או בלוקים, אפשרויות מתקדמות כמו PRF בחלק מהמקרים, ו-neurectomy במקרים עמידים. כירופרקטיקה יכולה להיות מסייעת בחלק מהחולים כמרכיב שמרני־שיקומי משלים, אך הראיות הישירות לתועלתה ב-ACNES מוגבלות, ולכן עליה להשתלב בתוך מסלול אבחוני וטיפולי מבוסס ולא להחליף אותו (van Assen et al., 2015; Siawash et al., 2016; Maatman et al., 2019; ten Have et al., 2024).
References:
Boelens, O. B., Scheltinga, M. R., Houterman, S., & Roumen, R. M. (2011). Management of anterior cutaneous nerve entrapment syndrome in a cohort of 139 patients. Annals of Surgery, 254(6), 1054-1058. https://doi.org/10.1097/SLA.0b013e31822d78b8
Boelens, O. B. A., Scheltinga, M. R., Houterman, S., & Roumen, R. M. (2013). Randomized clinical trial of trigger point infiltration with lidocaine to diagnose anterior cutaneous nerve entrapment syndrome. British Journal of Surgery, 100(2), 217-221. https://doi.org/10.1002/bjs.8958
Boelens, O. B., van Assen, T., Houterman, S., Scheltinga, M. R., & Roumen, R. M. (2013). A double-blind, randomized, controlled trial on surgery for chronic abdominal pain due to anterior cutaneous nerve entrapment syndrome. Annals of Surgery, 257(5), 845-849. https://doi.org/10.1097/SLA.0b013e318285f930
Chrona, E., Kostopanagiotou, G., Damigos, D., & Batistaki, C. (2017). Anterior cutaneous nerve entrapment syndrome: Management challenges. Journal of Pain Research, 10, 145-156. https://doi.org/10.2147/JPR.S99337
Cofano, G., LaCourt, S., & Nguyen, S. H. (2021). Conservative management of anterior cutaneous nerve entrapment syndrome: A case report. Journal of Bodywork and Movement Therapies, 26, 141-146. https://doi.org/10.1016/j.jbmt.2020.12.012
Jacobs, M. L. Y. E., van den Dungen-Roelofsen, R., Heemskerk, J., Scheltinga, M. R. M., & Roumen, R. M. H. (2021). Ultrasound-guided abdominal wall infiltration versus freehand technique in anterior cutaneous nerve entrapment syndrome (ACNES): Randomized clinical trial. BJS Open, 5(6), zrab124. https://doi.org/10.1093/bjsopen/zrab124
Markus, J., Sibbing, I. C., Ket, J. C. F., de Jong, J. R., de Beer, S. A., & Gorter, R. R. (2021). Treatment strategies for anterior cutaneous nerve entrapment syndrome in children: A systematic review. Journal of Pediatric Surgery, 56(3), 605-613. https://doi.org/10.1016/j.jpedsurg.2020.05.014
Maatman, R. C., van Kuijk, S. M. J., Steegers, M. A. H., Boelens, O. B. A., Lim, T. C., Scheltinga, M. R. M., & Roumen, R. M. H. (2019). A randomized controlled trial to evaluate the effect of pulsed radiofrequency as a treatment for anterior cutaneous nerve entrapment syndrome in comparison to anterior neurectomy. Pain Practice, 19(7), 751-761. https://doi.org/10.1111/papr.12806
Mol, F. M. U., Jansen, C. H., van Dijk, W., van Eerten, P., Scheltinga, M. R., & Roumen, R. M. (2019). Factors predicting outcome after anterior neurectomy in patients with chronic abdominal pain due to anterior cutaneous nerve entrapment syndrome (ACNES). Surgery, 165(2), 417-422. https://doi.org/10.1016/j.surg.2018.08.011
Otsuka, Y., Ishizuka, K., Harada, Y., Harada, T., Shikino, K., Shiraishi, Y., & Watari, T. (2024). Three subtypes of cutaneous nerve entrapment syndrome: A narrative review. Internal Medicine, 63(16), 2231-2239. https://doi.org/10.2169/internalmedicine.2927-23
Shian, B., & Larson, S. T. (2018). Abdominal wall pain: Clinical evaluation, differential diagnosis, and treatment. American Family Physician, 98(7), 429-436.
Siawash, M., de Jager-Kievit, J. W. A. J., Tjon A Ten, W., Roumen, R. M., & Scheltinga, M. R. (2016). Prevalence of anterior cutaneous nerve entrapment syndrome in a pediatric population with chronic abdominal pain. Journal of Pediatric Gastroenterology and Nutrition, 62(3), 399-402. https://doi.org/10.1097/MPG.0000000000000966
Siawash, M., Mol, F., Tjon-A-Ten, W., Perquin, C., van Eerten, P., van Heurn, E., Roumen, R., & Scheltinga, M. (2017). Anterior rectus sheath blocks in children with abdominal wall pain due to anterior cutaneous nerve entrapment syndrome: A prospective case series of 85 children. Paediatric Anaesthesia, 27(5), 545-550. https://doi.org/10.1111/pan.13084
Sun, X.-X., Liu, H., Qin, X.-Z., Li, M.-R., Yan, Q.-H., & Zhang, G.-J. (2024). The diagnostic value of Carnett’s test with chronic abdominal pain: A narrative review. Current Pain and Headache Reports, 28(4), 251-257. https://doi.org/10.1007/s11916-024-01223-9
ten Have, T., Zwaans, W. A. R., Scheltinga, M. R. M., & Roumen, R. M. H. (2024). Lidocaine patch as noninvasive alternative treatment option in children with anterior cutaneous nerve entrapment syndrome: A retrospective case series. Pediatric Anesthesia, 34(7), 638-644. https://doi.org/10.1111/pan.14890
ten Have, T., Jacobs, M. L. Y. E., Scheltinga, M. R. M., Zwaans, W. A. R., & Roumen, R. M. H. (2024). Long-term efficacy of posterior neurectomy in anterior cutaneous nerve entrapment syndrome. Journal of Abdominal Wall Surgery, 3, Article 13508. https://doi.org/10.3389/jaws.2024.13508
van Assen, T., de Jager-Kievit, J. W. A. J., Scheltinga, M. R., & Roumen, R. M. (2013). Chronic abdominal wall pain misdiagnosed as functional abdominal pain. Journal of the American Board of Family Medicine, 26(6), 738-744. https://doi.org/10.3122/jabfm.2013.06.130115
van Assen, T., Brouns, J. A. G. M., Scheltinga, M. R., & Roumen, R. M. (2015). Incidence of abdominal pain due to the anterior cutaneous nerve entrapment syndrome in an emergency department. Scandinavian Journal of Trauma, Resuscitation and Emergency Medicine, 23, Article 19. https://doi.org/10.1186/s13049-015-0096-0
van Assen, T., Boelens, O. B., van Eerten, P. V., Perquin, C., Scheltinga, M. R., & Roumen, R. M. (2015). Long-term success rates after an anterior neurectomy in patients with an abdominal cutaneous nerve entrapment syndrome. Surgery, 157(1), 137-143. https://doi.org/10.1016/j.surg.2014.05.022