נקע בקרסול: אבחון וטיפול הניתנים ללא דיחוי עשויים למנוע את אובדן היציבות של המפרק. מפרק הקרסול הוא מפרק מורכב, נושא משקל, בעל יכולת תנועה נרחבת. המפרק נתמך ומחוזק משני צדדיו על ידי רצועות חזקות. יכולות התנועה המדהימות של כף הרגל ומבנהו הגמיש מאפשרים לו לשמור על שיווי משקל ולהתאים את עצמו למגוון רחב של סוגי משטחים. אלא שהתנועתיות הרבה שלו עומדת בעוכריו וחושפת אותו לנקעים.
נקעים במפרקי הקרסול הם פגיעה נפוצה בשרירים ובשלד שמשפיעה על מיליוני אנשים ברחבי העולם. זה קורה כאשר רצועה אחת או יותר של מפרק הקרסול נמתחים או נקרעים. מנגנון הנקיעה השכיח הוא לרוב פיתול פתאומי או גלגול של כף הרגל כשהוא במצב של כפיפה קלה. התוצאה היא לרוב נזק (מתיחה, קרע) לרצועות התומכות בצד החיצוני של הקרסול ולעיתים גם פציעות נלוות (שבר, פגיעה סחוסית, נקע סינדסמוטי). נקע בקרסול מתבטא בעיקר בכאב, נפיחות, שטפי דם וצמצום טווח התנועה והתפקוד של הקרסול. במקרה של נקע בקרסול: אבחון וטיפול עשויים להידרש. נזק לרצועות בקרסול שמותיר את המפרק לא יציב מעלה את הסיכון לנקעים חוזרים.
נקע בקרסול: אבחון וטיפול – רקע
נקע בקרסול הצידי (Lateral Ankle Sprain – LAS) מהווה את אחת הפציעות השכיחות ביותר במערכת השריר-שלד, הן בקרב האוכלוסייה הכללית והן בקרב ספורטאים בכל הרמות התחרותיות. למרות שכיחותה הגבוהה והתפיסה הרווחת בציבור ולעיתים אף בקרב אנשי מקצוע כי מדובר בפציעה קלה החולפת מעצמה (Self-limiting), הספרות הרפואית העדכנית מהשנים 2020-2025 מצביעה על תמונה קלינית מורכבת בהרבה.
הנתונים האפידמיולוגיים מעידים כי שיעורי ההישנות של נקע בקרסול הם גבוהים באופן מדאיג, כאשר חלק ניכר מהמטופלים, בטווח שבין 40% ל-70%, מפתחים תסמינים מתמשכים המובילים למצב המוגדר כאי-יציבות כרונית בקרסול (Chronic Ankle Instability – CAI). גישה קלינית עדכנית מדגישה אבחון מובנה, זיהוי פציעות נלוות (שבר, פגיעה סחוסית, נקע סינדסמוטי), וטיפול פונקציונלי ושיקומי מבוסס־קריטריונים במקום מנוחה בלבד (Martin, 2021; Delahunt, 2018;Hong et al., 2023).
אנטומיה תפקודית קצרה: מה בעצם נקרע או נמתח
ברוב המקרים נקע בקרסול יהיה בצד הלטרלי (צד חיצוני), יגרם ממנגנון אינברסיה (סיבוב פנימה של כף הרגל) ולעיתים במצב של פלנטר־פלקשן. הקומפלקס הרצועי הלטרלי כולל בעיקר את ATFL (הרצועה הטלופיבולרית הקדמית), CFL (קלקנאופיבולרית), ולעיתים גם PTFL.
לעומת זאת, נקע בקרסול בצד מדיאלי (דלתואיד) פחות שכיח ודורש ערנות לפגיעה משמעותית יותר או לשבר נלווה. סוג חשוב נוסף הוא נקע סינדסמוטי (High Ankle Sprain) – פגיעה במבנה המחבר בין הטיביה לפיבולה בחלק הדיסטלי – המתאפיינת לעיתים בכאב “גבוה” יותר, החמרה בסיבוב חיצוני, וזמן החלמה ארוך יותר (Netterström-Wedin, 2021).
סיווג חומרה: דרגות, אך לא רק דרגות
מסורתית מקובל לתאר נקע בקרסול בדרגות 1-3 (מתיחה, קרע חלקי, קרע מלא). עם זאת, ההנחיות העדכניות מדגישות שהדרגה אינה מספיקה בפני עצמה לניבוי מהלך השיקום: גם בנקע קל יכולים להתפתח חסרים סנסורימוטוריים (פרופריוספציה, שליטה עצבית־שרירית), ירידה בטווח תנועה, וכאב מתמשך. לכן מומלץ סיווג משולב הכולל תפקוד נשיאת משקל, נפיחות/המטומה, בדיקות יציבות, והערכת יכולת תפקודית (Martin, 2021; O’Connor, 2013).
אבחון בשטח ובקליניקה: אנמנזה שמכוונת למנגנון ולסיכון
האבחון מתחיל בשאלות ממוקדות: מנגנון הפציעה (אינברסיה/אברסיה/סיבוב חיצוני), “קול פקיעה” רגעי, יכולת להמשיך לשחק/ללכת, הופעת נפיחות מיידית, מיקום הכאב (לטרלי, מדיאלי, קדמי, גבוה), ופציעות קודמות. חשוב לברר תסמינים “דגל אדום”: חוסר יכולת מוחלט לשאת משקל, כאב גרמי נקודתי, נימול/חולשה (חשד לפגיעה עצבית), כאב חד במנוחה שאינו פרופורציונלי, או עיוות נראה לעין.
שלב קריטי: שלילת שברים – כללי אוטווה
אחד האתגרים הראשונים בחדר המיון או בקליניקה הראשונית הוא ההחלטה האם לבצע צילום רנטגן. שימוש יתר בדימות חושף את המטופלים לקרינה מיותרת ומעמיס על מערכת הבריאות. חוקי אוטווה לקרסול (Ottawa Ankle Rules – OAR) פותחו ככלי קליני לקבלת החלטות, ומחקרים עדכניים (Gomes et al., 2022; Beceren et al., 2024) ממשיכים לתקף את יעילותם.
כללי אוטווה מתבססים על רגישות גבוהה מאוד לשבר כאשר הם מיושמים נכון, ובדגש על כאב באזורי המלאולוסים/אמצע כף הרגל יחד עם אי־יכולת לשאת משקל או רגישות גרמית בנקודות מוגדרות (Stiell, 1993). מחקרים מאוחרים באוכלוסיות שונות הראו רגישות גבוהה לצד סגוליות מתונה, מה שמסביר למה הכללים טובים במיוחד ל”שלילה” של שבר (Wang, 2013). בפועל: אם הכללים “חיוביים” – מבצעים הדמיה; אם “שליליים” – לרוב ניתן להימנע מרנטגן ולהתמקד בטיפול פונקציונלי, תוך הנחיה לחזור לבדיקה אם הכאב/תפקוד לא משתפרים.
מודל ROAST: קונצנזוס להערכה מכוונת שיקום
לאחר שלילת שבר, האתגר עובר להערכת הרקמות הרכות והתפקוד. בעבר, האבחנה הסתיימה לרוב בקביעת דרגת הנקע (Grade I, II, III). כיום, מומחים דוגלים בגישה מורכבת יותר, כפי שנוסחה במודל ROAST (Rehabilitation-Oriented ASsessmenT) על ידי ועדת הקונצנזוס הבינלאומית לקרסול (Delahunt et al., 2019). המטרה היא לזהות ליקויים מכאניים וסנסו-מוטוריים ספציפיים שניתן לטפל בהם בשיקום, ובכך למנוע התפתחות של אי-יציבות כרונית.
ההערכה על פי ROAST כוללת:
- מנגנון הפציעה (Mechanism of Injury): הבנת כיוון הכוחות (אינברסיה, פלנטר-פלקציה) מסייעת בניבוי הרקמות הפגועות.
- כאב ונפיחות: כימות אובייקטיבי ומיפוי אנטומי.
- טווח תנועה (ROM): מדידה מדויקת של דורסי-פלקציה (למשל באמצעות מבחן Weight-Bearing Lunge Test – WBLT). הגבלה בדורסי-פלקציה היא ממצא שכיח המנבא תוצאות תפקודיות ירודות.
- ארתרוקינמטיקה (Arthrokinematics): בדיקת תנועתיות המפרק (Joint play), במיוחד גלישה אחורית של הטלוס (Posterior glide), שלעיתים קרובות מוגבלת לאחר נקע.
- כוח שרירים: הערכת כוח שרירי האיברטורים (Invertors), האוורטורים (Evertors), והפרוקסימליים (ירך), באמצעות דינמומטר ידני או בדיקת כוח ידנית.
- בקרת יציבה (Postural Control): הערכת שיווי משקל סטטי (עמידה על רגל אחת בעיניים עצומות) ודינמי (Star Excursion Balance Test – SEBT). זיהוי חסרים פרופריוספטיביים בשלב מוקדם הוא קריטי.
בדיקה גופנית: הסתכלות, מישוש, ותפקוד לפני “מבחני יציבות”
הבדיקה כוללת:
- הסתכלות: נפיחות, המטומה, שינוי צבע, תבנית נפיחות (לטרלית מול דיפוזית), עיוות.
- מישוש: רגישות על ATFL/CFL, רגישות גרמית (מלאולוס לטרלי/מדיאלי), כאב בנאביקולר/בסיס מטטרסל 5 (בהקשר לאוטווה), רגישות מדיאלית (חשד לדלתואיד/פגיעה סחוסית).
- טווח תנועה: במיוחד דורסיפלקשן חסר מוקדם עשוי להיות רלוונטי לפרוגנוזה ולסיכון להמשך סימפטומים (O’Connor, 2013).
- תפקוד נשיאת משקל: הליכה, עלייה על קצות אצבעות, שינויי כיוון קלים (אם בטוח).
רק לאחר מכן עוברים ל”מבחני יציבות” בהתאם לכאב ולסבילות.
מבחני רצועות ונקע גבוה: למה צריך צבר בדיקות
בנקע לטרלי, מבחן Anterior Drawer (מבחן מגירה קדמית) ומבחן הטיית הטאלוס (Talar Tilt) יכולים לתמוך בחשד לפגיעה ב־ATFL/CFL. עם זאת, בשלב החריף הכאב והגנה שרירית עלולים להגביל מהימנות ולכן מקובל לשקול בדיקה חוזרת לאחר כמה ימים אם התמונה לא ברורה (Delahunt, 2018).
בחשד למצב של נקע סינדסמוטי, אין מבחן אחד שמכריע. סקירה שיטתית עם מטא־אנליזה הדגישה שבבדיקה קלינית כדאי לשלב מבחנים בעלי רגישות גבוהה (כמו מישוש ממוקד או Dorsiflexion Lunge) ואז להוסיף מבחן בעל סגוליות גבוהה יותר כמו Squeeze Test; ובכל זאת – לעיתים נדרשת הדמיה כדי להבחין בין פגיעה “יציבה” ל”לא יציבה” (Netterström-Wedin, 2021).
הדמיה מתקדמת: מתי רנטגן לא מספיק
- רנטגן: ראשון לשלילת שבר בהתאם לכללי אוטווה או חשד קליני.
- CT: שימושי כשיש חשד לשבר חבוי/מורכב או הערכת פרגמנטים גרמיים.
- MRI: הבחירה המרכזית כשיש חשד לפגיעה רצועית משמעותית, פגיעה סחוסית/אוסטאוכונדרלית, נקע סינדסמוטי, “שבר סמוי”, או כאשר הכאב והתפקוד לא מתקדמים כמצופה. בנוסף, MRI עשוי לסייע בהערכת סיכון להתפתחות חוסר יציבות כרוני בחלק מהמטופלים (Zhang, 2023).
- אולטרסאונד: יכול להיות שימושי להדגמת רצועות/נוזל/טנוסינוביטיס תלוי מיומנות מבצע, אך אינו תמיד תחליף ל־MRI במקרים מורכבים.
טיפול חריף: מעבר מ- RICE לחשיבה מודרנית
בעשור האחרון, פרוטוקולים לניהול פציעות רקמה רכה התפתחו מעבר ל־RICE/PRICE. מסגרת PEACE & LOVE מדגישה הגנה קצרה, הרמה ודחיסה, חינוך והימנעות משימוש שגרתי באמצעים אנטי־דלקתיים שמטרתם “לכבות” דלקת, ואז מעבר מוקדם להעמסה מדורגת, פעילות אירובית עדינה ותרגול לשיקום (Dubois, 2020).
מדוע להתרחק מ-RICE?
הביקורת המרכזית כנגד פרוטוקול RICE מתמקדת בשני רכיבים: המנוחה המוחלטת (Rest) והשימוש בקרח (Ice).
הבעיה עם קרח:
למרות שהשימוש בקרח (Cryotherapy) נפוץ מאוד להפחתת כאב (Analgesia), אין ראיות איכותיות התומכות ביעילותו לריפוי רקמות לטווח ארוך. יתרה מכך, ישנן עדויות פיזיולוגיות לכך שקירור אינטנסיבי גורם לכיווץ כלי דם (Vasoconstriction) המעכב את הגעתם של תאי דלקת חיוניים (כגון מקרופאגים ונויטרופילים) לאזור הפציעה. תהליך הדלקת הוא שלב הכרחי בתיקון הרקמה, ודיכויו עלול לפגוע באיכות הקולגן הנוצר ובחוזק הרקמה הצלקתית (Bergman & Shuman, 2025; Marinta et al., 2025).
הבעיה עם נוגדי דלקת (NSAIDs):
בדומה לקרח, שימוש גורף בתרופות נוגדות דלקת (כגון איבופרופן) עלול לשבש את איתותי התאים הנדרשים לבניית רקמה. ההמלצה העדכנית היא להגביל את השימוש בהן למינימום ההכרחי (עד 3-7 ימים) ורק במקרים של כאב בלתי נסבל המונע תנועה (Bergman & Shuman, 2025; Marinta et al., 2025).
עקרונות בשבוע הראשון
- הגנה והעמסה מדורגת: שימוש בקביים/מגן/חבישה לפי כאב, אך שאיפה להתקדם לנשיאת משקל מוקדם ככל האפשר בהתאם לסבילות (Martin, 2021).
- דחיסה והרמה: להפחתת נפיחות ולשיפור נוחות.
- שיכוך כאב: כאשר נדרש, קיימת עדות לכך שגם אקמול (Paracetamol) או אופיאטים במקרים נבחרים יכולים להיות חלופות יעילות להפחתת כאב בהשוואה ל־NSAIDs, מה שמאפשר התאמה למטופלים שאינם יכולים/רוצים NSAIDs (Gaddi, 2022).
- הפניה חוזרת להערכה: אם אין שיפור תפקודי סביר, או אם מופיעים דגלים אדומים.
קיבוע מול טיפול פונקציונלי: למה עדיף לנוע נכון על פני לא לנוע
ראיות עדכניות תומכות בכך שבמרבית נקעים לטרליים, טיפול לא־ניתוחי הוא עמוד השדרה, ושטיפול פונקציונלי (חבישה/סד/brace שמאפשר תנועה + תרגול מוקדם) לרוב עדיף על קיבוע ממושך בגבס (Gaddi, 2022; Martin, 2021). קיבוע קצר עשוי להישקל במצב של נקע בקרסול שהוא חמור מאוד או כשכאב/נפיחות מונעים נשיאת משקל, אך יש להימנע מהארכתו ללא צורך קליני ברור בגלל סיכון לקשיון, ירידה בכוח ועיכוב בחזרה לתפקוד.
מחקר אקראי הראה שתרגול שיקומי מואץ בשלב מוקדם יכול לשפר תפקוד בטווח הקצר לאחר נקע בקרסול, גם אם בטווח הבינוני ההבדלים מצטמצמים – מה שתומך ברעיון של “להתחיל לזוז מוקדם, אבל חכם” (Bleakley, 2010).
טיפול כירופרקטי בנקע קרסול ושיקום: גישה מולטי-מודאלית
הגישה הכירופרקטית לטיפול בנקע בקרסול (Acute & Chronic Ankle Sprain) חורגת מעבר לטיפול בסימפטומים בלבד ומתמקדת בשיקום הביומכניקה של המפרק והשרשרת הקינטית כולה. הספרות המקצועית העדכנית, כפי שמשתקפת בהנחיות הקליניות של Martin et al. (2021), תומכת בשילוב של טיפול מנואלי יחד עם תרגול אקטיבי לשיפור טווח תנועה ותפקוד.
בשלב האקוטי:
הטיפול תואם את עקרונות פרוטוקול PEACE & LOVE, כאשר הכירופרקט עשוי להשתמש בטכניקות ניקוז לימפתי, חבישות (כגון Kinesio Taping) ומוביליזציות עדינות (Grade I-II) להפחתת נפיחות וכאב ולמניעת הידבקויות. מחקרים מראים כי טיפול מנואלי בשלב זה, בשילוב עם תרגול ביתי, יעיל יותר מהתערבות עצמית בלבד.
בשלב הסאב-אקוטי והכרוני:
הליבה הטיפולית היא מניפולציה של המפרק (HVLA Adjustment). בניסוי אקראי מבוקר (RCT) שפורסם על ידי Lubbe et al. (2015), נמצא כי שילוב של מניפולציות לקרסול יחד עם תרגילי שיקום הוביל להפחתה משמעותית יותר ברמות הכאב (VAS) בהשוואה לקבוצה שביצעה שיקום בלבד. תיאורי מקרה עדכניים, כגון עבודתם של Lumba-Brown et al. (2023) ו-Powderly et al. (2023), הדגימו כיצד סדרה קצרה של מניפולציות לקרסול הובילה לחזרה מלאה לפעילות ספורטיבית ולרזולוציה של כאב כרוני גם בקרב ספורטאים צעירים.
המניפולציה נועדה לשחזר את ה-Joint Play, ובמיוחד לשפר את הגלישה האחורית (Posterior glide) של עצם הטלוס, אשר לעיתים קרובות מוגבלת לאחר נקע ומונעת טווח דורסי-פלקציה מלא. טכניקות נוספות כמו "מוביליזציה עם תנועה" (MWM) הוכחו בסקירות שיטתיות כיעילות לשיפור מיידי בטווח התנועה (Dorsiflexion) בקרב מטופלים עם נקעים חוזרים.
יתרון מובהק של הכירופרקטיקה הוא האבחון והטיפול בשרשרת הקינטית:
הכירופרקט בודק ומטפל בליקויים בברך, בירך, באגן ובעמוד השדרה הלומברי, הנוצרים לעיתים קרובות כפיצוי (Compensation) על הצליעה ושינוי תבנית ההליכה. בנוסף, נעשה שימוש בטכניקות רקמה רכה מכשירניות (IASTM) לטיפול ברקמה צלקתית ברצועות (ATFL) ובשרירים הפרונאליים. Gillman (2004) הראה כי גישה זו יעילה במיוחד במקרים של תסמונת נקע חוזר (Chronic Recurrent Lateral Ankle Sprain Syndrome).
שיקום מתקדם: מה באמת מחזיר קרסול ליציבות
שיקום איכותי צריך להיות רב־מרכיבי ולהתקדם על פי קריטריונים ולא רק לפי זמן.
1) החזרת טווח תנועה (בעיקר דורסיפלקשן)
הגבלה בדורסיפלקשן שכיחה, קשורה לפגיעה תפקודית ולעיתים לפרוגנוזה פחות טובה. לכן יש מקום לתרגילי מוביליזציה, מתיחות עדינות, והנעת מפרק מדורגת. בחלק מהסקירות יש תמיכה בכך שטיפול מנואלי ושיקום מודרך יכולים לסייע בהחזרת דורסיפלקשן ולהפחתת הישנות (Gaddi, 2022).
2) כוח וסבולת שרירית
דגש על שרירי השוק (סולאוס/גסטרוקנמיוס), השרירים הפרונאליים (מייצבים לטרליים), ושרירי כף הרגל. תרגול צריך לעבור מאיזומטרי→קונצנטרי/אקסצנטרי→תרגילים פונקציונליים עם עומסים משתנים.
3) פרופריוספציה ושליטה סנסורימוטורית
זהו “לב העניין” למניעת חוסר יציבות כרוני: תרגילי שיווי משקל חד־רגליים, משטחים משתנים, תרגילי תגובה (reactive), ושילוב תנועה של כל הגפה התחתונה. המלצות קונצנזוס מדגישות הערכה ושיקום של חסרים מכניים וסנסורימוטוריים כבר בשלב החריף כדי להפחית סיכון להמשך סימפטומים (Delahunt, 2018).
4) חזרה לריצה, קפיצות ושינויי כיוון
במיוחד בספורט, השיקום צריך לכלול הדרגתיות:
- הליכה מהירה
- ריצה קלה
- ריצה עם שינויי מהירות
- פליומטריקה
- אימוני זריזות וספציפיות לענף.
מאמר עדכני הציע אלגוריתם שיקומי קריטריוני (בעיקר לכדורגל מקצועני), שממחיש איך משלבים מדדים אובייקטיביים של כוח, שליטה, קפיצות וזריזות כדי להפחית חזרה מוקדמת מדי (Flore, 2024).
חזרה לספורט: PAASS במקום “מרגיש לי טוב”
אחת הבעיות הגדולות היא חזרה מוקדמת לספורט, שמגבירה סיכון להישנות. מסגרת PAASS מציעה חמישה תחומים להחלטה על חזרה לספורט: Pain (כאב), Ankle impairments (ליקויים בקרסול), Athlete perception (תפיסת הספורטאי), Sensorimotor control (שליטה סנסורימוטורית), Sport/functional performance (ביצוע ספורטיבי/תפקודי) (Smith, 2021). המשמעות המעשית: לא מספיק “אין כאב בהליכה”; צריך לראות תפקוד בסקוואט חד־רגלי, קפיצות/נחיתות, מבחני זריזות, והסתגלות לעומסי אימון.
נקע סינדסמוטי (נקע גבוה): אבחון וטיפול שונים
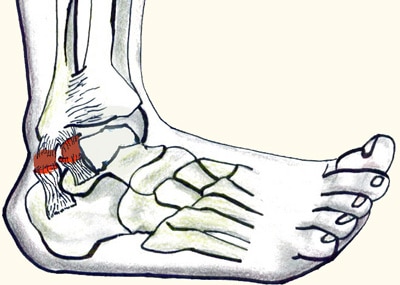
במצב של נקע סינדסמוטי, זמן ההחלמה לרוב ארוך יותר, ולעיתים יש צורך בקיבוע ממושך יותר או בהגבלה משמעותית של העמסה – במיוחד כאשר יש חשד לאי־יציבות בין הטיביה לפיבולה. האבחון מתבסס על שילוב מנגנון (סיבוב חיצוני/דורסיפלקשן), מיקום כאב “גבוה”, ומבחנים קליניים בצבר, אך לעיתים נדרשת הדמיה כדי להכריע חומרה ויציבות (Netterström-Wedin, 2021).
בטיפול, הדגש הוא על הגנה מתאימה, שיקום הדרגתי ומעקב הדוק אחר תגובת הקרסול לעומס; ובמקרים של אי־יציבות – הערכה אורתופדית לשקילת טיפול ניתוחי.
פרוגנוזה ומעקב: מי בסיכון להחלמה ממושכת או אי־יציבות כרונית
מהלך ההחלמה משתנה מאוד בין אנשים. נמצא שגורמים כמו גיל, דרגת פציעה, יכולת נשיאת משקל בשלב מוקדם, מנגנון שאינו אינברסיה, וכן כאב מדיאלי או כאב בדורסיפלקשן בנשיאת משקל בבדיקה מאוחרת יותר – יכולים להיות קשורים לתפקוד נמוך יותר בטווח הבינוני (O’Connor, 2013).
מחקר נוסף הציע ש־MRI מוקדם עשוי לסייע בזיהוי מאפיינים (כגון פגיעות רצועיות מסוימות או נגעי לשד עצם) שקשורים להתפתחות חוסר יציבות כרונית בחלק מהמטופלים, לצד שילוב ממצאים קליניים (Zhang, 2023). המסקנה הקלינית: אם לאחר 2-4 שבועות אין התקדמות תפקודית ברורה, יש הצדקה להערכה חוזרת, בדגש על פציעות נלוות או חסרים סנסורימוטוריים שלא טופלו מספיק.
מתי לשקול הפניה דחופה/המשך בירור
- חשד לשבר לפי כללי אוטווה או כאב גרמי ממוקד משמעותי (Stiell, 1993).
- חוסר יכולת לשאת משקל שלא משתפר.
- כאב מדיאלי משמעותי, “נעילות”, תחושת תפיסה/קליקים (חשד לפגיעה סחוסית).
- חשד למצב של נקע סינדסמוטי משמעותי או אי־יציבות (Netterström-Wedin, 2021).
- נפיחות חריגה, כאב לא פרופורציונלי, תסמינים נוירולוגיים.
סיכום
הטיפול בנקע בקרסול עבר בשנים האחרונות טרנספורמציה מגישה אינטואיטיבית ופסיבית לגישה מדעית, אקטיבית ומובנית. גוף הידע העדכני מדגיש כי "מנוחה וקרח" אינם מספיקים, ולעיתים אף מזיקים. הסטנדרט הטיפולי החדש דורש (Martin, 2021; Smith, 2021):
- אבחון מדויק המשלב שלילת שברים (Ottawa Rules).
- זיהוי ליקויים תפקודיים (ROAST).
- טיפול אקוטי המעודד ריפוי (PEACE & LOVE).
- שיקום פרוגרסיבי מבוסס קריטריונים.
- שימוש במדדים מתוקפים (Ankle-GO) לקבלת החלטות על חזרה לפעילות .
הטמעת עקרונות אלו בפרקטיקה הקלינית היא המפתח לצמצום תופעת ה"קרסול הכרוני" ולשיפור איכות חייהם של מיליוני מטופלים.
References:
Bergman R, Shuman VL. Acute Ankle Sprain. [Updated 2025 Aug 2]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-.
Bleakley, C. M., O’Connor, S. R., Tully, M. A., Rocke, L. G., Macauley, D. C., McDonough, S. M., & McDonough, S. M. (2010). Effect of accelerated rehabilitation on function after ankle sprain: Randomised controlled trial. BMJ, 340, c1964.
Beceren, K., et al. (2024). Diagnostic Accuracy of Ottawa Ankle Rules in Acute Ankle Injuries in Patients Above Five Years of Age. Journal of the College of Physicians and Surgeons Pakistan.
Delahunt, E., et al. (2018). Clinical assessment of acute lateral ankle sprain injuries (ROAST): 2019 consensus statement and recommendations of the International Ankle Consortium. British Journal of Sports Medicine, 52(20), 1304-1310.
Dubois, B., & Esculier, J.-F. (2020). Soft-tissue injuries simply need PEACE and LOVE. British Journal of Sports Medicine, 54(2), 72-73.
Flore, Z., Hambly, K., De Coninck, K., & Welsch, G. (2024). A rehabilitation algorithm after lateral ankle sprains in professional football (soccer): An approach based on clinical practice guidelines. International Journal of Sports Physical Therapy, 19(7), 910-922.
Flore, Z., Welsch, G., Bloch, H., & colleagues. (2024). Return to play assessment after lateral ankle sprains – German male elite youth football (soccer) academy baseline data. International Journal of Sports Physical Therapy, 19(8), 976-988.
Gaddi, D., Mosca, A., Piatti, M., Munegato, D., Catalano, M., Di Lorenzo, G., Turati, M., Zanchi, N., Piscitelli, D., Chui, K., Zatti, G., & Bigoni, M. (2022). Acute ankle sprain management: An umbrella review of systematic reviews. Frontiers in Medicine, 9, 868474.
Gillman, S. (2004). The impact of chiropractic manipulative therapy on chronic recurrent lateral ankle sprain syndrome in two young athletes. Journal of Chiropractic Medicine, 3(4), 153-159.
Gomes, Y. E., Chau, M., Banwell, H. A., & Causby, R. S. (2022). Diagnostic accuracy of the Ottawa ankle rule to exclude fractures in acute ankle injuries in adults: a systematic review and meta-analysis. BMC Musculoskeletal Disorders, 23(1), 885.
Hong CC, Tan KJ, Calder J. Chronic lateral ankle ligament instability – Current evidence and recent management advances. J Clin Orthop Trauma. 2023 Dec 28;48:102328.
Netterström-Wedin, F., & Bleakley, C. (2021). Diagnostic accuracy of clinical tests assessing ligamentous injury of the ankle syndesmosis: A systematic review with meta-analysis. Physical Therapy in Sport, 49, 214-226.
Martin, R. L., Davenport, T. E., Fraser, J. J., Sawdon-Bea, J., Carcia, C. R., Carroll, L. A., Kivlan, B. R., & Carreira, D. (2021). Ankle stability and movement coordination impairments: Lateral ankle ligament sprains revision 2021. Journal of Orthopaedic & Sports Physical Therapy, 51(4), CPG1-CPG80.
Marinta Y. Review of PEACE and LOVE: the new era of RICE in acute soft tissue injury management? – A narrative review. Orthop J Sports Med. 2025 Oct 1;13(9 suppl2):2325967125S00043.
Lubbe, D., et al. (2015). Manipulative therapy and rehabilitation for recurrent ankle sprain with functional instability: a short-term, assessor-blind, parallel-group randomized trial. Journal of Manipulative and Physiological Therapeutics, 38(1), 22-34.
Lumba-Brown, A., et al. (2023). Chiropractic Management of Chronic Ankle Pain and Limited Mobility in a Pediatric Athlete: A Case Report. Journal of Chiropractic Medicine, 22(3).
O’Connor, S. R., Bleakley, C. M., Tully, M. A., & McDonough, S. M. (2013). Predicting functional recovery after acute ankle sprain. PLOS ONE, 8(8), e72124.
Powderly, N., et al. (2023). Chiropractic Management of a Pediatric Patient With Chronic Ankle Pain: A Case Report. Journal of Chiropractic Medicine.
Smith, M. D., Vicenzino, B., Bahr, R., & colleagues. (2021). Return to sport decisions after an acute lateral ankle sprain injury: Introducing the PAASS framework-An international multidisciplinary consensus. British Journal of Sports Medicine, 55(22), 1270-1276.
Stiell, I. G., Greenberg, G. H., McKnight, R. D., Nair, R. C., McDowell, I., Reardon, M., Stewart, J. P., & Maloney, J. (1993). Decision rules for the use of radiography in acute ankle injuries: Refinement and prospective validation. JAMA, 269(9), 1127-1132.
Wang, X., Chang, S.-M., Yu, G.-R., & Rao, Z.-T. (2013). Clinical value of the Ottawa ankle rules for diagnosis of fractures in acute ankle injuries. PLOS ONE, 8(4), e63228.
Zhang, J., Yang, K., Wang, C., Gu, W., Li, X., Fu, S., Song, G., Wang, J., Wu, C., Zhu, H., & Shi, Z. (2023). Risk factors for chronic ankle instability after first episode of lateral ankle sprain: A retrospective analysis of 362 cases. Journal of Sport and Health Science, 12(5), 606-612.