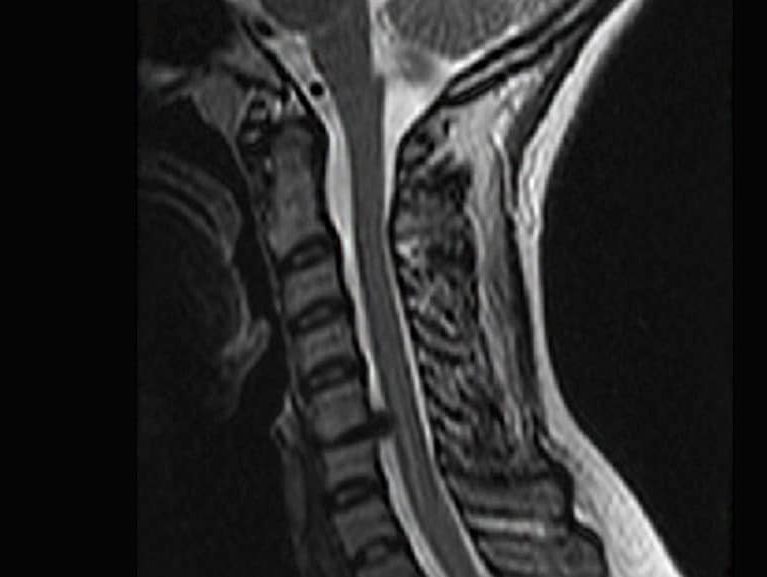
פריצת דיסק צווארי – אבחון וטיפול יעילים יזרזו את ריפוי הצוואר וימנעו נזקים בלתי הפיכים. כאבים בצוואר וסימפטומים המושלכים לאורך הגפה העליונה צריכים להעלות חשד לבלט או פריצת דיסק צווארי "הצובט" שורש עצב. הגורם עיקרי לבלט או פריצת דיסק בצוואר הוא עומס יתר חוזרני על הדיסק הבין חולייתי. עומס יתר חוזרני כזה עלול להתרחש בגלל משקל הראש, תנועות הצוואר הנרחבות והחוזרות והשהייה במנחים לקויים.
נזק לדיסק הבין חולייתי עלול להתרחש גם בגלל טראומה על רקע נפילה תאונה או פציעת ספורט. הדיסקים בין חוליות C4/5, C5/6, C6/7 הם הפגיעים ביותר. כאבים ושאר סימפטומים המופיעים בשל פריצת דיסק צווארי מחייבים תגובה מהירה. אבחון מהיר יאפשר טיפול יעיל עם סיכוי מופחת להתפתחות כאבים ומגבלות תנועה כרוניות. טיפול יעיל גם ירחיק את הצורך בפתרון כירורגי כדי לשחרר את העצב.
פריצת דיסק צווארי אבחון – רקע
פריצת דיסק צווארית נגרמת כאשר הליבה הפנימית של הדיסק הבין חולייתי בולטת דרך השכבה החיצונית של הדיסק. הליבה הפנימית (גרעין פולפוסוס) שפרצה מבעד לשכבה החיצונית (אנולוס פיברוסוס) עלולה:
- ללחוץ על חוט השדרה ולגרום מיאלופתיה (תפקוד לקוי של חוט השדרה)
- או ללחוץ על שורשי העצבים בעמוד השדרה הצווארי ולגרום רדיקולופתיה (כאב, חוסר תחושה, עקצוץ או חולשה ביד או ביד)
פריצת דיסק צווארית היא סיבה שכיחה לכאבי צוואר ונכות, ומשפיעה על כ-56% מהאוכלוסייה הבוגרת. שכיחות פריצת דיסק צווארית עולה עם הגיל, ככל שהדיסקים מתנוונים ומאבדים את תכולת המים, האלסטיות והגובה שלהם. ניוון דיסק מתחיל בדרך כלל סביב השנה ה -30 לחיים בעמוד השדרה הצווארי ומתקדם לאט לחלקים אחרים של עמוד השדרה. עד גיל 60, שינויים ניווניים קיימים אצל כל אדם. פריצת דיסק צווארית יכולה לנבוע גם מטראומה, כגון פגיעה בצליפת שוט, או מכיפוף חוזר או ממושך של הצוואר.
הרמות הנפוצות ביותר של פריצת דיסק צווארית הן C5-C6 ו-C6-C7, ואחריו C4-C5 ו-C7-T1. האבחנה של פריצת דיסק צווארית מבוססת על ההיסטוריה הרפואית, בדיקה גופנית ומחקרי הדמיה. לדיוק האבחנה חשוב לבצע הליך של אבחנה מבדלת. הטיפול בפריצת דיסק צווארית תלוי בחומרת התסמינים ובהעדפת המטופל. הטיפול הראשוני הוא בדרך כלל שמרני כגון כירופרקטי. אם הטיפול השמרני נכשל או אם יש עדות לפגיעה נוירולוגית חמורה, עולה האפשרות הכירורגית. הניתוח כולל הסרת החומר שפרץ ושחרור לחץ חוט השדרה או שורשי העצבים.
פריצת דיסק צווארי אבחון – שלבים
אבחון וודאי של פריצת דיסק צווארי מחייב MRI או CT. אך לאבחון מסוג זה לא תהייה בהכרח משמעות קלינית שכן נזק כזה עלול להיות נחלתם של רבים שלא סבלו אף פעם מכאבים ו/או סימנים ותסמינים אחרים. לכן ביצוע בדיקת MRI עלולה להדגים מספר בלטים, בקעים ופריצות דיסק וזאת בלי לדעת מתי הנזקים המודגמים באמצעות הבדיקה אחראים לסימנים והתסמינים ומתי מדובר רק בממצא אקראי. לכן, המטרה היא לא לאבחן פריצת דיסק אלא לאבחן פריצת דיסק שגורמת לסימנים ותסמינים.
הדיסקים הבין חולייתיים בצוואר עם מרב הסיכון להתפתחות פריצת דיסק צווארי הם אלו הממוקמים בין חוליות C5/6 וחוליות C6/7. אבחון מדויק של הנזק לסחוס בין החוליות והסימנים והתסמינים הנגרמים בגינה, חשוב לצורך בחירת הטיפול הנכון. תהליך האבחון כולל שילוב של היסטוריה רפואית, בדיקה גופנית ובדיקות מתקדמות.
היסטוריה רפואית
בהיסטוריה הרפואית נלמד בין היתר:
- אודות הרקע הבריאותי של החולה ומשפחתו (מחלות, אשפוזים, ניתוחים, תרופות ועוד)
- נלמד על ההרגלים של החולה (עישון, סמים, אלכוהול)
- מקצוע (מחשב, נהג, פס ייצור)
- פעילים מבחינה גופנית? (רצים, מרימים משקולות, שוחים, אופניים).
- מה הן תלונותיו של החולה
- מה המיקום המדויק של הכאבים בצוואר ו/או ביד
- מתי החלו הכאבים וכיצד הם החלו (באופן הדרגתי, באופן מידי, טראומה, הרמה, ישיבה מול מחשב, שינה על הבטן)
- נלמד מהו סוג הכאב בצוואר ו/או ביד (כאב שורף, כאב לופת, כאב לוחץ, כאב פועם)
- ומהי עוצמתו (מעיר אתכם משנתכם?)
- נבין האם יש פעולות ו/או מנחים שיכולים להשפיע על חומרת הכאב בצוואר ו/או ביד. נברר האם נהיגה, עמידה, הליכה, הרמת הראש, כפיפת הראש, הליכה, שכיבה, תנוחת ישיבה מסוימת, סיבוב הצוואר לכיוון מסוים מפחיתים או מחמירים את התסמינים?
- האם אתם סובלים מסימפטומים נוירולוגיים שעלולים להיגרם בשל פריצת דיסק צווארי? בין יתר הסימנים והתסמינים נשאל לגבי נימול בחלק מהיד, חולשת או שרירים ביד וקושי לבצע פעולות עם היד (דברים נופלים מהיד), הירדמות של חלק מהיד או כף היד ו/או חוסר תחושה של חלק מהיד או כף היד.
בדיקה גופנית
מטרת הבדיקה של עמוד השדרה הצווארי כוללת:
- שיחזור הכאב שעליו אתם מתלוננים
- זיהוי הרקמה שנפגעה
- אומדן חומרת הפגיעה
הבדיקות תכלולנה:
- תצפית על האופן שבו אתם נושאים את הצוואר (צוואר אנטלגי). נתבונן בכם מבצעים מספר פעולות כולל עם הצוואר כולל ביצוע סיבובים וכפיפות לכיוונים שונים.
- נמשש את הצוואר בניסיון לאתר חוליות כואבות או כול ממצא אחר
- נבדוק טווחי תנועה של הצוואר
נערוך מגוון בדיקות אורתופדיות כולל בין היתר:
- ביצוע מתיחה לאחור וכפיפה הצידה של הצוואר (Spurling's maneuver)
- הנחת היד המעורבת על הראש של החולה (אמור להפחית את הכאב)
- תמרון ולסלבה (Valsalva maneuver) ועוד
עוד נבצע:
- בדיקות כירופרקטיות שתתמקדנה ביכולת התנועה של החוליות
- מבחנים נוירולוגיים של הגפה העליונה במטרה לבדוק כוח, חישה והחזרי הגידים.
בדיקות מתקדמות
כשיש ספק לגבי האבחון ו/או לגבי חומרת הנזק נפנה את החולה לביצוע בדיקות מתקדמות. בדיקות אלה כוללות:
- בדיקות מעבדה
- ובדיקות הדמיה
בין בדיקות המעבדה שנבקש לבצע ניתן לכלול:
- ספירת דם לזיהוי דלקת זיהומית
- שקיעת דם לזיהוי כללי של דלקת
- גורם שגרוני לזיהוי דלקת פרקים שגרונית
- בדיקה של סמן גנטי HLA-B27 לזיהוי אפשרי של דלקת חוליות מקשחת
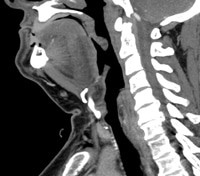
אמצעי הדמיה מזהים לעיתים קרובות פתולוגיות אקראיות גם בקרב אנשים ללא כול סימנים ותסמינים. מסיבה זאת ומסיבות של נזקי קרינה ונזקים אחרים נעשה שימוש בבדיקות הדמיה רק לצורך אישור או שלילה של פתולוגיות שבקיומם אנו חושדים. בין יתר בדיקות הדמיה ומעבדה שנבקש לבצע לצורך זיהוי פתולוגיות בצוואר נמנה:
- רנטגן לא מראה נזקים לרקמות רכות כמו דיסק בין חולייתי אך עשוי להעניק מידע חשוב אחר
- MRI מראה את הנזקים לדיסק באופן הכי ברור והוא האמצעי המדויק ביותר לאבחון פריצת דיסק צווארי
- CT ללא חומר ניגודי או עם חומר ניגודי ידגים לחץ על חוט השדרה (Myelogram)
- את בדיקת מוליכות החשמלית של העצב נבחן באמצעות EMG
דגלים אדומים ודגלים צהובים
במהלך המפגש עם החולה נחפש סימנים ותסמינים שיצביעו על אפשרות שהגורם לכאבים בצוואר אינו מכני. כלומר הבעיה לא נגרמה בגלל תנועה לא נכונה, התנהלות לקויה, או מאמץ כזה או אחר. סימנים ותסמינים מסוג זה מוגדרים כדגל אדום וכוללים:
- חום
- צמרמורת
- כאבים שנותרים חמורים ואינם פוחתים גם במנוחה
- אובדן שליטה על הסוגרים
- הליכה משובשת
- ידיים חלשות
- שיתוק מתקדם והולך של היד
- רקע טראומטי
- ניתוח צווארי קודם
- אובדן משקל לא מוסבר
- רקע של מחלת סרטן
- תנועות צוואר גורמות לאובדן הכרה
- שימוש מתמשך בתרופות סטרואידים
- שימוש בתרופות מדכאות מערכת חיסונית (כימותרפיה?)
הקשר שבין מצב נפשי לבעיות צוואר ידוע. דגלים צהובים מהווים סימנים ותסמינים הנובעים ממצב נפשי ירוד כולל דיכאון וחרדות. הגורם לסימנים ותסמינים אלו עלול להיות קשיים כלכליים, קשיים חברתיים, קשיים בתוך המשפחה, מוות בתוך המשפחה, גירושין ועוד. קיומם של סימנים ותסמינים מסוג זה עלול לעכב ואף למנוע את ההחלמה של החולה מכאביו.
פריצת דיסק צווארי – אבחנה מבדלת
סימפטומים של הפרעות אחרות עלולים להידמות לאלו של פריצת דיסק צווארי. חשוב לבצע הליך של אבחנה מבדלת כדי לשפר את הדיוק של האבחון. בין יתר ההפרעות שנסנן בהליך הזה נמנה:
- לחץ על חוט השדרה הצווארי (Cervical myelopathy)
- פציעה בכתף
- אוטם שריר הלב
- תסמונת מוצא בית החזה
- לכידה של עצב פריפרי במרפק או בשורש כף היד
- הפרעות בריאותיות ומחלות קטלניות כגון שלבקת חוגרת (Herpes zoster) וגידולים סרטניים
References:
Radcliff K, Kepler C, Reitman C et al. Cervical Radiculopathy: A Review. HSS Journal 2013; 9(1): 5-17.
Rhee JM, Yoon T, Riew KD. Cervical Radiculopathy. Journal of the American Academy of Orthopaedic Surgeons 2007; 15(8): 486-494.
Fehlings MG, Tetreault LA, Riew KD et al. A Clinical Practice Guideline for the Management of Patients With Degenerative Cervical Myelopathy: Recommendations for Patients With Mild, Moderate, and Severe Disease and Nonmyelopathic Patients With Evidence of Cord Compression. Global Spine Journal 2017; 7(3S): 70S-83S.
Epstein NE. Diagnosis and Treatment of Painful Cervical Disc Disease: An Update. Neurosurgical Focus 2019; 46(4): E2.
Wang JC. Cervical Disc Herniation: Diagnosis and Treatment Options. Current Reviews in Musculoskeletal Medicine 2018; 11(4): 526-531.
Chandra Vemula VRK et al. Diagnosis and Management of Cervical Disc Herniation: A Review Article. International Journal of Spine Surgery 2020; 14(Suppl 1): S2-S9.
Kwon BK et al. A Systematic Review of Nonoperative and Operative Treatment of Cervical Disc Herniation Causing Myelopathy or Radiculopathy: Part I – Patient Characteristics and Nonoperative Treatment Outcomes. Global Spine Journal 2019; 9(1_suppl): 65S-77S.
Kwon BK et al. A Systematic Review of Nonoperative and Operative Treatment of Cervical Disc Herniation Causing Myelopathy or Radiculopathy: Part II – Operative Treatment Outcomes by Surgical Approach and Technique. Global Spine Journal 2019; 9(1_suppl): 78S-91S.
Gao F et al. Comparison of Clinical Outcomes Between Anterior Cervical Discectomy Fusion (ACDF) Versus Posterior Foraminotomy (PF) for Single-Level Cervical Disc Herniation: A Meta-analysis Study. World Neurosurgery 2020; 139: e469-e480.
Yang B et al. Comparison Between Anterior Cervical Discectomy Fusion (ACDF) Versus Artificial Cervical Disc Arthroplasty (CDA) for Single-Level Cervical Disc Herniation: A Meta-analysis Study Based on Randomized Controlled Trials (RCTs). World Neurosurgery 2020; 139: e481-e489.