צליפת שוט – סימנים ותסמינים אופייניים עשויים להועיל בזיהוי הרקמות שניזוקו. עוד ניתן באמצעות למידת הסימפטומים להעריך את חומרת הנזקים שנגרמו. צליפת שוט היא תסמונת שכיחה הנגרמת בשל הטחת הראש באופן אלים לטווחי תנועה קיצוניים. צליפת שוט הגורמת נזקים לרקמות הצוואר והגוף מתרחשת לרוב בגלל:
- תאונות דרכים.
- פציעות ספורט.
- נפילות.
- התנגשויות בין אנשים ועוד.
אחד הגורמים השכיחים לכאבים ומגבלות תנועה בצוואר הן תאונות דרכים וצליפת שוט (Whiplash). תאונות הדרכים הפכו בעידן המודרני למגפה. ללא אבחון וטיפול מתאימים הסימפטומים עלולים להיעשות כרוניים. לצורך אבחון נזקי צליפת שוט – סימנים ותסמינים אופייניים ובכללם כאבים בצוואר ובלסת באים לעזרתנו. אלה עשויים להעניק לנו את המידע הדרוש לאבחון.
צליפת שוט סימנים ותסמינים אופייניים – רקע
צליפת שוט (Whiplash) היא תסמונת קלינית הנגרמת מהאצה והאטה פתאומיות של הראש והצוואר לטווחי תנועה קיצוניים, לרוב בתאונות דרכים, אך גם בפציעות ספורט, נפילות והתנגשויות בין אנשים. התנועה האלימה יוצרת עומסי מתיחה וגזירה על הרקמות הרכות, המפרקים והעצבים באזור הצוואר, ועלולה לערב מערכות נוספות (Spitzer, 1995). ללא אבחון מוקדם והתערבות מתאימה, חלק מהנפגעים מפתחים כאב ומגבלות כרוניים המשליכים על תפקוד יומיומי, איכות חיים ועלויות מערכתיות כבדות (Holm, 2008; Sterling, 2014).
המפתח לניהול יעיל הוא הבנה טובה של דפוסי סימנים ותסמינים, משום שהם מסייעים לזהות את הרקמות הפגועות, לאמוד את חומרת הנזק ולבנות תכנית טיפול מותאמת. בנוסף, הכרת גורמי הסיכון, מדדי חומרה, ו"דגלים אדומים" מאפשרת בידול בין נזק רך־רקמתי שאינו מסכן חיים לבין מצבים נדירים אך חמורים הדורשים הפניה מיידית (Spitzer, 1995; Sterling, 2011).
אפידמיולוגיה ונטל בריאותי
הפרעות הקשורות לצליפת שוט (Whiplash Associated Disorders – WAD) שכיחות במיוחד במדינות מתועשות. ההערכה השנתית במדינות אלו היא:
- 300 – 600 מקרים ל-100,000 תושבים, עם וריאציה בין מדינות ואזורים (Holm, 2008).
- בצפון אמריקה מדובר במיליוני מקרים בשנה בארה"ב ובקנדה יחד, עם השפעות רפואיות וכלכליות ניכרות (Cassidy, 2000).
- בגרמניה מדווחים על מאות אלפי מקרים בשנה
- בסקנדינביה תועדו שיעורי היארעות גבוהים למדי ביחס לגודל האוכלוסייה (Krüger, 2011; Holm, 2008).
המהלך הקליני מגוון: כ-50% מחלימים בתוך שלושה חודשים, אך שיעור לא מבוטל ממשיכים לסבול מתסמינים מעבר לשישה חודשים (Sterling, 2014). ההערכות לשכיחות כרוניות נעות סביב 15%-40% מהמקרים, כאשר 5%-10% מפתחים מוגבלות ארוכת טווח (Côté, 2001; Sterling, 2014). נשים ומבוגרים נמצאו בסיכון גבוה יותר להתפתחות תסמינים מתמשכים. ייתכן שזה נובע מהבדלים אנטומיים וביומכניים (Krafft, 2002).
מנגנון פגיעה וביומכניקה
צליפת שוט מתרחשת כאשר הראש מוטח קדימה ואחר כך לאחור (או להפך) בפרק זמן קצר, לעיתים עם רכיב סיבובי. בהתנגשות אחורית, הראש נזרק תחילה לאחור (היפר־אקסטנשן) ולאחר מכן קדימה (כפיפה) ולהפך. מנגנונים אלה מטילים עומס גבוה על הדיסקים, רצועות, מפרקי הזיז האחורי (facet), קופסיות מפרקים, שרירי צוואר ופסציה, ואף על מבנים נוירולוגיים וכלי דם (Spitzer, 1995). צורת ה"פולס" הדינמי של ההתנגשות, מהירות השיא וזמן העלייה בעומס נקשרו בעוצמת התסמונת (Krafft, 2002). מיקרו-קרעים ברקמה, דלקת מקומית, ושינויים בעיבוד כאב מרכזי יכולים להסביר חלק מההתמשכות התסמינית (Sterling, 2011).
סיווג WAD (ע"פ Quebec Task Force)
ה-Quebec Task Force הציע סיווג מדרגי, המשמש עד היום במחקר ובקליניקה (Spitzer, 1995):
- WAD 0 – ללא תלונות וללא ממצאים.
- WAD I – כאב/רגישות צווארית ללא ממצאים אובייקטיביים.
- WAD II – כאב צוואר עם ממצאים מוסקולוסקלטליים (הגבלת טווח, רגישות שרירית).
- WAD III – סימנים נוירולוגיים (חולשה, החסרים תחושתיים, רפלקסים חריגים).
- WAD IV – שבר/פריקה (מוכח הדמייתית).
הסיווג מסייע לכוון צורך בהדמיה ובאוריינטציית טיפול, ומנבא במידה מסוימת את הפרוגנוזה (Spitzer, 1995).
סימנים ותסמינים אופייניים
הסימנים והתסמינים מנזקי צליפת שוט יכולים להיות קלים וחולפים או קשים וחריפים. ישנם כאמור גם אנשים שמאבדים את חייהם בגין תאונות צליפת שוט. אדם יכול לצאת מרכב לאחר תאונת דרכים שעל פניה נראתה חמורה ללא כול סימן או תסמין בעוד שאותו אדם יפצע פצעי מוות מרכב אחר ומתאונת אחרת קלה ככול שתראה. השילוב של הכוחות שהופעלו על הגוף במהלך ההתנגשות עם המצב הגופני שלך ובאיזו תנוחה נמצאת בדיוק באותה שנייה קובעים את חומרת הנזקים. תסמינים מוקדמים עלולים להופיע מיד או להתפתח בהשהיה של שעות-ימים, ולעיתים אינם בולטים בשעות הראשונות לאחר התאונה (Sterling, 2014). דפוס אופייני כולל:
- כאבי צוואר ורגישות פרה-צרביקלית, לעיתים עם הקרנה לכתפיים/בין השכמות.
- הגבלה בטווחי תנועה, נוקשות והתכווצויות שריריות.
- כאב ראש, לעיתים עורפי, ולעיתים דמוי מתח.
- סחרחורת/ורטיגו, תחושת חוסר יציבות, לעיתים הפרעות ראייה/טשטוש.
- כאבים בלסתות (TMD) או קושי בבליעה, בשל עומסים על שרירים ומפרקי הלסת.
- תסמינים נוירולוגיים (ב-WAD III): נימול/ירידה בתחושה בגפה, חולשה סגמנטלית, שינויי רפלקסים.
- תסמינים פסיכו-סוציאליים: הפרעות שינה, חרדה, דיכאון, רגישות לכאב, רתיעה מתנועה, לעיתים PTSD (Sterling, 2011; Sterling, 2014).
המשתנה הקריטי הוא עצמת הכאב והנכות הראשוניים, ערכים גבוהים בזמן קצר לאחר האירוע מנבאים סיכון מוגבר להתכרנות (Sterling, 2014).
“דגלים אדומים” הדורשים הפניה דחופה
על אף שרוב מקרי WAD הם רכים-רקמתיים, יש לשלול מצבים מסכני חיים/עמוד שדרה:
- סימני פגיעה נוירולוגית מתקדמת: חולשה רב-גפית, הפרעת הליכה, אובדן שליטה על סוגרים.
- כאב צוואר עז וחסר תקדים, נוקשות צווארית קיצונית, עיוות.
- טראומה באנרגיה גבוהה בגיל מבוגר/אוסטאופורוזיס.
- חשד ל-שבר/פריקה או פגיעה וסקולרית צווארית.
- כאב ראש רעם, הקאות, ירידה במצב הכרה.
- נוכחותם מצדיקה הדמיה דחופה וניהול לפי פרוטוקולים של טראומה צווארית (Spitzer, 1995).
גורמי סיכון ומנבאים
מספר גורמים זוהו כמעלים סיכון לכאב מתמשך ונכות:
- כאב ונכות ראשוניים גבוהים, היפראלגיה מפושטת, ורגישות מכנית (Sterling, 2014).
- גורמים פסיכולוגיים: חרדה, דיכאון, חששות מפני נזק, PTSD, אסטרטגיות התמודדות של הימנעות (Sterling, 2011).
- מין נשי, גיל מבוגר, וחולשת שרירי צוואר (Krafft, 2002; Sterling, 2014).
- תנוחת ראש/תומך ראש לא מיטבית בזמן ההתנגשות (Krafft, 2002).
- היסטוריה של כאב צוואר/גב, או תעלת שדרה מוצרת (Spitzer, 1995).
אבחון קליני והדמיה
האבחון מתחיל באנמנזה ממוקדת טראומה, תיאור מנגנון הפגיעה, הופעת תסמינים, דפוס הקרנה ומעורבות נוירולוגית. בבדיקה הגופנית מעריכים טווחי תנועה, רגישות מקומית, תפקוד שרירים עמוקים ומייצבים, ומבצעים בדיקה נוירולוגית מלאה (Sterling, 2011).
הדמיה (רנטגן/CT/MRI) אינה נדרשת בכל מקרה של WAD I-II, אך מומלצת כאשר קיימים דגלים אדומים, פגיעה נוירולוגית, חשד לשבר/פריקה, כאב עז מתמשך שאינו מגיב, או כאשר ההחלטה הטיפולית תשתנה לפי ממצאי הדמיה (Spitzer, 1995).
עקרונות טיפול: מה עובד ומה פחות
חינוך, הרגעה וחזרה מדורגת לפעילות
הבסיס לכל טיפול ב-WAD הוא חינוך והסבר: הסדרת ציפיות, הרגעה שהפרוגנוזה לרוב טובה, עידוד תנועה מוקדמת ופעילות יומיומית בהתאם לסבילות, והימנעות מהימנעות (fear-avoidance) (Spitzer, 1995; Sterling, 2014). גישה זו מקטינה סיכון להתכרנות ומחזקת שליטה עצמית והתנהגות אקטיבית (Sterling, 2011).
תרגול וטיפול פיזי
תרגילי טווח תנועה עדינים, חיזוק הדרגתי של שרירי הצוואר העמוקים והסקפולה, אימון יציבה ושליטה מוטורית, ולעיתים אימון וסטיבולרי/עיני (VOR) – מפחיתים כאב ומשפרים תפקוד (Sterling, 2011). שילוב של אימון סיבולת נמוכה-בינונית ותרגול ביתי מודרך יעיל במיוחד בשבועות הראשונים, עם התאמה פרטנית לפי רגישות (Sterling, 2014).
טיפול ידני וביו-מכני
טיפול ידני עדין (מוביליזציות) יכול להקל על כאב לשיפור טווחי תנועה בטווח הקצר כאשר הוא משולב בתרגול פעיל; יש להימנע מתמרונים אגרסיביים במצבים של רגישות נוירולוגית או חשד ליציבות לקויה (Spitzer, 1995; Sterling, 2011).
תרופות ועזרים
NSAIDs ומשככי כאב קלים עשויים לסייע בטווח הקצר להקלת כאב ולאפשר תרגול; שימוש מושכל, קצר-טווח וסבלנות לתופעות לוואי נדרש (Spitzer, 1995). קולר צווארי רך אינו מומלץ לשימוש ממושך: אם נדרש, אז לזמן קצר מאוד במצבים נבחרים של כאב עז – תוך דגש על חזרה מהירה לתנועה כדי למנוע דה-קונדישנינג (Spitzer, 1995; Sterling, 2014).
גישה רב-תחומית
במקרים מתמשכים/מורכבים, מומלץ מודל מולטי-דיסציפלינרי המשלב פיזיותרפיה, טיפול התנהגותי-קוגניטיבי (CBT), רופא משפחה/שיקום, ולעיתים טיפולים ממוקדי סימפטום (כמו פרוטוקולים לכאב ראש) (Sterling, 2014). מרכיב פסיכו-חינוכי משמעותי חשוב במיוחד כאשר יש חרדה, הימנעות מתנועה, או PTSD (Sterling, 2011).
פרוגנוזה
פרוגנוזה של WAD תלויה בעצמת הכאב והנכות הראשוניים, ובגורמי סיכון פסיכו-חברתיים. כ-מחצית מהנפגעים מחלימים בתוך 12 שבועות, בעוד אחרים מפתחים כאב ממושך שמצריך התערבות ממוקדת יותר (Sterling, 2014). ניהול אקטיבי מוקדם, תנועה מבוקרת והימנעות מחוסר פעילות ממושך קשורים לתוצאות טובות יותר (Spitzer, 1995).
מניעה: מה ניתן לעשות?
ברמת הרכב והנהיגה
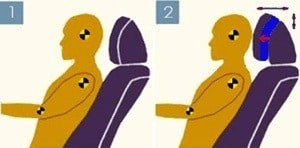
- התאמת תומך ראש ומושב: גובה/מרחק נכונים של תומך הראש מפחיתים את משרעת היפר-אקסטנשן בעת פגיעה אחורית (Krafft, 2002).
- נהיגה זהירה ושמירת מרחק, הפחתת הסחות דעת, חגירת חגורת בטיחות. אלה חיוניים להפחתת חומרת הפגיעה. יש לציין: חגורה עשויה לשנות דפוס עומסים בצוואר אך מצילה חיים ומפחיתה פציעות חמורות אחרות. השימוש בה אינו נתון לוויכוח (Spitzer, 1995).
ברמת הפרט
- חיזוק שרירי צוואר וכתפיים, גמישות ויציבה – במיוחד במקצועות ישיבה ממושכת.
- ניהול עומסים והפסקות תנועה בסביבה משרדית כדי להפחית עומס מצטבר.
- מודעות מוקדמת: פנייה להערכה מקצועית לאחר תאונה גם אם התסמינים מופיעים מאוחר, כדי לקבל הדרכה ולשלול דגלים אדומים (Sterling, 2011).
היבטים מערכתיים וחברתיים
ל-WAD יש השפעה כלכלית וחברתית משמעותית: עלויות ישירות (אבחון, טיפול) ועקיפות (ימי עבודה אבודים, פיצויים). שינויי מדיניות בביטוח/פיצוי הראו כי אופן התמרוץ והמסגור המשפטי-כלכלי עלול להשפיע על מהלך הטיפול והדיווח על תסמינים, ולכן מדיניות חכמה צריכה להיטיב בין עידוד החלמה לבין הגנה על נפגעים (Cassidy, 2000).
אלגוריתם מוצע לניהול ראשוני (לשימוש קליני כללי)
- סינון דגלים אדומים → אם קיימים: הדמיה/הפניה דחופה (Spitzer, 1995).
- סיווג WAD (0-III) לפי סימנים ותסמינים (Spitzer, 1995).
- חינוך והרגעה, תנועה מוקדמת מודרכת, אנלגזיה קצרה טווח (Sterling, 2014).
- תרגול מדורג: טווחי תנועה, שליטה מוטורית, חיזוק מייצבים, סיבולת קלה (Sterling, 2011).
- מעקב 2-4 שבועות: אם שיפור איטי/חסר – הרחבת טיפול, שיקול CBT/רב-תחומי (Sterling, 2014).
- שיקום מתקדם/חזרה לעבודה: הדרגתיות, התאמות ארגונומיות, שיקום וסטיבולרי/עיני במידת הצורך (Sterling, 2011).
צליפת שוט סימנים ותסמינים: סיכום
צליפת שוט היא תסמונת שכיחה מרובת מופעים, שבה סימנים ותסמינים אופייניים מספקים רמזים מרכזיים לזיהוי הרקמות שנפגעו ולהערכת חומרת הנזק. הבנת המנגנון, שימוש בסיווג WAD, זיהוי דגלים אדומים, והערכה של גורמי סיכון פסיכו-חברתיים. כולם חיוניים לתכנון טיפול יעיל. הגישה המועדפת מבוססת על חינוך, תנועה מוקדמת ותרגול מדורג, בשילוב טיפול ידני מושכל ואנלגזיה קצרת טווח לפי צורך. במקרים מתמשכים, שילוב מודל רב-תחומי עם התייחסות לגורמי חרדה/הימנעות משפר תוצאות.
ברמת המניעה, התאמת תומך ראש, נהיגה אחראית וחיזוק/יציבה הם כלים מעשיים להפחתת שכיחות וחומרת WAD. למרות שברוב המקרים הפרוגנוזה טובה, ישנו חלק לא מבוטל של נפגעים שמפתחים כאב כרוני ונכות. עבורם, זיהוי מוקדם של מנבאים שליליים והתערבות ממוקדת יכולים לשנות את כיוון ההחלמה (Sterling, 2014; Spitzer, 1995).
References:
Côté, P., Cassidy, J. D., & Carroll, L. (2001). The factors associated with neck pain and its related disability in the Saskatchewan population. Spine, 26(7), 775-782.
Holm, L. W., Carroll, L. J., Cassidy, J. D., Hogg-Johnson, S., Côté, P., Guzman, J., & Peloso, P. (2008). The burden and determinants of neck pain in whiplash-associated disorders after traffic collisions: Results of the Bone and Joint Decade 2000-2010 Task Force. Spine, 33(4 Suppl), S52-S59.
Krafft, M., Kullgren, A., Ydenius, A., & Tingvall, C. (2002). Influence of crash pulse characteristics on whiplash-associated disorders in rear impacts – Crash recording in real-life crashes. Traffic Injury Prevention, 3(2), 141-149.
Krüger, H. P., Schmitt, H. J., & Schmelzle, C. (2011). Epidemiology of whiplash injury. In M. Schulte-Mattler & A. Diener (Eds.), Whiplash Injuries: Current Concepts in Prevention, Diagnosis, and Treatment (pp. 5-16). Springer.
Spitzer, W. O., Skovron, M. L., Salmi, L. R., Cassidy, J. D., Duranceau, J., Suissa, S., & Zeiss, E. (1995). Scientific monograph of the Quebec Task Force on whiplash-associated disorders: Redefining “whiplash” and its management. Spine, 20(8 Suppl), 1S-73S.
Sterling, M. (2011). Whiplash-associated disorder: Musculoskeletal pain and related clinical findings. Journal of Manual & Manipulative Therapy, 19(4), 194-200.
Sterling, M. (2014). Physiotherapy management of whiplash-associated disorders (WAD). Journal of Physiotherapy, 60(1), 5-12.


