כאבים במפרק הירך? אבחון מדויק וטיפול יעיל עשויים למנוע נזקים וסימפטומים כרוניים. מפרק הירך שתוכנן לשאת בעומסים קיצוניים ולנוע אינו חסין מפגיעות. אנו מאתגרים ללא הרף את מפרקי גופנו ובמיוחד את המפרקים נושאי המשקל כמו מפרק הירך. אנו הולכים, קופצים, רצים, מותחים ומסובבים את המפרק, הרקמות המרכיבות אותו וממוקמות סביבו. לרוב, מפרק הירך סופג את העומסים הללו בלי להינזק.
לעתים אנו עוברים את סף היכולת של הרקמה להתמודד עם העומסים והתוצאה נזק וכאבים בירך. כאבים בירך עלולים להתפתח גם בגלל נזקי חבלה או בגלל מחלות. הכאב בירך עלול להיות גם מושלך מנזק מרוחק. דוגמא לכך היא פריצת דיסק מותנית הלוחצת על העצב הסיאטי וגורמת להשלכת כאב במורד הירך. אבחון וטיפול מהירים חשובים.
כאבים במפרק הירך אבחון – רקע
עומסי יתר, טראומה דלקות פרקים ומגוון מחלות רחב עלול לגרום לנזקים במפרק הירך. גם הגיל מהווה גורם. ככל שאנו מתבגרים כך מתבגרות ונחלשות הרקמות בגופנו וגדל הסיכון לפציעתן. נזקים אפשריים כוללים:
- דלקות פרקים
- שברים
- מתיחות או קרעים של שרירים או גידים
- טרוכנטריק בורסיטיס
- קרעים ודלקות של הלברום בירך
- נמק של ראש עצם הירך (Necrosis)
- גידולים סרטניים
- בצקת לשדית בעצם
- מחלות פנימיות שנות כגון ציסטה שחלתית ועוד
עיכוב בהגשת טיפול בכאבי הירך עלול להוביל להמשך הידרדרות במצב. עם זאת, לפני שנתחיל לטפל בכאבים חשוב לדעת מה גורם להם. אבחון מדוקדק עשוי למנוע בעיות כרוניות ונזקים בלתי הפיכים
כיצד נאבחן כאב בירך?
כדי לספק את הטיפול הטוב ביותר חשוב להבין מה גורם לכאבים בירך. לשם כך ניעזר:
- בהיסטוריה הרפואית
- בבדיקה גופנית
- אם יהיו ספקות נפנה את החולה לבדיקות מתקדמות כולל בדיקות הדמיה ובדיקות מעבדה.
היסטוריה רפואית

גם אבחון של כאבים במפרק הירך מתחיל מלקיחת היסטוריה רפואית. בשלב הזה:
- נלמד מתי החל הכאב
- מה מיקומו המדויק של הכאב (ישבן, מפשעה, גב תחתון…)
- נלמד האם הכאבים במפרק הירך החלו בעקבות טראומה או גירוי מסוג אחר
- נלמד מה סוג הכאב (שורף, לוחץ, פועם…)
- האם פעילות מסוג כלשהו מחמירה את הכאב
- הכאבים בירך מפריעים להליכה?
- מה מפחית את עוצמת הכאב
- האם ישנם סימנים ותסמינים נוספים בירך או בכל מקום אחר בגוף (רעשים במפרק הירך, כאבי גב תחתון, נימול, חולשה ברגל…) ועוד
עוד נלמד על ההיסטוריה הבריאותית של החולה ומשפחתו ובכלל זה:
- נאסוף נתונים אודות קיומן של מחלות עם נטייה תורשתית כמו דלקת פרקים שעלולה לגרום לכאבים במפרקי הירך
- נברר לגבי קיומן של בעיות מבניות מולדות של ראש הירך
- היסטוריה של אשפוזים
- ניתוחים
- טיפולים תרופתיים ועוד
בדיקה גופנית
לאחר מכן נמשיך בבדיקה הגופנית. מטרת הבדיקה הגופנית היא:
- לשחזר את הכאב שעליו אתם מתלוננים
- להצביע על הרקמה שנפגעה
- ולהעריך את חומרת הפגיעה
הבדיקות תכלולנה:
- תצפית על האופן שבו מתפקד מפרק הירך תחת עומסים הנובעים מעמידה, הליכה, ריצה ובמידת האפשר קפיצה. נלמד על דפוסי ההליכה, ישיבה והעמידה שלכם.
- נמשש את מפרק הירך ואת הרקמות הסובבות
- נבדוק את טווחי התנועה של מפרק הירך ושל יתר במפרקים לאורך השרשרת הקינמטית כולל גב תחתון, ברכיים וקרסוליים. בדיקות אלו יערכו באופן פסיבי, באופן אקטיבי ומול התנגדות.
- נעריך את מידת האיזון של השרירים הפועלים על מפרק הירך.
- נערוך בדיקות נוירולוגיות כדי להעריך אם קיימת פגיעה עצבית.
נערוך בדיקות אורתופדיות ובכלל זה:
- מבחן טרנדלנברג (Trendelenburg’s sign) לזיהוי חולשה של השרירים המרחיקים של הירך ובעיקר חולשה של שריר העכוז האמצעי
- ומבחן פבר (FABER) לזיהוי אפשרי של דלקת במפרק הירך או מפרק העצה והכסל
- מבחן אובר (Ober’s) לזיהוי פגיעה בשביל הכסל והשוקה (Iliotibial band) או בשריר מותח המחתלה הרחבה (Tensor fasciae latae)
- וגם מבחן תומאס (Thomas) לבדיקה של בעיקר שריר מותן כסל (iliopsoas) ועוד
בדיקות מתקדמות
ברוב המקרים זה כל שיידרש לאבחון כאב בירך. השימוש בהדמיה או בדיקות מעבדה נשמר למקרים שבהם יש קושי לאבחן או כאשר יש ספק לגבי האבחון. סוג הבדיקות שאנו נבקש לערוך ישתנו בהתאם לחשדות שיש לנו לגבי המקור לכאבים. בין הבדיקות שעשויות להועיל נציין בדיקות דימות כגון:
- רנטגן
- CT או MRI
- מיפוי עצמות
בין בדיקות המעבדה נציין:
- בדיקות דם לזיהוי דלקת פרקים, מיאלומה נפוצה
- ביופסיה ועוד
בדיקות מתקדמות יעשו גם במקרה שמצבו של החולה אינו משתפר גם לאחר מספר טיפולים.
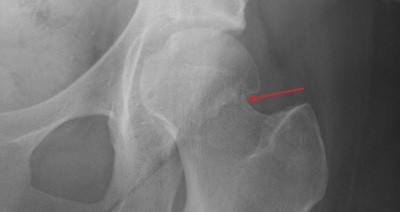
דגלים אדומים ודגלים צהובים
במהלך לקיחת ההיסטוריה הרפואית, הבדיקה הגופנית וביצוע הבדיקות המתקדמות ננסה לזהות סימנים ותסמינים המעלים את הסבירות שהגורם לכאבי הירך אינו מכני. סימנים ותסמינים אלו המחייבים הפניה לבירור רפואי מעמיק כוללים:
- חום
- אובדן משקל ללא הסבר
- כאב שאינו פוחת בלילה במהלך השינה
- רקע של מחלת סרטן
- היסטוריה של מחלות בדרכי השתן ובכליות
- רקע טראומתי (שבר בצוואר הירך?)
- היסטוריה של מחלות מעי דלקתיות
- עבר של מחלות גינקולוגיות
- היסטוריה של אלכוהוליזם
- רקע של מחלות או טיפולים הפוגעים במערכת החיסונית כגון איידס או כימותרפיה ועוד
יש לשים לב לקיומם של דגלים צהובים. דגלים צהובים מייצגים את הסימנים ותסמינים שמקורם במצב נפשי ירוד ודיכאון. בין הגורמים לסימנים והתסמינים הללו נמנה:
- דיכאון
- חרדות
- הפרעות חברתיות
- בעיות כלכליות
- סכסוך במשפחה כגון גירושין
- מוות של בן משפחה ועוד
הוכח מחקרית שקיומם של סימנים ותסמינים מסוג זה עלול להאט ואף לבלום את ההחלמה מבעיות בריאותיות.
כאבים במפרק הירך – אבחנה מבדלת
כאבים בירך עלולים להתפתח בגלל מגוון רחב של הפרעות בריאותיות. חלקן הפרעות ופגיעות ברקמות השונות במפרק הירך עצמו וחלקן הפרעות ופגיעות הנגרמות ברקמה מרוחקת יותר המשליכה כאב לעבר הירך. לכל אחת מההפרעות הללו ישנם סימנים ותסמינים אופייניים. אנו נבחן את הממצאים שהופקו מההיסטוריה הרפואית, מהבדיקה הגופנית ומיתר הבדיקות של החולה אל מול "תעודת הזהות" של כל אחת מהפתולוגיות הללו ונתחיל תהליך של אישור או שלילה שלהן.
מחלות ונזקים מקומיים באזור הירך
דוגמאות לתסמונות הנגרמות מנזקים מקומיים בירך בגין בלאי, מחלות או תאונות:
- דלקת פרקים ניוונית
- דלקות פרקים זיהומיות או דלקת פרקים אחרת
- נזקים טראומטיים למפרק הירך כולל שבר מאמץ או שבר רגיל בצוואר הירך
- מתיחה קרע או דלקת באחד או יותר מהשרירים או הגידים הפועלים בסמוך למפרק הירך. כולל בין היתר פגיעה בגידים של השרירים המקרבים, שרירי הישבן, שרירי המיתר ועוד,
- טרוכנטריק בורסיטיס
- דלקת באמתחת הבורסה של שריר המותן כסל (iliopsoas bursitis)
- קרע של הלברום בירך
- אוסטאיטיס פוביס
- תסמונת התפס במפרק הירך (Femoroacetabular Impingement)
- נמק של ראש עצם הירך
- תסמונת לג-קלבה-פרטס (Legg-Calve'-Perthes Disease) שהיא נמק העצם בירך בקרב ילדים ומתבגרים
- גידול סרטני במפרק הירך ועוד
מחלות ונזקים ברקמות ואיברים מרוחקים מהירך
דוגמאות לתסמונות הנגרמות מנזקים לרקמות מרוחקות מהירך אך בעלות יכולת להשליך כאב לירך כוללות:
- בלט או פריצת דיסק מותנית הלוחצים על שורש עצב מותני וגורמים לכאב המופיע בירך
- לחץ על העצב הסיאטי שיוצר שריר הפיריפורמיס וגורם תסמונת שריר הפיריפורמיס
- גירוי דלקתי של העצב הפמורלי באגן והתפתחות מרלגיה פרסטטיקה
- דלקת במפרקי העצה והכסל (סקרואילאיטיס) והשלכות כאב אל עבר הירך
כאבים בירך עלולים להיגרם גם בגלל מחלות פנימיות כולל בין היתר:
- אנדומטריוזיס (Endometriosis) שהיא מחלה גניקולוגית כרונית
- ציסטה שחלתית (Ovarian cyst) שעלולה לעתים לגרום לכאבים חריפים
References:
Ahuja V, Thapa D, Patial S, Chander A, Ahuja A. Chronic hip pain in adults: Current knowledge and future prospective. J Anaesthesiol Clin Pharmacol. 2020 Oct-Dec;36(4):450-457.
Jain A, Clamp K. Adult hip pain. InnovAiT. 2020;13(1):21-27.
Kemp JL, Mosler AB, Hart H, Bizzini M, Chang S, Scholes MJ, Semciw AI, Crossley KM. Improving function in people with hip-related pain: a systematic review and meta-analysis of physiotherapist-led interventions for hip-related pain. Br J Sports Med. 2020 Dec;54(23):1382-1394. doi: 10.1136/bjsports-2019-101690. Epub 2020 May 6. PMID: 32376673; PMCID: PMC7677471.
Chamberlain R. Hip Pain in Adults: Evaluation and Differential Diagnosis. Am Fam Physician. 2021 Jan 15;103(2):81-89. Erratum in: Am Fam Physician. 2021 Mar 1;103(5):263. PMID: 33448767.
Ahuja, Vanita & Thapa, Deepak & Patial, Sofia & Chander, Anjuman & Ahuja, Anupam. (2020). Chronic hip pain in adults: Current knowledge and future prospective. Journal of Anaesthesiology Clinical Pharmacology. 36. 450. 10.4103/joacp.JOACP_170_19.