תסמונת התפס בירך – אבחון וטיפול מהירים עשויים למנוע התפתחות דלקת פרקים ניוונית במפרק. דלקת פרקים ניוונית היא כידוע הגורם העיקרי לניתוחים מורכבים לצורך החלפת המפרק. תסמונת התפס בירך מתפתחת בגלל ליקוי מבני מולד או נרכש במפרק הירך. בגלל השינויים הללו תנועת מפרק הירך אינה חלקה. הדבר מוביל לכך שבטווחים ובתנועות מסוימים החולה מתחיל לחוש חיכוך במפרק. שינויים בעבודת המפרק מובילה על ציר הזמן לנזקים נוספים ובכללם: קרע לברום בירך, דלקת פרקים ניוונית ועוד.
למרות החשיבות אבחון תסמונת התפס בירך עלול להיות מורכב ומאתגר. יש קושי ואתגר לאבחן תלונות על כאבים במפשעה ובירך. סיבה אפשרית לכך היא שהפרעות בריאותיות שונות עלולות לגרום לתסמינים דומים. בין הסימפטומים של תסמונת התפס נציין:
- כאבים במפשעה
- כאב בירך
- צליעה ועוד
למרות הקושי חשוב לזכור שאבחון שגוי או מאוחר של התסמונת הזאת עלולה לגרום נזקים כרוניים וכאבים כרוניים בירך. תסמינים אלו יובילו בהכרח לפגיעה באיכות חיי החולה ולתלות גדלה והולכת בשירותי ומשאבי הרפואה.
תסמונת התפס בירך אבחון וטיפול – רקע אנטומי
מפרק הירך שהוא מפרק כדורי סינוביאלי מאפשר תנועה חלקה ונרחבת. המפרק בנוי:
- ראש עצם הירך (Femoral Head) הקרוי גם "עלי"
- מרחשת (Acetabulum) של עצם האגן הקרויה גם מכתש. המרחשת עמוקה מספיק כדי לאפשר יציבות של המפרק בטווח התנועה הנורמלי. עומק תקין של המרחשת אינו פוגע בגודל התנועה.
ליקויים מבניים מולדים או נרכשים במפרק עלולים לגרום לחיכוך חוזרני של עצמות המפרק ולתסמונת התפס בירך. ליקויים אלו עלולים להיות בשקע המרחשת או בראש עצם הירך או בשני המבנים גם יחד. תסמונת התפס בירך (Femoroacetabular Impingement Syndrome) מתייחסת למעשה למגוון תסמינים המתפתחים בשל הפרעה זאת.
הליקויים המבניים הללו במפרק הירך ותסמונת התפס המתפתחת עקב כך מובילים:
- לשיבוש של עבודת המפרק
- ולגרימת נזקים נוספים במפרק
בין הנזקים שעלולים להיגרם בשל תסמונת התפס נמנה
- קרע לברום בירך
- פגיעה בסחוס
- דלקת פרקים ניוונית ועוד
טיפול בתסמונת התפס בירך חייב להיות מהיר. אם ההפרעה הזאת אינה מטופלת במהירות החולה צפוי להתפתחות נזקים קשים במפרק. אלה עלולים לכלול גם התפתחות דלקת פרקים ניוונית מוקדמת. יש שהחולה הזדקק עקב כך לניתוח להחלפת המפרק.
סוגים של תסמונת התפס
מקובל לסווג את תסמונת התפס בירך לשלושה סוגים. בכול הסוגים יש קושי להגיע למצב של כפיפה עמוקה של מפרק הירך. כפיפות חוזרניות עלולות לגרום לקרע לברום, שחיקת סחוסים ועוד:
- תסמונת תפס מסוג גל זיזים (Cam Impingement). הסוג הזה מתאפיין בדפורמציה בצוואר ראש עצם הירך.
- תסמונת תפס מסוג צביטה (Pincer Type Impingement). הסוג הזה מתאפיין בדפורמציה במרחשת הגורמת לכך ששולי המרחשת מכסים שטח גדול מידי מראש עצם הירך.
- תסמונת תפס מעורבת הכוללת דפורמציה של ראש עצם הירך וגם של המרחשת. תסמונת זאת מהווה את הסוג השכיח. על פי הערכות כ- 80% מכלל המקרים של תסמונת התפס שייכת לסוג זה.
אבחון תסמונת התפס בירך
בדומה לתסמונות כאב אחרות גם במקרה הזה אבחון של תסמונת התפס בירך מתבסס על:
- למידה של ההיסטוריה הקלינית של החולה
- הבדיקה הגופנית של החולה
- במידת הצורך גם על בדיקות דימות (רנטגן, CT, MRI)
חשוב לציין שאין תסמין בודד או מבחן בודד שיכולים לאבחן את התסמונת המדוברת. להשגת אבחון נכון יש צורך ללמוד את הסימנים והתסמינים של החולה ולבצע מספר בדיקות ובאמצעותן לשלול פגיעות אפשריות אחרות.
היסטוריה רפואית
במהלך הלמידה של ההיסטוריה הרפואית של החולה נלמד על הסימנים והתסמינים (כאבים באזור המפשעה מפרק הירך והישבן, מגבלות תנועה…), מתי החלו, כיצד החלו, מה גרם להם, מה משפיע עליהם (תנועות, פעולות, מנחים…). נלמד האם נפצע החולה בעברו והאם אושפז או נותח, נלמד על תחביביו ועיסוקו של החולה וננסה להעריך האם יש קשר בינם לבין תלונותיו. נלמד על הרקע הבריאותי הגנטי של החולה (האם יש רקע משפחתי של ליקויים מבניים מולדים) ועוד.
בדיקה גופנית
בבדיקה הגופנית נאתר בסבירות גבוהה מגבלות תנועה של מפרק הירך ובעיקר מגבלה במצב של כפיפה עמוקה, קירוב וסיבוב פנימי של הירך. נבצע בדיקות מיוחדות שמאתגרות את מפרק הירך ובכללן מבחן פאבר (FABER) המתבצע כאשר החולה שוכב על גבו. הבדיקה כוללת ביצוע כפיפה, קירוב, וסיבוב חיצוני של מפרק הירך. נבצע גם את מבחן צביטה קדמית (impingement test). כפיפה, סיבוב פנימי מרבי וקירוב מפרק הירך המתבצעים כאשר החולה שוכב על גבו תדגמנה את המגבלות ותגרומנה לכאב. ניתן גם להשתמש בבדיקה הקרויה הרמת רגל ישרה (straight leg raise) עם התנגדות.
דימות
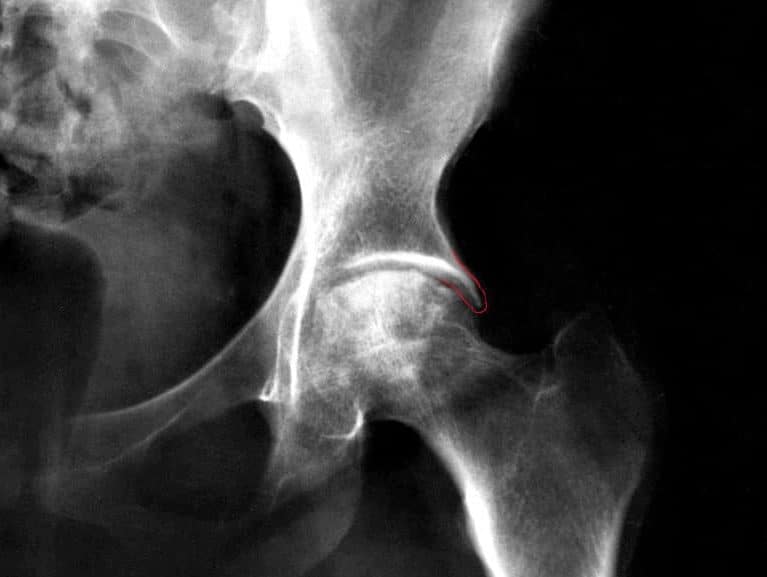
דימות רנטגן חזיתי וצדי של האגן ידגים את השינויים במפרק הירך:
- במרחשת מסוג PINCER (כפי שמודגם בצילום הרנטגן והקו האדום)
- עיוות של העלי (כפי שמדגים – CT משמאל)
- שילוב של השניים
במידת הצורך ולזיהוי טוב יותר של הליקויים האנטומיים ושל הנזקים של הרקמות בתוך המפרק (לברום, סחוסים) ומחוץ למפרק יופנה החולה ל- CT עם חומר ניגודי או MRI עם חומר ניגודי.
אבחנה מבדלת
הסימפטומים האופייניים לתסמונת התפס עלולים להופיע גם בגלל הפרעות בריאותיות אחרות. יש על כן צורך לבצע אבחנה מבדלת קפדנית. לעתים חולים עם בעיה זאת מאובחנים באופן לקוי וסובלים עקב כך מהתפתחות נזקים כרוניים במפרק. הליך זה יאפשר לאבחן את תסמונת התפס ולשלול למשל:
- כאבים המושלכים מהגב התחתון או ממפרקי העצה והכסל
- דלקות אחרות לאורך הרגל.
יש מחקר (Clin Orthop Relat Res. 2009 Mar; 467(3): 638–644) שמצא שעוברות שלוש שנים מהרגע שהחולה מתלונן על סימפטומים של תסמונת זאת ועד לאבחונה המדויק. שנים אלה גורמות לנזקים בלתי הפיכים במפרק הירך ולאחוזים גבוהים יותר של החלפת מפרקי ירך. כול חולה הסובל מתסמונת התפס בירך רואה בממוצע 4.1 רופאים עד לקבלת אבחון וטיפול ראוי.
בין התסמונות שעל הקלינאי לשלול נכלול:
- מתיחה של גיד או שריר במפשעה
- פריצת דיסק מותני עם לחץ על שורש עצב מותני או על חוט השדרה
- הרניה (בקע)
- דלקת במפרק העצה והכסל (סקרואילאיטיס)
- התפתחות דלקת במאחה עצמות החיק (Symphysis pubis)
- דלקת זיהומית בחוליית המותן, בירך או באגן
- שבר בירך
- נמק העצם בירך
- גידול סרטני ועוד
כמובן שכול אחת מהפתולוגיות הללו גורמת לסימנים ותסמינים נוספים ומאופיינת בקוויים ייחודיים משלה. הבדלים אלו מאפשרים את הביצוע של תהליך האבחנה המבדלת.
טיפול ושיקום כירופרקטי בתסמונת התפס בירך
הטיפול המומלץ בתסמונת התפס הוא טיפול שמרני. מטרותיו של הטיפול כוללות:
- הפחתת הכאב
- שיפור טווחי התנועה של המפרק
- החזרת האיזון לשרירים הפועלים על מפרק הירך ולאורך הגפה התחתונה ועוד
הטיפול הכירופרקטי בתסמונת התפס יכלול ראשית כול הנחיות על שינוי חד באורח החיים. כול הפעילות וכול המנחים שגורמים לכאב במפשעה או לסימנים ותסמינים אחרים של התסמונת צריכים להיפסק או להשתנות. התנהלות שגורמת לכאב עלולה להחמיר את הנזקים במפרק ולעכב את האפשרות להגיע לריפוי הדלקת שנוצרה במפרק. כדי להפחית את הכאב ולשפר את התפקוד של מפרק הירך נשלב:
- טכניקות טיפול ידניות
- אמצעי עזר חשמליים כגון לייזר רך
בעזרת טכניקות הטיפול הידניות נמתח את הרקמות והשרירים הפועלים על המפרק באופן פסיבי. בשלב מתקדם יותר נתחיל גם עם תרגילי חיזוק של השרירים הפועלים על הירך תוך שימת לב לשיפור האיזון של השרירים בכול הנוגע לחוזקם וגמישותם. נתרגל את חוש המיקום (proprioception) של החולה.
טיפול רפואי בתסמונת התפס
חולה שאינו מגיב לטיפול שמרני והתסמינים מפריעים לשגרת חייו יופנה לטיפול רפואי. טיפול זה יכול לכלול:
- בהתחלה שימוש בתרופות נוגדות דלקת שאינם סטרואידים
- אם החולה אינו מגיב לטיפול זה יוצע לו לקבל זריקות נוגדות דלקת על בסיס סטרואידים. זריקות אלה יינתנו למפרק או לבורסה של הירך, תלוי בגורם
- כאשר הטיפולים התרופתיים לא מועילים עולה לשולחן האופציה הכירורגית שמטרתה תיקון הדפורמציות בעצמות (אוסטאופלסטיה) ו/או טיפול בנזקי התסמונת כמו קרע לברום או החלפת מפרק הירך.
כאשר הדבר אפשרי יעדיף הכירורג ניתוח אורתרוסקופי שמאפשר התאוששות מהירה יותר מניתוח רגיל. סיבוכים אפשריים של ניתוחים אלה כוללים נזק לעצב הסיאטי, פגיעה בסחוס התוך מפרקי, הידבקויות של הקופסית אל הלברום, חוסר יציבות של המפרק, נזק לעצב הפודנטל (Pudendal) ועוד.
References:
Ganz R, Parvizi J, Beck M, Leunig M, Nötzli H, Siebenrock KA. Femoroacetabular impingement: a cause for osteoarthritis of the hip. Clin Orthop Relat Res. 2003 Dec;(417):112-20.
Agricola R, Heijboer MP, Bierma-Zeinstra SM, Verhaar JA, Weinans H, Waarsing JH. Cam impingement causes osteoarthritis of the hip: a nationwide prospective cohort study (CHECK). Ann Rheum Dis. 2013 Jun;72(6):918-23.
Frank JM, Harris JD, Erickson BJ, Slikker W 3rd, Bush-Joseph CA, Salata MJ, Nho SJ. Prevalence of femoroacetabular impingement imaging findings in asymptomatic volunteers: a systematic review. Arthroscopy. 2015 Jun;31(6):1199-204.
Agricola R, Waarsing JH, Thomas GE, Carr AJ, Reijman M, Bierma-Zeinstra SM, Glyn-Jones S. Cam impingement: defining the presence of a cam deformity by the alpha angle: data from the CHECK cohort and Chingford cohort. Osteoarthritis Cartilage. 2014 Feb;22(2):218-25.
Gerhardt MB, Romero AA, Silvers HJ, Harris DJ, Watanabe D, Mandelbaum BR. The prevalence of radiographic hip abnormalities in elite soccer players. Am J Sports Med. 2012 Mar;40(3):584-8.
Nepple JJ, Prather H, Trousdale RT, Clohisy JC, Beaulé PE. Clinical diagnosis of femoroacetabular impingement. J Am Acad Orthop Surg. 2013 Oct;21 Suppl 1:S16-9.
Philippon MJ, Briggs KK, Yen YM, Kuppersmith DA. Outcomes following hip arthroscopy for femoroacetabular impingement with associated chondrolabral dysfunction: minimum two-year follow-up. J Bone Joint Surg Br. 2009 Jan;91(1):16-23.
Siebenrock KA, Ferner F, Noble PC et al (2011) The cam-type deformity of the proximal femur arises in childhood in response to vigorous sporting activity. Clin Orthop Relat Res 469:3229–3240.