כאב ראש לסתי: גורמים וגורמי סיכון זהו נושאו של המאמר. חלק משמעותי מהאוכלוסייה סובל מהפרעות במפרק הלסת ו/או ברקמות הסובבות אותו. בין 5% – 10% מהאוכלוסייה סובלים מהפרעה בריאותית במפרק הלסת חמורה מספיק כדי לבקש עזרה רפואית. כאבי ראש בגלל הפרעות אלה במפרק הלסת מהווים את אחד התסמינים השכיחים של פגיעה זאת. סימנים ותסמינים נוספים במקרה זה עלולים לכלול כאבים ברמות חומרה שונות בלסת ובאוזניים, מגבלות תנועה ועוד.
הקשר בין הפרעה במפרק הלסת (Temporomandibular joint disorder) לבין כאבי ראש אינו ידוע כול צרכו. מפרק הלסת הוא מפרק מיותם. כאבי ראש לסתיים מאובחנים לעתים קרובות ככאבי ראש מתחיים וזאת בשל חוסר ידע ומיומנות. אכן, יש דמיון בין המאפיינים של כאב ראש לסתי לאלו של כאב הראש מתחי. עם זאת, המשמעות של אי ההבדלה בין שתי ההפרעות הללו היא לעתים קרובות טיפול שגוי ולא יעיל. רוב בעלי המקצוע הרפואיים אינם מאומנים לבדוק, לאבחן ולטפל במפרק הזה. התוצאה היא שלעתים קרובות אנשים שסובלים מכאבי ראש מסוג זה נותרים ללא אבחון נכון ובעקבות זאת גם ללא טיפול יעיל.
1) כאב ראש לסתי: גורמים וגורמי סיכון – רקע
"כאב ראש לסתי" הוא מונח עממי נוח, אבל מבחינה קלינית הוא מתאר בדרך כלל אחת משתי אפשרויות עיקריות: כאב ראש שמיוחס להפרעה במפרק הלסת או בשרירי הלעיסה, או כאב ראש ראשוני, כמו מיגרנה או כאב ראש תעוקתי, שמוחמר בגלל הפרעה לסתית־רקתית קיימת. זאת הסיבה שמטופלים רבים מתקשים לתאר היכן מתחיל הכאב באמת: ברקה, בלחי, באוזן, בצוואר או במפרק עצמו. הספרות העדכנית מדגישה שלא מדובר רק ב"בעיה של השיניים" או ב"קליקים בלסת", אלא בהפרעה רב־מערכתית שבה המפרק, שרירי הלעיסה, מערכת הכאב הטריגמינלית, השינה, מצב הרוח והתפקוד הצווארי משפיעים זה על זה.
לכן, כשאדם מתלונן על כאב ראש ליד הרקה, במיוחד אם הוא מחמיר בלעיסה, דיבור, פיהוק או הידוק שיניים, חשוב לחשוב גם על מקור לסתי ולא רק על כאב ראש נוירולוגי קלאסי (List & Jensen, 2017; Schiffman et al., 2014; Romero-Reyes et al., 2023).
2) מהו בעצם כאב ראש ממקור לסתי?
האבחנה המודרנית של הפרעות לסת מבוססת בעיקר על מסגרת ה-DC/TMD, שנחשבת כיום לאבן יסוד קלינית ומחקרית. לפי הגישה הזאת, כאב ממקור לסתי איננו מוגדר רק לפי מיקום הכאב, אלא לפי השילוב בין סיפור המקרה, בדיקה קלינית, שחזור של "הכאב המוכר" בזמן תנועות לסת או מישוש שרירי הלעיסה, והערכה של גורמים תפקודיים ופסיכו־סוציאליים. במילים אחרות, כאב ראש ברקה איננו בהכרח מיגרנה, וכאב במפרק הלסת איננו בהכרח כאב ראש משני; לעיתים מדובר בחפיפה אמיתית בין שתיהן.
זו גם הסיבה שהספרות בשנים האחרונות נזהרת מהפרדה קשיחה מדי בין "כאב ראש" לבין "כאב שרירי לעיסה", משום שבפועל קיימים מטופלים עם תמונה מעורבת, שבה כאב הרקה, הרגישות בשריר הטמפורליס, והמיגרנה פועלים יחד באותו מעגל כאב (Schiffman et al., 2014; Schiffman & Ohrbach, 2016; Tchivileva et al., 2021).
3) שכיחות: כמה זה נפוץ באמת?
השכיחות של הפרעות לסת תלויה מאוד באופן שבו מודדים אותן. בסקירות ישנות יותר נהוג היה לצטט שכיחות של עד כ-15% במבוגרים סימפטומטיים, עם שיא הופעה בגילים 20-40, אך מטא־אנליזה עדכנית יותר, שהתבססה על מחקרים שהשתמשו ב-RDC/TMD או ב-DC/TMD, העריכה שכמעט שליש מאוכלוסיית העולם, כ-29.5%, חווים צורה כלשהי של TMD. באותה מטא־אנליזה נמצא שהשכיחות גבוהה יותר בנשים לעומת גברים, 36.7% מול 26.7%, ושכיחה יותר גם בקבוצות גיל צעירות יותר.
הפער בין המספרים איננו סתירה אמיתית, אלא בעיקר תוצאה של הגדרות שונות: האם בודקים רק כאב, האם כוללים סימנים כמו קליקים והגבלת פתיחה, והאם מדובר במדגם קהילתי או במרפאה ייעודית. לכן, כשמדברים על "שכיחות כאב ראש לסתי", חשוב קודם להבין אם הכוונה להפרעת לסת בכלל, להפרעת לסת כואבת, או לכאב ראש שמיוחס ספציפית להפרעה זו (Gauer & Semidey, 2015; Alqutaibi et al., 2025).
כאשר בודקים את החפיפה בין כאב ראש לבין הפרעות לסת, השכיחות נעשית בולטת עוד יותר. במחקר רטרוספקטיבי גדול שכלל 1,198 מטופלים עם TMD, ל-625 מהם הייתה גם אבחנת כאב ראש, כלומר יותר ממחצית המדגם. במחקר אחר, שבחן מטופלים עם כאבי ראש ראשוניים במרפאה נוירולוגית שלישונית, נמצאה שכיחות של 54.8% לסימנים ותסמינים של TMD; בקרב הסובלים ממיגרנה השכיחות הייתה 71.4%, ובקרב הסובלים מכאב ראש תעוקתי 38.1%. הנתונים האלה אינם מוכיחים שכל מיגרנה היא בעיית לסת, אבל הם כן מראים שהסבירות לקומורבידיות גבוהה מאוד, ולכן בדיקה לסתית צריכה להיות חלק מהערכה טובה של כאב ראש כרוני או חוזר, במיוחד כאשר הכאב מערב את הרקה, האוזן, הלסת או הצוואר (Di Paolo et al., 2017; Tomaz-Morais et al., 2015).
העדות האפידמיולוגית החדשה מחזקת את הרושם הזה. מטא־אנליזה מ-2024 מצאה שהסיכון הכולל ל-TMD גבוה משמעותית אצל מטופלים עם מיגרנה ואצל מטופלים עם כאב ראש תעוקתי לעומת ביקורות ללא כאב ראש. יחס הסיכויים הכולל היה 3.79 במיגרנה ו-4.45 בכאב ראש תעוקתי. כאשר נבדקו צורות כואבות של TMD, נמצאה שכיחות של 16.8% בקרב בעלי כאב ראש לעומת 3.0% בלבד באוכלוסייה ללא כאב ראש. אצל חולי מיגרנה כרונית הנתונים היו בולטים במיוחד, עם יחס סיכויים של 24.27 ל-TMD לעומת ביקורות. המשמעות הקלינית ברורה: לא מדובר בקשר שולי, אלא בחפיפה מהותית, בעיקר כאשר יש כאב כרוני, תדירות התקפים גבוהה, או מעורבות של שרירי הלעיסה (Bizzarri et al., 2024).
4) למה הלסת יכולה לייצר כאב ראש?
המנגנון הבסיסי מתחיל לרוב ברקמות מקומיות: המפרק הטמפורומנדיבולרי, קופסית המפרק, הדיסק התוך־מפרקי, וגידים ושרירים כמו המאסטר והטמפורליס. כאשר יש עומס מכני, רגישות שרירית, דלקת מקומית, תפקוד לקוי של המפרק או שימוש־יתר בשרירי הלעיסה, הכאב איננו חייב להישאר "בלסת". מערכת העצב הטריגמינלי מעבירה את המידע הכואב לאזורים משותפים לעצבוב של הפנים, הרקה ולעיתים גם הצוואר העליון. התוצאה היא כאב מוקרן או "מופנה", שעלול להרגיש בדיוק כמו כאב ראש, כולל לחץ ברקה, תחושת עומס באוזן, נוקשות בצוואר ורגישות בקרקפת. לכן יש מטופלים שמשוכנעים שהם סובלים מסינוסיטיס, מדלקת אוזניים או ממיגרנה בלבד, בעוד שלמעשה גם המערכת הלסתית תורמת לתמונה (List & Jensen, 2017; Romero-Reyes et al., 2023; Gauer & Semidey, 2015).
בשלבים מתמשכים יותר נכנסים לפעולה גם מנגנוני רגישות־יתר של מערכת העצבים, כלומר סנסיטיזציה פריפרית ומרכזית. המשמעות היא שלא רק הרקמה המקומית נעשית רגישה יותר, אלא גם "מערכת ההגברה" של הכאב במוח ובגזע המוח. במצב כזה גירוי קטן יחסית, כמו לעיסה של מזון קשה, פתיחת פה רחבה, הידוק שיניים בלילה או מתח בצוואר, עשוי לעורר כאב ראש שלם.
הספרות מתארת שבמטופלים עם TMD וכאבי ראש יש לעיתים קרובות יותר רגישות כאב, עומס נפשי, הפרעות שינה וכאבים נלווים באזורים אחרים בגוף, ולכן ההפרעה מתנהגת פחות כמו בעיה אורתופדית נקודתית ויותר כמו מצב כאב מורכב. זה גם מסביר מדוע "יישור הסגר" בלבד או "סד לילה" בלבד לא תמיד מספיקים, אם לא מטפלים גם במנגנוני הכאב הרחבים יותר (Tchivileva et al., 2021; Sanders et al., 2013; Romero-Reyes et al., 2023).
5) גורמים וגורמי סיכון מרכזיים
א. מגדר נשי
אחד הגורמים החזקים והעקביים ביותר הוא מין נשי. במטא־אנליזה הגלובלית מ-2025 נמצא כי לנשים שכיחות גבוהה משמעותית של TMD, עם הסתברות גבוהה פי 1.75 בערך לעומת גברים. גם סקירות מוקדמות יותר תיארו שיא שכיחות בגילאי 20-40. הסיבות המדויקות אינן חד־ממדיות: ייתכן שמעורבים בהן הבדלים הורמונליים, רגישות כאב שונה, דפוסי פנייה לטיפול, ועומס פסיכו־פיזיולוגי. חשוב להדגיש שזהו גורם סיכון סטטיסטי ולא גורל ביולוגי; לא כל אישה תפתח TMD, ולא כל גבר מוגן. אבל מבחינה קלינית, כאשר אישה צעירה או בגיל הביניים מתארת כאב ראש רקתי, רגישות בלסת, קליקים, עייפות לעיסה או הידוק שיניים, הסבירות למעורבות לסתית בהחלט עולה (Alqutaibi et al., 2025; Gauer & Semidey, 2015).
ב. עומס נפשי
גורם סיכון מרכזי נוסף הוא עומס נפשי: סטרס, דיכאון, מצב רוח ירוד ודריכות כאבית. כבר במחקר פרוספקטיבי קלאסי הודגם שדיכאון, סטרס נתפס ומצב רוח שלילי חזו עלייה של פי 2 עד 3 בסיכון להתפתחות TMD. העדכון החשוב כאן הוא שהגישה המודרנית לא רואה בגורמים הפסיכולוגיים "בעיה בראש" במובן המזלזל, אלא חלק אמיתי ממנגנון הכאב. סטרס מעלה מתח שרירי, פוגע בשינה, מגביר הידוק שיניים, ומשפיע על האופן שבו מערכת העצבים מעבדת כאב. לכן מטופלים בתקופות לחץ מדווחים לא פעם על עלייה גם בכאב הראש וגם בכאב הלסת במקביל. ככל שהמעגל הזה נמשך יותר זמן, כך יש יותר סיכוי למעבר מכאב התקפי לכאב כרוני (Slade et al., 2007; Schiffman & Ohrbach, 2016; List & Jensen, 2017).
ג. שינה לקויה וברוקסיזם
שינה לקויה וברוקסיזם הם גורמי סיכון חשובים במיוחד, אם כי הקשר ביניהם מורכב. לא כל חריקת שיניים גורמת ל-TMD, ולא כל TMD נובע מברוקסיזם, אבל כאשר קיימים ברוקסיזם וכאב לסתי כואב יחד, הסיכון לכאבי ראש עולה באופן חד. במחקר של Fernandes ועמיתיה נמצא קשר מובהק בין TMD כואב, מיגרנה וכאב ראש תעוקתי, והחיבור בין ברוקסיזם בשינה לבין TMD כואב העלה במיוחד את הסיכון למיגרנה כרונית. נוסף לכך, במחקר OPPERA הראו שהפרעות שינה הן מנבא עצמאי להתפתחות TMD ראשון. מבחינה מעשית, מטופל שמתעורר עם כאב ברקה, לסת נוקשה, שיניים מהודקות או עייפות שרירית בבוקר, נכנס לפרופיל סיכון טיפוסי מאוד ל"כאב ראש לסתי" (Fernandes et al., 2013; Sanders et al., 2013).
ד. שילוב עם כאבים אחרים
גם קומורבידיות של כאב באזורים אחרים בגוף קשורה לעלייה בסיכון. במחקר OPPERA נמצא כי כאב גב תחתון, הפרעות שינה ועישון היו מנבאים עצמאיים להופעת TMD ראשון. המשמעות היא שהפרעת לסת איננה תמיד בעיה מקומית מבודדת; לעיתים היא חלק מנטייה מערכתית רחבה יותר לכאב. מטופלים עם מיגרנה, כאבי צוואר, כאבי גב, פיברומיאלגיה או עייפות כרונית מפתחים לעיתים קרובות יותר רגישות צולבת בין אזורי כאב שונים. לכן, כאשר כאב ראש לסתי מופיע אצל אדם שכבר סובל מכאב כרוני אחר, צריך לחשוב לא רק על המפרק עצמו, אלא גם על סף הכאב הכללי, איכות השינה, דפוסי הפעילות והמצב הרגשי (Sanders et al., 2013; Romero-Reyes et al., 2023).
ה. מעורבות של הצוואר
עוד גורם חשוב, אם כי לא תמיד "גורם ראשוני", הוא המעורבות הצווארית. במקרים רבים כאב הלסת וכאב הראש אינם ניתנים להפרדה מלאה מכאבי צוואר, ירידה בתנועתיות צווארית או מתח שרירי תת־עורפי. הספרות העדכנית מציעה לראות את האזור הצווארי־לסתי כמערכת תפקודית אחת. המשמעות איננה שכל בעיית לסת היא בעצם בעיית צוואר, אלא שליקוי צווארי יכול לשמר, להחמיר או לשכפל כאב ראש על רקע לסתי. זו גם אחת הסיבות לכך שחלק מהמטופלים אינם משתפרים מטיפול ממוקד לסת בלבד, אלא נזקקים להתייחסות משולבת לצוואר, לשרירי הלעיסה, לנשימה, ליציבה ולדפוסי תנועה (Calixtre et al., 2019; Dunning et al., 2024; Romero-Reyes et al., 2023).
6) לא כל מה שחשבו פעם הוא באמת גורם
אחת ההתפתחויות החשובות ביותר בתחום היא היציאה מהתפיסה הישנה שלפיה TMD וכאבי ראש לסתיים נגרמים בעיקר מ"סגר לא תקין". כיום יש הסכמה רחבה יותר שהסיפור מורכב בהרבה. סגר, מנשך, רעשים במפרק או סטייה בפתיחה יכולים להיות חלק מהתמונה, אך ברוב המקרים הם אינם ההסבר היחיד ואפילו לא המרכזי. מודל ביופסיכוסוציאלי, שמחבר בין עומס מכני, רגישות עצבית, פסיכולוגיה, שינה והרגלים פראפונקציונליים, מסביר טוב יותר את מה שרואים בקליניקה. לכן, כאשר מטופל סובל מכאב ראש לסתי, השאלה איננה רק "איך השיניים נסגרות", אלא גם מה קורה בזמן לעיסה, בלילה, בתקופות לחץ, בפעילות הצווארית ובתגובה הכללית לכאב (List & Jensen, 2017; Schiffman et al., 2014; Gauer & Semidey, 2015).
7) איך זה נראה בקליניקה?
המאפיינים שמכוונים למקור לסתי כוללים כאב באזור הרקה או לפני האוזן, כאב שמתגבר בלעיסה, בפיהוק או בדיבור ממושך, עייפות או נוקשות בלסת בבוקר, קושי או פחד מפתיחה רחבה, ולעיתים קליקים או תחושת "נעילה". במקרים רבים ניתן לשחזר את הכאב המוכר למטופל בזמן מישוש שריר הטמפורליס או המאסטר, או בזמן תנועת לסת מאומצת. במחקר של Tchivileva ועמיתיה הודגש שכאב ראש שמיוחס ל-TMD שכיח במיוחד אצל מטופלים עם TMD מיוגני כרוני וכאבי ראש, וששכיחות כאב הראש והכאב השרירי המעורר בבדיקה היו מנבאים חשובים של HATMD. לכן השאלה הקלינית החשובה איננה רק "איפה כואב", אלא "מה מעורר את הכאב, מה משחזר אותו, והאם הוא באמת מרגיש כמו כאב הראש המוכר של המטופל" (Tchivileva et al., 2021; Schiffman & Ohrbach, 2016).
8) כירופרקטיקה: האם היא יכולה להועיל?
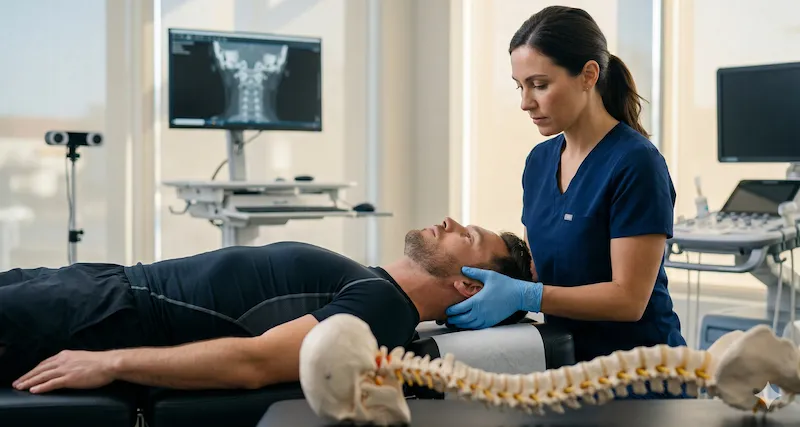
התשובה המדויקת היא שכן, ייתכן שכירופרקטיקה יכולה להועיל לחלק מהמטופלים עם כאב ראש לסתי, אבל הראיות הטובות ביותר תומכות בעיקר בגישה מנואלית־רב־מערכתית ולא בטכניקה אחת "קסומה". בסקירה שיטתית של Vieira ועמיתיו מ-2023 נמצאה תמיכה ביעילות של טיפול מנואלי לשיפור כאב, פתיחת פה מרבית ונכות תפקודית ב-TMD. בסקירה נוספת, של van der Meer ועמיתיה, הודגם אפקט קטן בהפחתת עוצמת כאב הראש אצל מטופלים עם TMD, אך ברמת ודאות נמוכה, בעיקר בשל הטרוגניות ומתודולוגיה לא אחידה. כלומר, התמונה החיובית קיימת, אך היא עדיין לא אחידה מספיק כדי לקבוע שכל טיפול כירופרקטי יועיל לכל מטופל עם כאב ראש לסתי (Vieira et al., 2023; van der Meer et al., 2020).
כאשר בוחנים ספציפית התערבויות שמערבות את עמוד השדרה הצווארי העליון, התוצאות נעשות מעניינות יותר. במחקר אקראי מבוקר של Calixtre ועמיתיה, מוביליזציה של הצוואר העליון יחד עם אימון לשרירי הכפיפה העמוקים של הצוואר הפחיתה כאב אורופציאלי והשפעת כאב הראש לאחר חמישה שבועות. במחקר רב־מרכזי של Dunning ועמיתיו, שילוב של דיקור יבש ומניפולציה צווארית עליונה היה יעיל יותר בהפחתת כאב לסת ובהגדלת פתיחת פה ללא כאב בהשוואה לסד סגר, דיקלופנק ומוביליזציה של ה-TMJ. הממצאים האלה אינם שקולים להוכחה גורפת עבור "כירופרקטיקה" כקטגוריה רחבה, אבל הם בהחלט תומכים ברעיון שלטיפול ידני צווארי־לסתי, כאשר הוא נעשה באופן מקצועי ובבחירת מטופלים נכונה, עשויה להיות תרומה ממשית (Calixtre et al., 2019; Dunning et al., 2024).
עם זאת, צריך להיות מדויקים בדרגת הראיות. המחקר הישיר על כירופרקטיקה ייעודית ל-TMD עדיין מצומצם יחסית, ולעיתים נשען על תיאורי מקרה או סדרות מקרים. למשל, דו"ח מקרה מ-2023 תיאר שיפור קליני ניכר לאחר טיפול כירופרקטי שכלל התאמות ספינליות, טיפול ברקמות רכות ושיקום תרגילי, אך ברמת הראיות זהו עדיין תיאור מקרה, ולכן אי אפשר להכליל ממנו לכלל האוכלוסייה. המשמעות הקלינית היא שכירופרקטיקה עשויה להיות מרכיב מועיל בתוך תכנית טיפול שמרנית רחבה יותר, במיוחד כאשר קיימים גם כאבי צוואר, מגבלה תנועתית או מעורבות מיופסציאלית, אבל לא נכון להציג אותה כפתרון יחיד או כתחליף לאבחון מסודר (Chu et al., 2023; Butts et al., 2017; Romero-Reyes et al., 2023).
9) מה נחשב כיום לגישה הטיפולית הנכונה?
הטיפול היעיל ביותר בכאב ראש לסתי הוא בדרך כלל טיפול שמרני, משולב ומותאם אישית. במקרים רבים הוא כולל חינוך והסבר, הפחתת הרגלי הידוק ושימוש־יתר, שיפור שינה, טיפול בתפקוד צווארי ולסתי, תרגילים, טיפול מנואלי, ולעיתים גם סד סגר, טיפול תרופתי או התערבות התנהגותית־פסיכולוגית. הספרות החדשה מדגישה שדווקא השילוב בין גישות, ולא נאמנות לטכניקה אחת, הוא זה שמעלה את סיכויי ההצלחה. לכן, כאשר בוחנים אם כירופרקטיקה יכולה להועיל, השאלה הנכונה איננה "כן או לא", אלא "באיזה מטופל, באיזו מסגרת, ובשילוב עם אילו מרכיבים נוספים". ככל שיש יותר מרכיבים של סטרס, כאב כרוני, הפרעת שינה ומיגרנה, כך עולה החשיבות של תכנית טיפול רחבה ולא של גישה מכנית בלבד (Schiffman & Ohrbach, 2016; Gauer & Semidey, 2015; Butts et al., 2017; Romero-Reyes et al., 2023).
10) כאב ראש לסתי: גורמים וגורמי סיכון – סיכום
כאב ראש לסתי הוא תופעה שכיחה יותר מכפי שנהוג לחשוב, בעיקר משום שהוא יושב על קו הגבול שבין רפואת כאב הראש, רפואת השיניים, רפואת כאב שריר־שלד ושיקום. השכיחות של TMD באוכלוסייה הכללית גבוהה, והחפיפה עם מיגרנה וכאב ראש תעוקתי גבוהה עוד יותר. הגורמים המרכזיים כוללים מין נשי, גיל צעיר־בינוני, סטרס ודיכאון, שינה לקויה, ברוקסיזם, קומורבידיות של כאב ומעורבות צווארית. במקביל, הידע המודרני מלמד שלא נכון לצמצם את כל ההסבר ל"סגר לא תקין" או לבעיה מכנית אחת.
מבחינת טיפול, כירופרקטיקה עשויה להועיל אצל חלק מהמטופלים, בעיקר כחלק מגישה שמרנית, מנואלית ורב־תחומית, אך דרגת הראיות החזקה ביותר כיום תומכת בשילוב של טיפול מנואלי, תרגול, התערבויות התנהגותיות וניהול קומורבידיות, ולא בפתרון יחיד. זו כנראה הדרך הנכונה להבין כאב ראש לסתי: לא כתלונה מקומית קטנה, אלא כצומת קליני שבו הלסת, הראש, הצוואר ומערכת הכאב נפגשים (Alqutaibi et al., 2025; Bizzarri et al., 2024; Tchivileva et al., 2021; Vieira et al., 2023; Romero-Reyes et al., 2023).
References:
Alqutaibi, A. Y., Alhammadi, M. S., Hamadallah, H. H., Altarjami, A. A., Malosh, O. T., Aloufi, A. M., Alkahtani, L. M., Alharbi, F. S., Halboub, E., & Almashraqi, A. A. (2025). Global prevalence of temporomandibular disorders: A systematic review and meta-analysis. Journal of Oral & Facial Pain and Headache, 39(2), 48-65. https://doi.org/10.22514/jofph.2025.025
Bizzarri, P., Manfredini, D., Koutris, M., Bartolini, M., Buzzatti, L., Bagnoli, C., & Scafoglieri, A. (2024). Temporomandibular disorders in migraine and tension-type headache patients: A systematic review with meta-analysis. Journal of Oral & Facial Pain and Headache, 38(2), 11-24. https://doi.org/10.22514/jofph.2024.011
Butts, R., Dunning, J., Pavkovich, R., Mettille, J., & Mourad, F. (2017). Conservative management of temporomandibular dysfunction: A literature review with implications for clinical practice guidelines (Narrative review part 2). Journal of Bodywork and Movement Therapies, 21(3), 541-548. https://doi.org/10.1016/j.jbmt.2017.05.021
Calixtre, L. B., Oliveira, A. B., de Sena Rosa, L. R., Armijo-Olivo, S., Visscher, C. M., & Alburquerque-Sendín, F. (2019). Effectiveness of mobilisation of the upper cervical region and craniocervical flexor training on orofacial pain, mandibular function and headache in women with TMD. A randomised, controlled trial. Journal of Oral Rehabilitation, 46(2), 109-119. https://doi.org/10.1111/joor.12733
Di Paolo, C., D’Urso, A., Papi, P., Di Sabato, F., Rosella, D., Pompa, G., & Polimeni, A. (2017). Temporomandibular disorders and headache: A retrospective analysis of 1198 patients. Pain Research and Management, 2017, 3203027. https://doi.org/10.1155/2017/3203027
Dunning, J., Butts, R., Bliton, P., Vathrakokoilis, K., Smith, G., Lineberger, C., Eshleman, N., Fernández-de-Las-Peñas, C., & Young, I. A. (2024). Dry needling and upper cervical spinal manipulation in patients with temporomandibular disorder: A multi-center randomized clinical trial. CRANIO, 42(6), 809-822. https://doi.org/10.1080/08869634.2022.2062137
Fernandes, G., Franco, A. L., Gonçalves, D. A., Speciali, J. G., Bigal, M. E., & Camparis, C. M. (2013). Temporomandibular disorders, sleep bruxism, and primary headaches are mutually associated. Journal of Orofacial Pain, 27(1), 14-20. https://doi.org/10.11607/jop.921
Gauer, R. L., & Semidey, M. J. (2015). Diagnosis and treatment of temporomandibular disorders. American Family Physician, 91(6), 378-386.
List, T., & Jensen, R. H. (2017). Temporomandibular disorders: Old ideas and new concepts. Cephalalgia, 37(7), 692-704. https://doi.org/10.1177/0333102416686302
Romero-Reyes, M., Klasser, G., & Akerman, S. (2023). An update on temporomandibular disorders (TMDs) and headache. Current Neurology and Neuroscience Reports, 23(10), 561-570. https://doi.org/10.1007/s11910-023-01291-1
Sanders, A. E., Slade, G. D., Bair, E., Fillingim, R. B., Knott, C., Dubner, R., Greenspan, J. D., Maixner, W., & Ohrbach, R. (2013). General health status and incidence of first-onset temporomandibular disorder: The OPPERA prospective cohort study. The Journal of Pain, 14(12 Suppl), T51-T62. https://doi.org/10.1016/j.jpain.2013.06.001
Schiffman, E., & Ohrbach, R. (2016). Executive summary of the Diagnostic Criteria for Temporomandibular Disorders for clinical and research applications. The Journal of the American Dental Association, 147(6), 438-445. https://doi.org/10.1016/j.adaj.2016.01.007
Schiffman, E., Ohrbach, R., Truelove, E., Look, J., Anderson, G., Goulet, J.-P., List, T., Svensson, P., Gonzalez, Y., Lobbezoo, F., Michelotti, A., Brooks, S. L., Ceusters, W., Drangsholt, M., Ettlin, D., Gaul, C., Goldberg, L. J., Haythornthwaite, J. A., Hollender, L., … Dworkin, S. F. (2014). Diagnostic Criteria for Temporomandibular Disorders (DC/TMD) for clinical and research applications: Recommendations of the International RDC/TMD Consortium Network and Orofacial Pain Special Interest Group. Journal of Oral & Facial Pain and Headache, 28(1), 6-27. https://doi.org/10.11607/jop.1151
Slade, G. D., Diatchenko, L., Bhalang, K., Sigurdsson, A., Fillingim, R. B., Belfer, I., Max, M. B., Goldman, D., & Maixner, W. (2007). Influence of psychological factors on risk of temporomandibular disorders. Journal of Dental Research, 86(11), 1120-1125. https://doi.org/10.1177/154405910708601119
Tchivileva, I. E., Ohrbach, R., Fillingim, R. B., Lin, F.-C., Lim, P. F., Arbes, S. J., Jr., & Slade, G. D. (2021). Clinical, psychological, and sensory characteristics associated with headache attributed to temporomandibular disorder in people with chronic myogenous temporomandibular disorder and primary headaches. The Journal of Headache and Pain, 22(1), 42. https://doi.org/10.1186/s10194-021-01255-1
Tomaz-Morais, J. F., Lucena, L. B. de S., Mota, I. A., Pereira, A. K. F. da T. C., de Lucena, B. T. L., de Castro, R. D., & dos Santos Alves, G. Â. (2015). Temporomandibular disorder is more prevalent among patients with primary headaches in a tertiary outpatient clinic. Arquivos de Neuro-Psiquiatria, 73(11), 913-917. https://doi.org/10.1590/0004-282X20150145
van der Meer, H. A., Calixtre, L. B., Engelbert, R. H. H., Visscher, C. M., Nijhuis-van der Sanden, M. W. G., & Speksnijder, C. M. (2020). Effects of physical therapy for temporomandibular disorders on headache pain intensity: A systematic review. Musculoskeletal Science and Practice, 50, 102277. https://doi.org/10.1016/j.msksp.2020.102277
Vieira, L. S., Pestana, P. R. M., Miranda, J. P., Soares, L. A., Silva, F., Alcantara, M. A., & Oliveira, V. C. (2023). The efficacy of manual therapy approaches on pain, maximum mouth opening and disability in temporomandibular disorders: A systematic review of randomised controlled trials. Life, 13(2), 292. https://doi.org/10.3390/life13020292


