מרלגיה פרסטטיקה מה גורם לזה? מרלגיה פרסטטיקה היא תסמונת לכידת עצב תחושתי באגן הגורמת כאב בירך, נימול ותחושת שריפה בקדמת הירך. שמו של העצב התחושתי הוא עצב עור הירך הצדי (Lateral femoral cutaneous nerve). מקורו של העצב הזה הוא משורשי העצבים L2,3 בעמוד השדרה המותני. העצב יורד מטה אל הבטן ובצמוד לשריר מותן כסל יוצא החוצה מבעד או מתחת לרצועה המפשעתית. כאן בנקודה הזאת באזור של הרצועה המפשעתית הוא נלכד. בין הגורמים ללכידתו ופציעתו של העצב הזה נמנה ליקוי יציבה ו/או ליקויים ארגונומיים.
אבחן נכון של מקור הכאב יאפשר טיפול יעיל שעשוי למנוע התפתחות נזקים וכאבים כרוניים. אך אין לשכוח שכאבים וסימפטומים אחרים בירך מהווים תלונה שכיחה והגורמים האפשריים לכך הם מרובים. בין הגורמים לסימפטומים הללו נמנה:
- נזקים מקומיים בירך
- נזקים מרוחקים המשליכים כאב אל הירך (פריצת דיסק מותני) ועוד
ריבוי הגורמים והקרבה של הירך לגב התחתון עלולים להפוך את מלאכת האבחון למאתגרת. ואכן, חולים רבים עם פגיעה במפרק הירך יוצאים עם אבחון של ליקוי בגב התחתון ומטופלים לא נכון. מיותר לציין שטיפול בכאבים בירך שונה בתכלית מהטיפול בכאבי גב תחתון.
מרלגיה פרסטטיקה מה גורם לזה – רקע
מרלגיה פרסטטיקה (Meralgia-paresthetica) ידועה גם בתור תסמונת ברנרד רות (Bernhardt-Roth syndrome). מדובר בתסמונת כאב ופגיעה תחושתית בירך הנובעים מלכידה של עצב תחושתי היקפי. העצב המעורב נקרא "עצב עור הירך הצדי (Lateral femoral cutaneous nerve). ברבע מהמקרים הבעיה מתפתחת בשני צדי האגן. הלכידה של העצב מתרחשת לרוב במפשעה בעודו עובר מתחת ולפעמים מבעד לרצועה המפשעתית. מיקום הלכידה הוא האזור האנטומי שבו העצב עוזב את האגן וגולש במורד הירך ובחלקו הקדמי.
תסמונת לכידה עצבית זאת דווחה כבר לפני יותר מ- 100 שנים. העצב המעורב הוא עצב תחושתי בלבד ולכן לא גורם לשינויים מוטוריים כגון חולשת שרירים או פגיעה בהחזרי גידים. ברוב המקרים הגורם העיקרי להתפתחות מרלגיה פרסטטיקה הוא לא ידוע (אידיופטי). עם זאת הפרעה זאת עלולה להתפתח גם בגלל פעילות חוזרנית עם הירך, חבלה או ניתוחים באגן. ניתוחי עמוד שדרה וניתוחים להחלפת מפרקי ירך נושאים בסיכון הגבוה ביותר מבין הניתוחים כגורמים להתפתחות מרלגיה פרסטטיקה.
האבחון של לכידה עצבית זאת עלול להיות מאתגר וזאת בגלל הדמיון של התסמינים לאלה של הפרעות אחרות. הליך של אבחנה מבדלת הוא על כן חיוני לקבוע אבחנה כזאת. עיכוב באבחון עלול לגרום להחמרה בתסמינים והפיכת הבעיה לכרונית.
שכיחות
על פי מחקרים שונים מספר המקרים של מרלגיה פרסטטיקה נאמדים ב- 5 מקרים לכול 1000 בני אדם. יש רוב גברי מובהק בקרב חולים במרלגיה פרסטטיקה ורוב המקרים מתרחשים בקרב אנשים בגילים 30 – 50. בעיקרון, ילדים אינם סובלים מהתופעה הזאת. האם הדבר נובע מהתפתחות שינויים ניווניים המקדימים את הופעת הבעיה?
אנטומיה של העצב
"עצב עור הירך הצדי" המהווה הסתעפות אחורית של שורשי העצבים L2,3 הוא עצב תחושתי. מחוט השדרה ועמוד השדרה יורד העצב מטה אל עבר חלל הבטן. בחלל הבטן עובר העצב המדובר בסמיכות לשריר המותן כסל. העצב בוקע החוצה מהאגן מבעד או דרך רצועת המפשעה (Inguinal ligament). במורד הירך נחלק העצב לשני ענפים כדי לעצבב את החלק החיצוני של הירך. המסלול של העצב אינו אחיד. השינויים האנטומיים הללו גורמים לחלק מהאנשים להיות חשופים באופן מוגבר ללכידה של העצב.
היכן נלכד העצב?
במהלך מסלולו המפותל יכול העצב להילכד ולהילחץ במספר נקודות אנטומיות:
- יתכן לחץ וגירוי של העצב מחיכוך ברקמת החיבור במהלך המסלול של העצב טרם צאתו מהאגן
- גירוי של העצב בצאתו מבין הסיבים של רצועת המפשעה
- לכידה של העצב סמוך לנקודת החיבור של רצועת המפשעה אל הזיז הגרמי הקדמי בחלק העליון של האגן
- לכידה של העצב יכול להתפתח על ידי שרירים בירך. שרירים שעלולים לגרום לכך כוללים: שריר החייטים (Sartorius) ושריר מותח המחתלה הרחבה (Tensor fascia late).
סימנים ותסמינים
עצב עור הירך הצדי הוא עצב תחושתי בלבד ואינו מכיל סיבים מוטוריים. מסיבה זאת הסימנים והתסמינים המופעים בעקבות לכידתו של העצב באגן יהיו בעלי אופי תחושתי בלבד ויכללו, לרוב:
- כאב שורף בירך. הכאב מחמיר בעת פעילות המחייבת הזדקפות או התיישרות. פעילויות כאלה כוללות הליכה, ריצה, שכיבה על הגב עם רגליים ישרות ועוד. ישיבה מפחיתה את הכאב. עוצמת הסימנים והתסמינים עלולה להפריע לשינה עם זאת לרוב, מנוחה בשכיבה (לא ארוכה מידי) יש השפעה מרגיעה על הכאבים.
- נימול בקדמת הירך
- תחושה של מפשעה תפוסה
- הירדמות ותחושת שריפה בחלק שאותו מעצבב העצב המדובר – החלק הקדמי והקדמי צדי של הירך
- מישוש של האזור המעורב בירך יגרום לתחושה לא נעימה
- יתכן גם כאב במקום הלכידה של העצב באגן בסמיכות לזיז הקדמי בירך באזור הרצועה המפשעתית
חשוב לזכור לצורך אבחנה מבדלת:
- מרלגיה פרסטטיקה לא תגרום לסימפטומים המופיעים מתחת לברך
- לא יכללו תלונות על חולשת שריר או ליקוי מוטורי אחר
- בדיקה של אזור הירך יגלה אובדן או ירידה בתחושתיות של החלק קדמי צדי של הירך
חשוב לשים לב שהסימנים והתסמינים של מרלגיה פרסטטיקה דומים בחלקם לאלו הנגרמים בגלל:
- בורסיטיס בירך
- אוסטאיטיס פוביס
- פריצת דיסק בגב התחתון
- דלקת פרקים במפרק הירך
- ליקויים עצביים פריפריים ממגוון סיבות ועוד
מכאן שביצוע אבחנה מבדלת הוא שלב חשוב בקביעת אבחון מדויק. יש לקחת בחשבון את הסימנים והתסמינים האופייניים לכול אחד מההפרעות הבריאותיות הללו ואחרות ולבחון אותן.
מרלגיה פרסטטיקה מה גורם לזה – פירוט גורמים
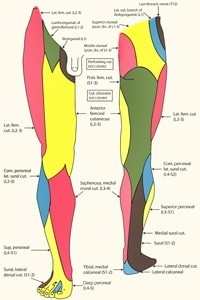
כאמור הגורם העיקרי להתפתחות מרלגיה פרסטטיקה היא לכידת העצב בעת יציאתו מהאגן. הגורמים לתסמונת לכידה זאת הם לרוב אידיופטיים. המשמעות היא שאין לאף אחד מושג למה זה קורה. יחד עם זאת ישנן גורמים משניים ללכידה ואלה כוללים בין היתר:
- מאמצי יתר ועומסי יתר על האגן ומפרקי הירך הנובעים לרוב מביצוע תנועות חוזרניות
- מכה ישירה לעצב ונזק לעצב הנובעים מפציעת ספורט, נפילה או תאונה
- לחץ מקומי בגלל חגורה כזאת או אחרת או מסיבה אחרת
- מרלגיה פרסטטיקה עלולה להתרחש גם בגלל טיפול כירורגי בירך (החלפת מפרק ירך), ניתוח גב, ניתוח דלקת תוספתן ועוד
מרלגיה פרסטטיקה – גורמי סיכון
מספר גורמים עלולים לעלות את הסיכון של עצב עור הירך הצדי (Lateral femoral cutaneous nerve) להיחשף ללחץ וגירוי דלקתיים באגן ולהתפתחות מרלגיה פרסטטיקה. בין הגורמים נמנה:
- משקל עודף או השמנה
- הריון
- חגורה, חגור צבאי, תחתונים או קישוט שלוחצים על אזור המותניים באגן
- לחץ של חגורת ביטחון ברכב
- ליקויי יציבה היוצרים עומס על האגן
- מאמץ יתר על רקמות הבטן השונות בגין הריון
- פעילות גופנית מאומצת כולל אתלטיקה, מפתחי גוף כדורגל ועוד
- עמידה ממושכת, ישיבה ממושכת או רכיבה ממושכת על אופניים
- מחלת הסוכרת מעלה פי 7 את הסיכון ללקות בתסמונת הזאת
- ניתוחי ירך, אגן או ניתוחי גב או טראומה באגן
- שכיבה ממושכת על הבטן בגלל ניתוח גב
- שכיבה ממושכת על הצד
- ישנם חוקרים שמצאו שקרבה של הזיז העליון של האגן מלפנים (ASIS) אל העצב המדובר מעלים את הסיכוי להתפתחות מרלגיה פרסטטיקה.
References:
Meralgia paresthetica – Symptoms and causes | Mayo Clinic. https://www.mayoclinic.org/diseases-conditions/meralgia-paresthetica/symptoms-causes/syc-20355635
Diagnosis and treatment of Meralgia paresthetica | Mayo Clinic. https://www.mayoclinic.org/diseases-conditions/meralgia-paresthetica/diagnosis-treatment/drc-20355639
Meralgia paraesthetica – Wikipedia. | https://en.wikipedia.org/wiki/Meralgia_paraesthetica
Physical Therapy Guide to Meralgia Paresthetica (Bernhardt-Roth Syndrome) | https://www.choosept.com/guide/physical-therapy-guide-meralgia-paresthetica
Meralgia Paresthetica: Background, Pathophysiology, Epidemiology | https://emedicine.medscape.com/article/1141846-overview