תסמונת התפס בירך מה זה? תסמונת התפס במפרק הירך היא אחת הסיבות להתפתחות נזקים וכאבים מקומיים במפשעה וברקמות סביב לה. כאבים במפשעה מהווים תלונה שכיחה בקרב כלל האוכלוסייה ובעיקר בקרב אנשים פעילים גופנית. בקרב ספורטאים שכיחות הכאבים במפשעה נעה בין 0.5% – 18% תלוי בסוג הספורט. ברוב המקרים הכאבים הללו נגרמים מנזקים שוליים וחולפים מעצמם. בחלק קטן מהמקרים הגורם לכאבים הוא משמעותי, נמשך מעל 3 שבועות ודורש טיפול וניהול. בין הגורמים המשמעותיים לכאבים במפשעה ובירך נמנה גם את תסמונת התפס בירך.
מפרק הירך בגלל היותו סינוביאלי כדורי אמור לאפשר לנו תנועה חלקה ונרחבת ביותר. ואכן ברוב המכריע של המקרים הוא עושה זאת. טווח התנועה של מפרק הירך נותר רחב למרות שרוב ראשו של עצם הירך הכדורי (העלי) נמצא בתוך המכתש (המרחשת). יש לעתים שקיים ליקוי הגורם לחוסר התאמה בין המכתש והעלי וחיכוך חוזרני של העצמות הללו. הדבר גורם לצביטה חוזרנית של רקמות במפרק שעלולה על ציר הזמן לגרום לנזקים ולמגוון סימפטומים ובכללם:
- מגבלות תנועה של הירך
- כאבים בירך ובמפשעה
- נוקשות ואפילו צליעה
יש לשקול אבחנה של תסמונת התפס בירך בכל מקרה של תלונות על הסימפטומים הנ"ל.
תסמונת התפס בירך מה זה – רקע אנטומי
מפרק הירך המחבר את האגן לגפה התחתונה הוא מפרק סינוביאלי המסווג כמפרק כדורי דמוי מכתש ועלי. נקודות המפגש בין העלי למכתש של המפרק מכוסים בשכבת סחוס עבה המגנה על העצמות ומאפשרת לתנועה להיות חלקה יותר. סביב המכתש ממוקם לברום (Labrum). הלברום היא רצועה היקפית שמטרתה העמקה של המכתש. רצועת הלברום מקנה שיפור האחיזה בעלי וצמצום הסיכון לפריקתו.
מספר רצועות חזקות אוחזות ומייצבות את המפרק. קופסית מפרק (Capsule) חזקה עוטפת את המפרק ותורמת אף היא לייצובו. בתוך הקופסית נמצאת רקמה סינוביאלית (Synovial membrane) המפרישה נוזל סינוביאלי. תפקיד הנוזל הסינוביאלי הוא לסוכך את המפרק. מספר בורסות (Bursa) מרפדים ומגוננים על המפרק מפני עומסים חיצוניים. כלי דם עורקיים וכלי דם וורידים מובילים דם אל המפרק ומהמפרק. סיבי עצב שמקורם בצמה העצבית מותנית – עצה (Lumbosacral plexus) מעצבבים את המפרק. עצבים אלו מאפשרים לנו את:
- היכולת לשלוט מוטורית במפרק
- את היכולת לחוש מגוון תחושות כולל כאב, לחץ, מגע, טמפרטורה ותחושת מיקום
שרירים גדולים וחזקים פועלים על מפרק הירך תורמים ליציבותו ומאפשרים את מגוון תנועותיו כולל:
- כפיפה
- פשיטה
- ותנועות סיבוביות
כאשר המבנה הגרמי של המפרק תקין וכאשר הרקמות של המפרק תקינות המפרק נהנה:
- מטווחי תנועה רחבים
- מיכולת של המפרק לעמוד בעומסים המושתים עליו בעמידה ריצה קפיצה ועוד
כאשר המבנה אינו תקין עלולים להיגרם נזקים למפרק עצמו ולרקמות הסובבות אותו.
תסמונת התפס במפרק הירך – מה זה?
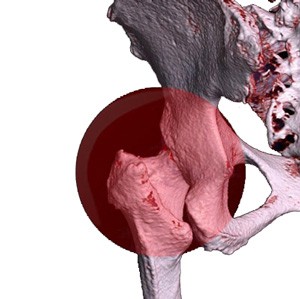
תסמונת התפס בירך (Femoroacetabular impingement syndrome) נגרמת בשל:
- שינויים מבניים ו/או ניווניים בראש עצם הירך הכדורי (Femoral head)
- ו/או שינויים במרחשת (Acetabulum)
אלה גורמים לחיכוך חוזרני של עצמות המפרק. החיכוך החוזרני של עצמות המפרק:
- משבש את מהלך התנועה התקין של המפרק
- פוגע באופן הדרגתי ברקמות הנצבטות
הפגיעה ברקמות הרכות במפרק ובכלל זה סחוס, לברום ועוד מובילה לשיבושים נוספים בעבודת המפרק.
גורמים וגורמי סיכון להתפתחות התסמונת
הגורמים להתפתחות תסמונת התפס בירך כוללים בעיקר:
- עומסים חוזרניים על מפרק הירך. עומסים חוזרניים של מפרקי הירך מאפיינים את פעילותם של אתלטים רבים כולל כדורגלנים, שחקני כדור סל, שחקני טניס, רקדנים ועוד
- פציעה או ניתוח של מפרק הירך
- שינויים מבניים מולדים או נרכשים מוקדמים בצוואר ראש הירך ו/או במכתש של הירך. ליקויים אלה מהווים את גורם הסיכון העיקרי להתפתחות תסמונת זאת. השילוב של עומסים חוזרניים יחד עם הליקויים המולדים הללו מגדילים את החיכוך במפרק, גורמים לצביטת רקמות חוזרנית ובעקבותיה גם לנזקים בלברום ובסחוס התוך מפרקי.
- בעיות מולדות נוספות שעלולות לגרום להתפתחות תסמונת התפס כוללות גם את "החלקת ראש עצם הירך" (Slipped Capital Femoral Epiphysis) בקרב ילדים מתבגרים.
- פתולוגיות נרכשות עלולות על ציר הזמן ליצור את שינויים בחלקי המפרק ולהוביל להתפתחות התסמונת. שינויים כאלה עלולים להיות תוצאה של דלקת פרקים ניוונית, שינויים מבניים עלולים להתפתח לאחר טראומה (למשל שבר בצוואר הירך) או לאחר נמק בעצם ראש הירך.
סיווג של תסמונת התפס
כאמור חוסר התאמה מכנית הנוצרת בגלל סיבות מולדות, טראומטיות או ניווניות מובילות ללכידה או צביטה של רקמות במפרק. ישנם שלושה סוגים בסיסיים של ליקויים שעלולים להוביל להתפתחות תסמונת התפס:
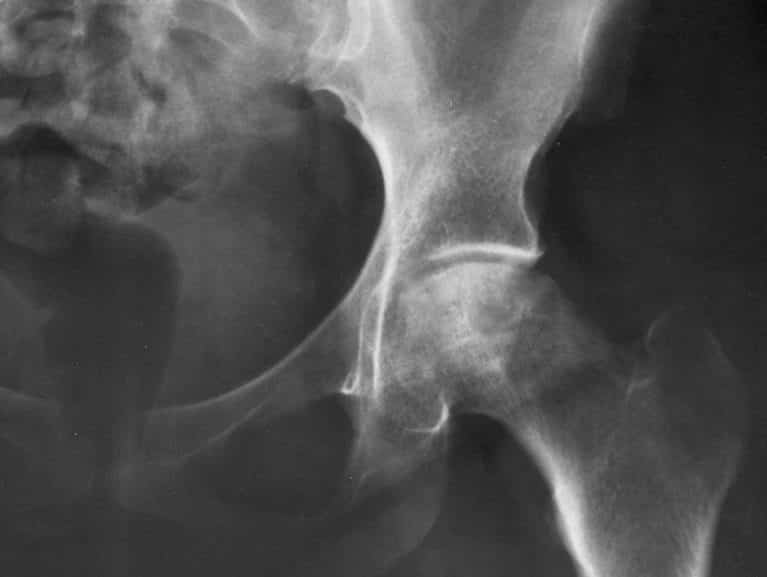
- תסמונת התפס בירך מסוג cam impingement נגרמת בגלל דפורמציה של צוואר ראש עצם הירך – העלי (דפורמציה זאת מודגמת בתמונה הראשית בראש המאמר). במצב הזה השכיח יותר בקרב צעירים פעילים גופנית כפיפות עמוקות של המפרק עלולה לגרום להתנגשויות חוזרנית בין העלי למכתש. כפיפות כאלה נוצרות ברכיבת אופניים, כאשר גורבים גרביים ועוד.
- תסמונת התפס מסוג pincer impingement נגרמת בגלל דפורמציה במכתש. במצב זה השכיח יותר בקרב נשים בוגרות ופעילות גופנית, שולי המכתש בולטים ומכסים חלק גדול מידי של ראש עצם הירך (מודגם בהדמיה CT למטה). בשל כך בכפיפה עמוקה של הירך נוצרת התנגשות חוזרנית בין שולי המכתש עם צוואר ראש הירך. התנגשות זאת יוצרת נזקים ברקמות מקומיות.
- הליקוי המבני השכיח ביותר (מעל 80%) הגורם לתסמונת התפס הוא למעשה "תסמונת תפס מעורבת בירך" (Mixed femoroacetabular impingement) – שילוב של שני הסוגים הקודמים Cam ו Pincer.
סימנים ותסמינים
התלונות העיקריות של אנשים הסובלים מתסמונת זאת עלולות לכלול חלק או את כל הסימנים והתסמינים הבאים:
- כאב בירך שיכול להופיע בקדמת הירך בחלק הפנימי, החיצוני או האחורי
- כאבים במפשעה
- כאב בישבן
- לעתים יושלך הכאב במורד הירך עד לברך
- נוקשות במפרק הירך
- מגבלות תנועה של הירך
- רעשים הבוקעים מהמפרק
- קשיי תפקוד של מפרק הירך ואפילו צליעה
- נעילה של המפרק ועוד
על פי מחקר שנערך בהולנד (J Hip Preserv Surg. 2016 Aug; 3(3): 203–207.) נמצא שאצל 17% מבין 84 החולים שהתלוננו על כאבים במפשעה הגורם היה תסמונת התפס בירך.
התסמינים הללו יכולים להופיע באופן חד לאחר פציעה או לאחר מאמץ חוזרני ממושך או באופן הדרגתי בעקבות ביצוע של מאמצים חוזרניים. ברוב המקרים הבעיה אכן מתפתחת באופן הדרגתי וללא רקע של פציעה. החולה ידווח שפעילות חוזרנית נושאת משקל כגון הליכה, ריצה, משחקי כדור ממושכים מחמירים את כאביו. במצב מתקדם יותר הכאבים יוחמרו גם בישיבה ובוודאי כאשר מדובר בישיבה מזרחית או כאשר הישבה הזאת נעשית עם רגליים משוכלות. שכיבה פרקדן או ישיבה על כיסא גבוה עשויים להקל.
הפרעות בריאותיות נוספות שעלולות לגרום לתסמינים דומים
ישנן הפרעות בריאותיות נוספות מלבד תסמונת התפס בירך שעלולות לגרום לתחושה של תפס בירך. בין ההפרעות הללו נמנה את:
- תסמונת הירך הנוקשת (Snapping hip syndrome). מדובר בהפרעה שבה גידים הנמצאים מחוץ למפרק כמו הגיד של שריר הכסל והמותניים (Iliopsoas) או הגיד של שביל הכסל והשוקה (Iliotibial band) מקפצים מעל זיז גרמי בירך
- גירוי דלקתי בגידים של השרירים מקרבי הירך (hip adductor tendinitis)
- בקע במפשעה (Inguinal Hernia)
- בקע או הרניה של ספורטאים (sportsmen hernia)
- דלקת פרקים ניוונית במפרקי הירך (osteoarthritis)
- נמק העצם במפרק הירך (a vascular necrosis of the femoral head)
- השלכות כאב מהגב התחתון ועוד
References:
Fortier LM, Popovsky D, Durci MM, Norwood H, Sherman WF, Kaye AD. An Updated Review of Femoroacetabular Impingement Syndrome. Orthop Rev (Pavia).
Shaw C. Femoroacetabular Impingement Syndrome: A Cause of Hip Pain in Adolescents and Young Adults. Mo Med. 2017 Jul-Aug;114(4):299-302. Erratum in: Mo Med. 2017 Sep-Oct;114(5):352.
Ahn, YS., Kim, S., Kim, WJ. et al. Characteristics of hip impingement syndrome in patients with multiple hereditary exostoses. BMC Musculoskelet Disord 22, 153 (2021).
Pasculli, R.M., Callahan, E.A., Wu, J. et al. Non-operative Management and Outcomes of Femoroacetabular Impingement Syndrome. Curr Rev Musculoskelet Med 16, 501–513 (2023).
Griffin, D., Dickenson, E., O'Donnell, J., et al. 2016. The Warwick Agreement on femoroacetabular impingement syndrome (FAI syndrome): an international consensus statement. British Journal of Sports Medicine, 50(19), pp.1169-1176.
Ishøi L, Nielsen MF, Krommes K, et al. Femoroacetabular impingement syndrome and labral injuries: grading the evidence on diagnosis and non-operative treatment—a statement paper commissioned by the Danish Society of Sports Physical Therapy (DSSF), British Journal of Sports Medicine 2021;55:1301-1310.
Nieszporska, Olga & Truszczynska-Baszak, Aleksandra. (2021). Femoroacetabular Impingement of the Hip Joint – Literature Review. Rehabilitacja Medyczna. 24. 10.5604/01.3001.0014.8763.