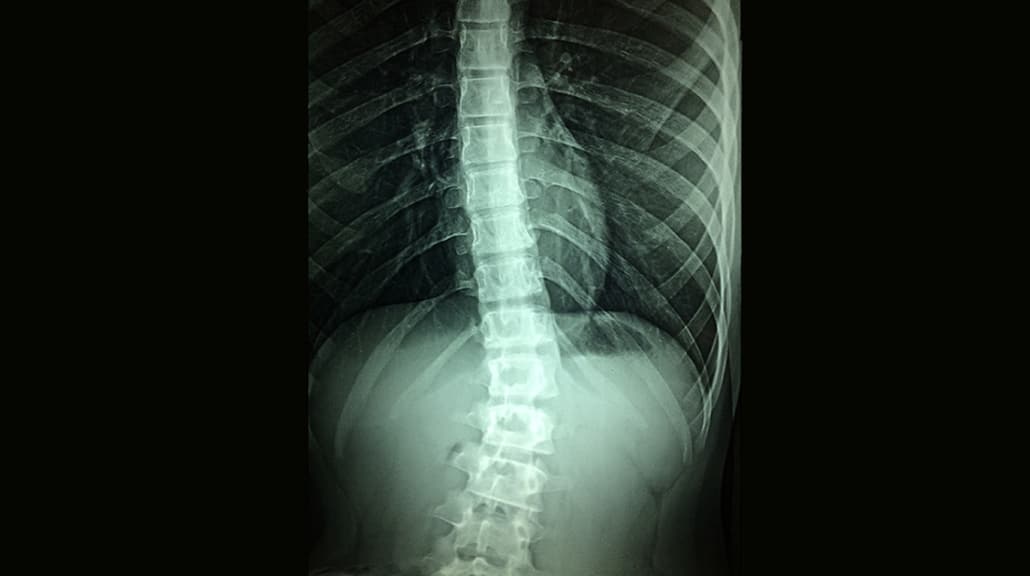
אבחון וטיפול בעקמת בעמוד השדרה המתבצעים מהר עשויים למנוע התפתחות תסמינים כרוניים. עקמת או סקוליוזיס היא הפרעה כרונית הכוללת עקמומיות צידית וסיבובית של עמוד השדרה. בצילום רנטגן אחורי-קדמי, יראה עמוד השדרה כאות S או C ולא כפי שהוא אמור להיראות קו ישר. לרוב העקמת אינה כרוכה בסימנים ותסמינים. רק מעל זווית של 10 מעלות עקמת עלולה לגרום לסימנים ותסמינים.
עם זאת, עקמת מהווה גורם סיכון לכאב בגב התחתון ובאזורים אחרים. כאשר אתם מתבוננים במראה האם הכתפיים שלכם מאוזנות או שכתף אחת גבוהה יותר מרעותה? האם האגן שלכם מאוזן או שמותן אחת גבוהה יותר מהאחרת? אם אינכם שייכים לקבוצת מיעוט שבה קו הכתפיים וקו האגן נמצאים בקו ישר ומאוזן יתכן שגם לכם יש עקמת. בכל מקרה של עקמת בעמוד השדרה אבחון וטיפול עשויים להועיל.
במקרים קלים ניתן למנוע השפעה שלילית של העקמת על בריאות מערכת שריר ושלד. במקרים מורכבים יותר ניתן להיעזר בכירופרקט ובמקרים קשים באורתופד. למידה של ההיסטוריה הרפואית, בדיקה גופנית וצילום רנטגן הם קריטיים כדי לקבוע האם החולה זקוק לטיפול ואם כן מה הטיפול הנכון ביותר למניעת החמרה במצב.
עקמת בעמוד השדרה אבחון וטיפול – רקע
עקמת היא עיוות תלת־ממדי של עמוד השדרה (עקמומיות צידית + סיבוב חוליות). ברוב המקרים היא אידיופטית ומופיעה בגיל ההתבגרות כאשר פרץ הצמיחה מתרחש. אבחון מהיר ותכנית טיפול מותאמת (תצפית, טיפול ידני ותרגול ספציפי לעקמת, סדי תיקון, ובמקרי קצה ניתוח) מפחיתים סיכון להחמרה ולתסמינים כרוניים. טיפול כירופרקטי עשוי להשתלב כחלק ממערך שמרני רחב הכולל חינוך תנועתי, מוביליזציות ממוקדות וייעול היציבה, תוך הקפדה על בטיחות וסקר־סיכונים טרם מניפולציה צווארית/גבית (Negrini, 2016; Weinstein, 2013; Dimitrijević, 2022).
מהי עקמת ולמה חשוב לזהות אותה מוקדם
בצילום אחורי־קדמי תקין עמוד השדרה נראה כקו ישר; בעקמת מתקבלת דמות “S” או “C”, כאשר המינימום לאבחנה הוא זווית קוב ≥10°. אף שהרבה עקמות אינן סימפטומטיות, קיים קשר לעלייה בסיכון לכאב גב, עייפות שרירית ולפגיעה בדימוי גוף, ובעקמות גדולות – גם להפרעה נשימתית/לבבית. גילוי מוקדם מאפשר תצפית מושכלת או בלימה אקטיבית של ההתקדמות בעזרת תרגול ספציפי וסדים. קווי פעולה אלה נתמכים בהנחיות SOSORT ובהוכחות עדכניות על יעילות סדים ותרגילי שרוט (Schroth) (Negrini, 2016; Weinstein, 2013; Dimitrijević, 2022).
מי בסיכון להתקדמות? נקבה, פוטנציאל גדילה גבוה, וזווית קוב התחלתית גדולה. אלו שלושת המנבאים החזקים להחמרה. בהתאם, ההמלצה הקלאסית היא סקר בין גילאי 10-16 והישענות על בדיקות חוזרות במי שזוהה בסיכון (Negrini, 2016; Zou, 2022; Ha, 2018).
הגורמים לעקמת
ברוב המקרים עקמת בעמוד השדרה היא אידיופטית, קרי אין סיבה ידועה להתפתחותה. עם זאת ידוע שגנטיקה מהווה גם כאן גורם משמעותי ואם להוריך יש עקמת בעמוד השדרה סביר שגם אתה תפתח עקמת. מאידך ישנם גורמים רבים אשר משפיעים על היווצרות של עקמת משנית:
- מחלות תורשתיות הפוגעות ברקמות החיבור כגון תסמונת מרפן.
- פגיעה או מחלות במערכות עצב ושריר ושלד.
- מחלות ניוונית או פגיעה בדיסק בין חולייתי.
למה עקמת בעמוד השדרה עלולה לגרום לכאב ומגבלות תפקוד?
עקמת משנה את חלוקת העומסים לאורך עמוד השדרה ובחלקי גוף נוספים. היא יוצרת:
- דחיסות דיסקאלית אסימטרית.
- עומסי גזירה במפרקים הפצטליים האחוריים.
- גורמת למתחים בשרירים ובגידים.
- יוצרת היצרויות פורמינליות, היצרות תעלת השדרה ועוד.
כל אלה יכולים להניב שינויים ניווניים בגב התחתון, נקודות הדק בשרירים, שחיקת סחוסים ועוד. התוצאה עלולה להיות כאבי גב תחתון, כאבי גב עליון, כאבי צוואר, סיאטיקה והקרנות עצביות. תכנית שיקום תלת־ממדית המשלבת תרגול ייעודי, טיפול ידני/כירופרקטי עדין, חיזוק ליבה ונשימה מסייעת לצמצם עומסים ולהגדיל סבילות לפעילות (Dimitrijević, 2022).
עקמת עלולה לגרום להפרעות פנימיות
עיוות חמור של עמוד השדרה הנגרם בגלל עקמת בעמוד השדרה מפחית את מרחב המחיה של הריאות ושל הלב. לחץ על איברים אלו עלול לשבש את תפקודם ולגרום סימנים ותסמינים אופייניים.
שכיחות
עקמת פוגעת:
- ב 3% מהאוכלוסייה מתחת לגיל 16. כאשר רק באחוז קטן מהמקרים העקמת תחרוג מ- 40º.
עקמת פוגעת בעיקר בבנות ובבנים שמתחילים את תקופת הבגרות המינית שלהם. בקרב הסובלים מעקמת בזווית של עד 10º אין הבדלים בתפוצה בין בנים לבנות. בקרב אלו הסובלים מעקמת בת 30º יש רוב של בנות ביחס של 1:10. גילוי מוקדם של עקמת בעמוד השדרה עשוי להועיל בבלימה של התפתחותה.
איך מאבחנים עקמת בעמוד השדרה
החכמה הגדולה היא לתפוס את העקמת בתחילת דרכה. גילוי מוקדם זה הנו רב חשיבות וזאת על מנת למנוע הפרעה בהתפתחות ובתפקוד תקינים של איברי הגוף הפנימיים ובצורך ניתוחי. הבדיקה צריכה להיות שיטתית ולכסות את טווח הגילים 10 – 16. מכאן נראה לי שהגוף המתאים ביותר לביצוע הבדיקות הללו הוא בית – הספר. אופן הגילוי מגוון. החל מבדיקות פשוטות שיכולות להתבצע בבית וכלה בבדיקות במרפאה:
בדיקה עצמית/סקר ראשוני
בבדיקה שנערוך בבית נוכל לקבל רמז לגבי אפשרות שיש לנו עקמת בעמוד השדרה על ידי זיהוי אסימטריות:
- כתף/שכמה גבוהה, מותן אחת עמוקה, אגן שאינו מאוזן, גיבנת סיבובית בכיפוף קדימה (Adams).
למרות שאיתור עצמי מועיל, דיוק הסקר גבוה יותר כשהוא מבוצע ע״י אנשי מקצוע (Zou, 2022).
היסטוריה קלינית ובדיקה גופנית
- היסטוריה קלינית – התחלה, כאב, תפקוד, היסטוריה משפחתית ועוד.
- בדיקה גופנית – בדיקת יציבה, הליכה, מבחן Adams, אורך רגליים, הערכת גמישות ורמת בשלות שלדית.
כאשר יש חשד להתקדמות או עקמת משמעותית, מתקדמים להדמיה (Negrini, 2016).
הדמיה ומדדים אובייקטיביים
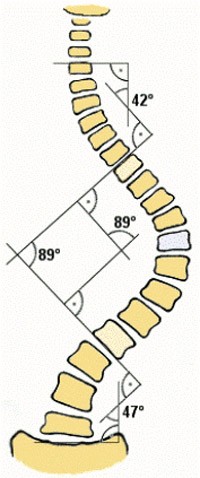
- צילום רנטגן בעמידה למדידת Cobb הוא סטנדרט זהב; מומלץ מדידה עקבית להפחתת שגיאות בין־בודקים. שיטות ממוחשבות משפרות מהימנות (Hurtado-Avilés, 2022).
- כלים ללא קרינה (למשל Rasterstereography/Back Mapper) יכולים לשמש למעקב תפקודי/יציבתי; המהימנות הבין־בודק משתנה ותלויה בהכשרת הבודק (Yi, 2016).
- MRI אינו נדרש בשגרה, אך יישקל אם יש כאב נוירולוגי/חשד לפתולוגיה נלווית (Negrini, 2016).
חלוקת חומרה והחלטות טיפול

התפתחות או התדרדרות עקמת בעמוד השדרה היא זו שמכוונת אותנו לגבי סוג הטיפול המומלץ. להלן הטיפולים המומלצים על פי זווית קוב, סיכון להחמרה ובשלות שלדית:
- <10° – לרוב וריאנט יציב: הדרכה על יציבה ותנועה, מעקב מרווח.
- 10-24° – תרגול ספציפי לעקמת (תרגילים, למשל בשיטת שרוט – Schroth) ומעקב הדוק. כאשר קיימת מגמת החמרה יש לשקול סד.
- 25-45° (עם גדילה פעילה): סד תיקון בשילוב תרגילים ספיציפיים לעקמת במטרה לבלום החמרה.
- >45-50° או עקמת בעמוד השדרה שהיא סימפטומטית יש לגשת לייעוץ ניתוחי (Negrini, 2016; Weinstein, 2013; Kuroki, 2018).
איזה טיפול באמת עובד? הראיות המרכזיות
סדים (Bracing)
מחקר BrAIST (RCT/פרוספקטיבי) הראה שסד מפחית משמעותית את הסיכון להגעה לסף ניתוח בקרב מתבגרים בסיכון. “מינון” לבישה (שעות ביום) מנבא תוצאה (Weinstein, 2013). סקירות נוספות מאשרות יעילות בלימה, לצד שונות מתודולוגית בין הדגמים/התאמות (Kuroki, 2018; Karavidas, 2019).
תרגול ספציפי לעקמת (PSSE) – שיטת שרוט Schroth
מטא־אנליזות עדכניות מצאו שיפור מובהק בזווית קוב, סיבוב גזע, איכות חיים וניידות עמוד השדרה לעומת קבוצות ביקורת/תרגול כללי (Dimitrijević, 2022; Akyürek, 2022). מחקרים חדשים מ־2025 משווים פרוטוקולים שונים (למשל Schroth מול SPS) ומראים יעילות דומה קצרה־טווח עם יתרון קל לפירמידת תרגול תלת־ממדי בהפחתת עיוות (Lu, 2025 – נתוני טווח קצר).
תצפית חכמה
בעקמות קלות/יציבות המעקב הוא “הטיפול”: צילום כל 4-6 חודשים בתקופת גדילה, הדרכת תנועה וארגונומיה, והפניה מיידית להידוק התערבות אם מזוהה Δ Cobb ≥5° בשנה (Negrini, 2016).
איפה נכנס הטיפול הכירופרקטי?
כירופרקטיקה במסגרת עקמת מתמקדת בניטור, חינוך תנועתי, מוביליזציות עדינות, אימון נשימתי־צלעי ושילוב תרגול ייעודי. מטרתה שיפור שליטה מוטורית, הפחתת כאב, הגדלת טווחים והפעלתיות, ולעיתים, סיוע בהיענות לסד (למשל הפחתת נקודות לחץ) (Morningstar, 2020; Negrini, 2016).
מה אומרים המחקרים
תכניות שיקום כירופרקטי מדווחות על שיפור כאב ותפקוד, ובחלק מהעבודות גם ירידה מתונה בקוב. עם זאת, רבות מהמחקרים הם הן רטרוספקטיביים ולכן יש לפרש בזהירות (Morningstar, 2020; Morningstar, 2017). לגבי מניפולציה בעמוד השדרה היא אינה “מתקנת עקמת”, אך יכולה להשתלב לטיפול בקשיחויות סגמנטליות/כאב סביב־מפרקי כחלק מפרוטוקול כולל (Borrella-Andrés, 2021).
בטיחות: מחקר אוכלוסייתי גדול הראה שלא נמצאה עלייה בסיכון לשבץ חולייתי לאחר ביקור אצל כירופרקט לעומת רופא משפחה (Cassidy, 2008). יחד עם זאת חובה לבצע סקר סיכונים ובדיקות קדם־מניפולטיביות ולהעדיף מוביליזציות עדינות כשיש חשש (Cassidy, 2008; Turner, 2018; Harper, 2020).
פרקטיקה מומלצת בכירופרקטיקה עבור עקמת
- הערכה תלת־ממדית: יציבה, דפוסי נשימה וצלעות, שליטה שרירית, טווחים.
- תיאום טיפול עם פיזיותרפיה/אורטופד: קביעת מטרות משותפות (כאב, תפקוד, בלימה).
- מוביליזציות מפרקיות עדינות וטכניקות רקמה רכה להפחתת ריגידיות סביב שיאי העקומה.
- תרגול ספציפי (שרוט) באימון ביתי מונחה, שיפור היציבה והנשימה הרוטציונית.
- תמיכה בהיענות לסד: ניהול כאב נקודתי, חינוך להתאמות.
- סקר סיכונים לפני מניפולציה צווארית/גבית: היסטוריה של VBI/דיסקציה, נוירולוגיה, סימנים וסקולריים – בהתאם לאלגוריתם בדיקות קדם־מניפולטיביות (Harper, 2020).
מתי מנתחים ומהן האפשרויות
ניתוח נשקל כאשר העקומה >45-50° במתבגר פעיל, או שמדובר בעקמת סימפטומטית/מתקדמת בבוגר. הניתוח כולל לרוב יישור וקיבוע חוליות (Posterior spinal fusion) ולעיתים טכניקות שומרות תנועה/קורקציות זעיר־פולשניות בהתאם לפרופיל המטופל. מטרת הניתוח היא עצירת התקדמות ושיפור איזון גוף, עם שמירה מרבית על תפקוד (Negrini, 2016; Kuroki, 2018). לניתוח יש כמה סיכונים וסיבוכים, כגון זיהום, דימום, נזק עצבי, פגיעה בעמוד השדרה או כישלון של איחוי. זמן ההחלמה לאחר הניתוח משתנה ממטופל למטופל, אך בדרך כלל לוקח מספר חודשים לחזור לפעילות רגילה.
אלגוריתם קליני מעשי (מתבגר/ת עם AIS)
- סקר בבית־הספר/מרפאה: אם חיובי בדיקה קלינית והפניה לצילום למדידת קוב (Zou, 2022).
- <25° וגדילה פעילה: תרגול גופני מודרך + מעקב 4-6 חוד׳ (Negrini, 2016; Dimitrijević, 2022).
- 25-45° ו-Risser נמוך: סד תיקון ותרגול גופני מודרך, ניטור היענות ושעות לבישה (Weinstein, 2013; Kuroki, 2018).
- החמרה/תסמינים קשים: הערכת אורתופד לניתוח (Negrini, 2016).)
בכל שלב – אפשר לשלב טיפול כירופרקטי לשיפור תפקוד, כאב והיענות, תוך סקר סיכונים והימנעות ממניפולציה כשיש חשד וסקולרי/נוירולוגי. (Harper, 2020; Cassidy, 2008).
מבט גם אל הבוגרים
בעקמת מבוגרים הדגש הוא על ניהול כאב ותפקוד, האטת התקדמות ושיפור איכות חיים. סקירות מציעות שבמקרים נבחרים ניתן לשקול סדים בבוגר עם עקומה פרוגרסיבית/כאב כרוני, לצד תרגול תלת־ממדי ושיקום.
שקיפות מדעית קצרה
חוזק הראיות הגבוה:
- לגבי היעילות של סד בטיפול בעקמת אידיופטית של מתבגרים (AIS), המחקר (BrAIST) הדגים יעילות במניעת החמרה של העקמת. עןד הראה המחקר שהזמן המושקע בשימוש בסד קשור ישירות ליעילותו.
- מטא־אנליזות עדכניות לתרגול ספיציפי לעקמת כדוגמת שרוט, קונצנזוס SOSORT.
- ראיות מתפתחות/מוגבלות: תרומת מניפולציה ספינלית לשינוי קוב; רוב עבודות הכירופרקטיקה הן סדרות מקרים/רטרוספקטיביות מתאימות להכוונת פרקטיקה, אך אינן מחליפות RCTs.
מסקנות יישומיות
- אבחון מוקדם + מיפוי סיכון להחמרה = סיכוי גבוה לבלימת עקמה ללא ניתוח.
- תרגול ייעודי ובעיקר שרוט וסדים הם אבני יסוד בזמן גדילה.
- כירופרקטיקה משתלבת כמודול שמרני לתפקוד, כאב והיענות, תוך מדיניות בטיחות סדורה. מומלץ לשלב בטיפול פיזיותרפיסט/ית שמומחה בתרגול שרוט.
- ניתוח שמור לעקמות גדולות/סימפטומטיות עם החמרה מתמשכת.
References:
Akyürek, G., et al. (2022). Effects of Physiotherapeutic Scoliosis-Specific Exercise for mild AIS: Systematic review and meta-analysis.
Cassidy, J. D., Boyle, E., Côté, P., He, Y., Hogg-Johnson, S., Silver, F. L., & Bondy, S. J. (2008). Risk of vertebrobasilar stroke and chiropractic care: A population-based case-control and case-crossover study. Spine.
Dimitrijević, V., Šćepanović, T., Jevtić, N., et al. (2022). The Schroth method has a positive effect in idiopathic scoliosis: Systematic review and meta-analysis.
Ha, A. S. (2018). Editorial on “Screening for adolescent idiopathic scoliosis” (commentary on updated recommendations).
Hurtado-Avilés, J., et al. (2022). Validity and absolute reliability of Cobb angle in AIS using computer-aided measurement.
Karavidas, N., et al. (2019). Bracing in the treatment of adolescent idiopathic scoliosis: Review.
Kuroki, H. (2018). Brace treatment for adolescent idiopathic scoliosis.
Lu, H., et al. (2025). Effects of different physical therapy training protocols (Schroth vs SPS) in AIS: A short-term comparison.
Morningstar, M. W. (2017). Chiropractic rehabilitation of a scoliosis family: Case series.
Morningstar, M. W. (2020). Chiropractic rehabilitation for adolescent idiopathic scoliosis: Case-controlled chart review.
Negrini, S., Donzelli, S., Aulisa, A. G., et al. (2016). SOSORT guidelines: Orthopaedic and rehabilitation treatment of idiopathic scoliosis during growth. Scoliosis & Spinal Disorders.
Turner, R. C., et al. (2018). Potential dangers of neck manipulation & risk for cervical artery dissection: Case report.
Yi, Y.-S., et al. (2016). Reliability and validity of rasterstereography and Back Mapper vs Cobb.
Zou, Y., et al. (2022). Prevalence & accuracy in AIS screening: Emphasis on screening by professionals.
Weinstein, S. L., Dolan, L. A., Wright, J. G., & Dobbs, M. B. (2013). Effects of bracing in adolescents with idiopathic scoliosis (BrAIST). The New England Journal of Medicine.