דלקת בלסת? גורמים אבחון וטיפול אלו השלבים הנדרשים כעת. בכל מקרה של התפתחות הפרעה תפקודית במערכת הלעיסה אבחון וטיפול מהירים עשויים למנוע נזקים כרוניים במפרק המורכב הזה. פגיעה במפרק הזה המחבר בין הלסת התחתונה לגולגולת ו/או ברקמות המרכיבות ומניעות אותו מהווים בעיה שכיחה הגורמת בין היתר:
- כאבים בלסת
- מגבלות תנועה ומגבלות תפקודיות
לפי מחקרים שונים בין 5% – 12% מהאוכלוסייה, עם רוב נשי מובהק, סובלת מהפרעות בלסת. בעמוד הזה ריכזתי מידע על מגוון תסמונות, הפרעות בריאותיות וליקויים תפקודיים שונים של מפרקי הלסת ושל הרקמות הרכות התומכות ומניעות אותם.
כאן במאמר "דלקת בלסת: גורמים אבחון וטיפול" אנו סוקרים בקצרה את הגורמים האפשריים להפרעה הזאת, את גורמי הסיכון להתפתחותה, את הסימנים והתסמינים האופייניים לה וכמובן את תהליך האבחון של דלקת בלסת וכן את הטיפול והשיקום של מפרק הלסת.
דלקת בלסת: גורמים אבחון וטיפול – רקע
אנו מצוידים בשני פרקי לסתות שאמורים לעבוד באופן מסונכרן. מגוון רחב של רקמות מרכיב ושולט בפעולותיו של הציר החשוב הזה. פגיעה באחת מהרקמות הללו על רקע טיפול שיניים לקוי, נזקי חבלה, הידוק שיניים ועוד עלול לגרום לכאבים, מגבלות תפקוד ועוד. מגוון הסימנים והתסמינים הללו נכללים תחת השם – תסמונת מפרק הלסת.
ברוב המקרים מדובר בנזק מינורי והסימנים והתסמינים שנובעים בגינו צפויים לחלוף תוך ימים אחדים. יש לעתים שהנזקים הם קשים ונדרשת עזרה מקצועית. אבחון וטיפול מהירים עשויים למנוע כאבים בלסת, נזקים בלתי הפיכים ואף צורך עתידי בניתוח. בכול ההפרעות הבריאותיות במערכת שריר ושלד ובכלל זה הפרעות המתפתחות במפרקי הלסת ישנה משמעות למהירות שבה הבעיה מאובחנת ומטופלת. אבחנה מהירה וטיפול יעיל עשויים להציל את המפרק ולמנוע כרוניות.
דלקת בלסת גורמים
ישנם מספר גורמים מרכזיים להתפתחות דלקת וכאבים במפרק הלסת. כמו בכול ציר אחר בגוף גם כאן הגורמים העיקריים לנזקים לרקמות הרכות, לשחיקה של הסחוסים, לקרע בדיסק התוך מפרקי, לנקודות הדק דלקתיות בשרירי הלעיסה ועוד כוללים:
- עומסי יתר חוזרניים הנובעים מלעיסה ממושכת או לעיסה של מזון קשה
- נזקי חבלה במפרק הלסת הנובעים מחבטה, נפילה או תאונה ועוד
- דלקות ומחלות כמו דלקת פרקים ניוונית שפוגעות במפרקים הללו
גורמי סיכון
גורמי הסיכון להתפתחות הפרעות בפרק לסתי-רקתי וברקמות סביבו כוללים כאלה שיש לנו שליטה עליהם ואחרים שאין לנו שליטה עליהם.
בין גורמי הסיכון שאין לנו שליטה עליהם נכלול:
- גיל
- גנטיקה
- שינויים מבניים מולדים
- מגדר (נשים בסיכון גבוה יותר)
- חולי בדלקות פרקים
בין גורמי הסיכון שיש לנו שליטה בהם נכלול:
- חרדות ודיכאון (מעלים הסיכון לתופעות כמו הידוק לסתות, וחריקת שיניים)
- עיסוק בספורט כמו אגרוף או אומנויות לחימה המעלים את הסיכון לפציעה של הלסת
- מנשך לא תקין
- לעיסה לא סימטרית
- הזנחה של השיניים
- טיפול שיניים לקוי
- יישור שיניים
- לעיסת מסטיק
- יציבה לקויה ועוד
סימנים ותסמינים
הסימנים והתסמינים שמתפתחים בעקבות הפרעות במפרקי הלסת וברקמות סביבם כוללים:
- כאבים מקומיים במפרק
- השלכות כאב לראש, פנים, שיניים, אוזניים ועוד
- קושי ללעוס, לפהק ולדבר
- הפרעות שינה
- רעשים הבוקעים מהמפרק
- סחרחורת או ורטיגו
- פתיחה לא מאוזנת של הפה (לסת תחתונה סוטה ממסלולה)
- נעילה של המפרק
- ליקוי תפקודי של חצוצרת השמע שעלול לגרום לגודש באוזן
- טנטון
- פגיעה בשמיעה ועוד
דלקת בלסת אבחון
הפרעות בריאותיות רבות עלולות להוביל להתפתחות סימפטומים באזור המפרק הלסתי-רקתי. בין היתר נצטרך לברר האם הכאבים אכן נובעים מפגיעה בלסת או שאלו כאבי שיניים המופנים ללסת. מסיבה זאת אבחון מדויק חשוב למתן טיפול מתאים. התהליך האבחוני כולל:
- למידה של ההיסטוריה הרפואית
- בדיקה גופנית
- ובמידת הצורך בדיקות מעבדה ודימות
במהלך ההיסטוריה הרפואית נלמד על הרקע האישי והבריאותי של החולה ומשפחתו. בין היתר נשאל על:
- נטיות גנטיות למחלות או ליקויים מבניים
- מקצוע
- ספורט מועדף
- טיפולים רפואיים
- אשפוזים ועוד
עוד נברר עם החולה לגבי הסימפטומים שלו ובכלל זה:
- מה הם הסימנים והתסמינים
- מיקומם של הסימפטומים
- עצמתם
- גורם אפשרי להתפתחותם
- מה משפיע עליהם
- סימנים ותסמינים נלווים ועוד
נערוך בדיקה גופנית שתכלול את:
- הראש
- הפנים
- לסתות
- וצוואר
נתבונן בחלקי גוף אלו במצבים שונים, נמשש ונניע אותם באופנים שונים:
- ננסה לאתר אזורים כואבים, אדמומיים, נפוחים
- נקשיב האם בוקעים רעשים מהמפרק
- נתבונן האם פתיחת הפה היא סימטרית ומלאה
נערוך בדיקות נוירולוגיות ובמידת הצורך נפנה את החולה לביצוע בדיקות מעבדה או דימות כגון צילום רנטגן, CT (עבור עצמות המפרק) או MRI (עבור הדיסק התוך מפרקי).
תסמונות כאב שכיחות הנובעות ממפרק הלסת
הנזקים לרקמות מפרק הלסת השונות גורמות לדלקת מקומית והפרעות תפקודיות במערכת הלעיסה. הנזקים הללו נחלקים לשלוש קטגוריות: כאבי שרירים, כאבים על רקע נזק לדיסק המפרקי וכאבים בגלל מחלת פרקים ניוונית. להלן מעט פרטים על הקטגוריות הללו:
כאבים בלסת בגלל פגיעה בשרירים
כאבי שרירים (Myofascial pain) המתפתחים בשרירי הלעיסה מהווים גורם שכיח לכאבי לסתות. כאבי שרירים מחמירים בעת הפעלת המפרק במצב של לעיסה ופיהוק. כמובן שלחיצה על שרירי הלעיסה תאתר נקודות הדק דלקתיות ותחמיר את הכאבים.
כאבים בלסת בגלל אי סדירות תוך מפרקית
גם ליקוי במיקום ובתפקוד של הדיסק תוך מפרקי (Internal derangement) מהווה גורם שכיח לכאבים בלסת. סימנים ותסמינים נוספים שעלולים להתפתח כוללים בין היתר כאבים באוזן, רעשים הבוקעים מהמפרק בעת פעילותו, פתיחה לא סימטרית של הפה, נעילת המפרק ועוד.
כאבים בלסת בגלל דלקת ניוונית של המפרק
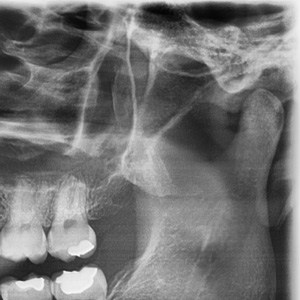
דלקת פרקים ניוונית (osteoarthritis) עלולה להיות הגורם לכאבים בלסת. מחלת פרקים זאת פוגעת בסחוסים בתוך המפרקים, יוצרת שינויים ניווניים ומשבשת את עבודת המפרק. סימנים ותסמינים אפשריים נוספים כוללים כאב באוזן, חוסר סימטריה בפתיחת הפה, תיתכן נעילת המפרק ועוד.
טיפול בדלקת בלסת
ברוב המקרים כאבים בלסת עשויים להתעורר בגלל נזק קל וחולף הנגרם בגלל אכילה של מזון קשה או מסיבה דומה אחרת. לעתים הנזק עלול להיות חמור ובעל השלכות תפקודיות עתידיות. במקרים קלים שבהם הכאב קל ואינו נמשך יותר מימים ספורים ניתן לנסות לטפל בבעיה באופן עצמי. ההמלצות הן בעיקר מנוחה ללסת, הימנעות מאכילה של מזון קשה, הימנעות מאכילה של גושי מזון גדולים ועוד.
כאשר הבעיה משמעותית יותר, נמשכת זמן ארוך יותר והכאבים קשים יותר מומלץ לפנות לכירופרקט. הכירופרקט יפחית את רמת הכאב באמצעות ציוד עזר נוגד דלקת כמו לייזר רך ובאמצעות טכניקות טיפול ידניות ישפר את התפקוד והסנכרון של מפרקי הלסת, צוואר וגב עליון, יגמיש וירפה את שרירי הלעיסה ויגדיל את טווחי התנועה של המפרק. רק במקרים לא שכיחים שבהם הטיפול השמרני לא הועיל יופנה החולה לטיפול רפואי שכולל טיפול תרופתי ו/או כירורגי במטרה לתקן את הנזק.
שיקום
לצורך שיקום הציר הזה השתמש הכירופרקט בטכניקות שיקום ידניות ובתרגילים לביצוע בבית ובמרפאה. מטרה השיקום היא להחזיר לחולה את היכולת לבצע את הפעולות הרגילות כולל לדבר, ללעוס ולפהק. נתחיל מעבודה פסיבית על הרקמות הרכות ועל המפרקים של הלסת ונעבור בהדרגת לפעילות אקטיבית כאשר בסופו של דבר אנו רוצים להשיג שיפור בטווחי התנועה וחיזוק, הגמשה ואיזון השרירים הפועלים על המפרקים.
References:
TMJ disorders – Diagnosis and treatment – Mayo Clinic https://www.mayoclinic.org/diseases-conditions/tmj/diagnosis-treatment/drc-20350945
TMJ disorders – Symptoms and causes – Mayo Clinic https://www.mayoclinic.org/diseases-conditions/tmj/symptoms-causes/syc-20350941
Temporomandibular joint disorders: Treatment and more – Medical News Today https://www.medicalnewstoday.com/articles/tmj-treatment
TMJ disorders: Causes, symptoms, and relief – Medical News Today https://www.medicalnewstoday.com/articles/317706
Temporomandibular disorder – NHS https://www.nhs.uk/conditions/temporomandibular-disorder-tmd/
Translational research of temporomandibular joint pathology: a preliminary biomarker and fMRI study | Journal of Translational Medicine | Full Text https://translational-medicine.biomedcentral.com/articles/10.1186/s12967-019-02202-0
Proinflammatory cytokines levels in patients with temporomandibular joint disorder undergoing arthroscopy | SpringerLink https://link.springer.com/article/10.1007/s10006-021-01014-1
Anti-Inflammatory Therapy for Temporomandibular Joint Osteoarthritis Using Nanomicelles Encapsulating Interleukin-1 Receptor Antagonist mRNA | Pharmaceutics | MDPI https://www.mdpi.com/1999-4923/14/9/1785
Is nonsurgical management effective in temporomandibular joint disorders? A systematic review and meta-analysis | Journal of Oral Rehabilitation | Wiley Online Library https://onlinelibrary.wiley.com/doi/full/10.1111/joor.13054