כף הרגל – אנטומיה וביומכניקה הם תחומי ידע קריטיים עבור קלינאי המטפל בדלקות, פגיעות או כאבים בכף הרגל. תחומי ידע אלו עשויים להועיל בהבנת הגורמים האפשריים להתפתחות סימנים ותסמינים בחלק אנטומי זה. על כפות הרגליים מוטלים עומסים נייחים ודינמיים עצומים. כדי לעמוד בעומסים הללו דרושים לכף הרגל מבנה חזק וביומכניקה תקינה.
עם השנים בגלל העומס והנזקים המצטברים חלים שינויים ניווניים, מבניים וביו מכניים בכף הרגל אשר מעצימים את הבלאי והשחיקה וגורמים לדלקת בכף הרגל. רוב האנשים חווים כאבי כפות רגלים. הכאב יכול להופיע בכל נקודה אנטומית בכף הרגל. במאמר "כף הרגל אנטומיה וביומכניקה" נדון במבנה ותנועת כף הרגל האנושית והשפעתן על התפתחות הפרעות בריאותיות.
כף הרגל אנטומיה וביומכניקה – רקע
כאבים בכף הרגל הם מצב שכיח שמשפיע על אנשים רבים ברחבי העולם. כאב זה יכול להיות בעל השפעה שלילית על איכות החיים, תפקוד פיזי ובריאות הנפש. השכיחות של כאבים בכף הרגל משתנה בהתאם להגדרות המחקרים השונים. על פי הערכות:
- 13% ל-42% באוכלוסייה הכללית סובלת מכאבים בכף הרגל.
מספר גורמים עלולים להוביל לפגיעה ברקמות כף הרגל ולהוביל להתפתחות פציעות שכיחות. בין יתר הגורמים וגורמי הסיכון נציין:
- עומס יתר. שכיח בקרב ספורטאים וחיילים או כל אדם שמרבה לעמוד, ללכת ולרוץ. עומס יתר עלול לגרום בין היתר לשבר מאמץ, דלקת גידי השרירים השוקתיים ועוד.
- נזקים טראומטיים
- שורה ארוכה של מחלות
גורמי סיכון לפציעת רקמות בכף הרגל כוללים בין היתר:
- נעליי עקב או נעליים שאינן מתאימות
- משקל עודף
- בעיות מבניות של כף הרגל המשבשות את תפקודה וגורמות לעומס יתר דלקת וכאבים
- ביומכניקה לקויה ועוד
חלק מהפתולוגיות הנפוצות ביותר של כף הרגל הקשורות לכאב בכף הרגל הן בוניונים, פלנטר פשיאיטיס, דורבן בעקב, דלקת בכרית כף הרגל, נוירומה של מורטון ועוד. ניתן לסווג כאבים בכף הרגל לסוגים שונים בהתבסס על מיקום, משך, עוצמה ואיכות הכאב.
ברוב המקרים כאבים בכף הרגל משקפים נזק באחת הרקמות בכף הרגל עצמה. לעתים המקור לכאב נמצא באזור מרוחק, מחוץ לכף הרגל, ויש ביכולתו להשליך כאב אל כף הרגל. המשמעות היא שאנו חשים את הכאב בכף רגל אך הנזק נמצא בגב התחתון, באגן, במפרקי הירך, בברכיים או בשוקיים.
טיפול יעיל מתבסס על אבחון מדויק ומהיר. כדי להגיע לאבחון איכותי חייב הקלינאי להכיר את מבנה כף הרגל אנטומיה וביומכניקה. ללא ידע בתחומים אלה הקלינאי יכול רק לנחש מה מקור הבעיה ומה הגורם לה.
מבנה אנטומי של כפות הרגליים
היכולת של כף הרגל לעמוד בתפקידיה מוקנית לה בזכות המבנה המיוחד הכולל מספר רב של עצמות ומפרקים המאפשרים לה את התאמה לפני השטח ואת התמודדות עם העומסים. בין המפרקים נמנה את:
- מפרק הקרסול (ankle joint) המחבר את כף הרגל עם עצמות השוק
- המפרק הרב צירי בין עצם הערקום לעצם העקב ( Talocalcaneal joint)
- מפרקים רבים נוספים הנוצרים בין עצמות כף הרגל השונות
שלושה אזורים אנטומיים
כף הרגל מחולקת לשלושה אזורים אנטומיים עיקריים:
כף רגל קדמית
מבנה כף הרגל הקדמית (Forefoot) כולל את:
- חמשת האצבעות (Phalanges)
אצבעות כף הרגל יוצרות מפרקים בחלקן האחורי עם עצמות המסרק (Metatarsal).
כף רגל אמצעית
מבנה כף הרגל האמצעית (Mid foot) כולל את:
- חמש עצמות המסרק (Metatarsal) באזור הקשת
עצמות המסרק יוצרות מפרקים מאחור עם עצמות שורש כף הרגל ומלפנים עם אצבעות כף הרגל.
וכף רגל אחורית
מבנה כף הרגל האחורית (Hind foot) כולל את:
- עצם הערקום (Talus)
- את עצם העקב (Calcareous)
- עצם הסירה (Navicular)
- את עצם הקובייה (Cuboid)
- ואת שלוש עצמות הטריז (Cuneiform)
עצמות אלה יוצרות מפרקים עם עצם הסירה מצדן הקרוב ועם עצמות המסרק התיכונות מצדן המרוחק.
קשתות כף הרגל
ההבנה של מבנה כף הרגל והתפקוד שלה מחייב התייחסות לקשתות של כף הרגל. את הגמישות בתנועה ואת היכולת לבלום זעזועים מקבלת כף הרגל באמצעות קשתות אנטומיות:
- קשת אורכית
- וקשת רוחבית
קשת אורכית נמתחת מעצם העקב עד לראש עצם המסרק החמישית. הקשת האורכית נחלקת לשתי קשתות:
- קשת אורכית פנימית
- וקשת אורכית חיצונית
הקשת הרוחבית נחלקת לשלוש קשתות:
- קשת רוחבית קדמית הנוצרת בין ראשי עצם המסרק לפנים
- את הקשת הרוחבית אמצעית במרכז כף הרגל
- הקשת הרוחבית האחורית באזור עצמות שורש כף הרגל
בהליכה, ריצה או קפיצה מתפקדות הקשתות כמו קפיץ. הן סופגות את העומסים בעת שמשקל הגוף מצוי עליו וחוזרות למצבן הראשוני תוך שחרור אנרגיה בעת שמשקל הגוף מוסר ממנו. ליקוי או היעדר של אחת או יותר מהקשתות הללו עלול להוביל להתפתחות נזקים וכאבים בכפות הרגליים. בתחתית כף הרגל אנו מוצאים שרירים ורצועת הקשת הלא היא הפלנטר פאשיה וכן שכבת שומן מבודדת ומגינה.
רקמה פלנטרית – חיתולית הכפית
עוד רקמה שחשוב להתייחס אליה כאשר אנו מתארים את מבנה כף הרגל היא חיתולית הכפית (Plantar Fascia). רקמה פלנטרית זאת הנמתחת בתחתית כף הרגל מהווה גורם מרכזי בתפקוד של כף הרגל. מדובר ברקמת חיבור אלסטית התומכת בקשת כף הרגל מונעת את קריסתו בעת הנחת המשקל ומשחררת אנרגיה בעת ניתוק כף הרגל לצורך ביצוע הצעד הבא. בכך מצטרפת חיתולית הכפית לריבוי המפרקים ולקשתות כף הרגל על מנת לאפשר את יכולת התנועה, את גמישות התנועה ואת בלימת הזעזועים של כף הרגל.
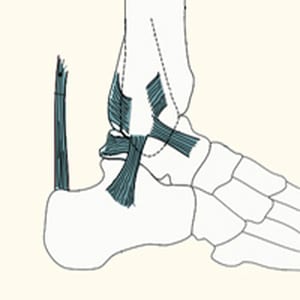
רצועות כף הרגל
מספר רב של רצועות (ligaments) ממוקמות בכף הרגל. לרצועות תפקיד חשוב בהקניית יציבות לכף הרגל ובהגנה מפני תנועתיות יתר. בין הרצועות שחשוב למנות נכלול את הרצועות במפרק הקרסול:
- רצועת הדלתה (Deltoid ligament) בחלק הפנימי של הקרסול
- רצועה חיצונית ( Lateral collateral ligaments) הכוללת ושלוש רצועות
- הרצועה הפלנטרית העוברת מתחת לעצם הערקום ונמתחת בין עצם העקב לעצם הסירה (Plantar calcaneonavicular ligament). לרצועה זו תפקיד חשוב בשמירה על המבנה האנטומי של הקשת הפנימית ועל הקפיציות של התנועה ועל כן מכונה גם רצועה קפיצית ( Spring ligament).
שרירי כף הרגל
שרירים רבים הממוקמים בתוך כף הרגל ומחוצה לה מעניקים לכף הרגל את צורתה בכך שהם אוחזים בעצמות הרבות במקומן. שרירי כף הרגל המצויים מחוץ לכף הרגל מקורם מהחלק הקדמי או אחורי של השוק בעוד שהשרירים הפנימיים בכף הרגל מקורם מגב כף הרגל או מהחלק התחתון של כף הרגל. לשרירים אלו יכולת כיווץ והרפיה ובכך מאפשרים תנועה ותרומה למאמץ הכללי של כפות הרגליים להפחית ולבלום את הזעזועים הנוצרים בעת ביצוע מאמצים גופניים.
שכבת שומן
מבנה כף הרגל כולל שכבת שומן המצויה בתחתית כף הרגל שתפקידה לבודד את כף הרגל מטמפרטורות קיצוניות ולהגן פיזית על הרקמות השונות כולל גידים, עצבים, שרירים, רצועות ועצמות. הגנה פיזית זו על הרקמות מושגת באמצעות תרומתה של שכבת השומן בהפחתת הזעזועים המוטחים בה במהלך ביצוע מאמצים גופניים נושאי משקל ובאיזונם. עומסי יתר על שכבת השומן הנובעים מגיל, משקל, פעילות גופנית או חבלה עלולים לגרום לו נזק וכאב.
עיצבוב כף הרגל
העיצבוב למפרקים ולשרירים בכף הרגל מאפשר את תפקודם התקין. עיצבוב של כף הרגל מגיע מהתפצלויות של העצב הסכיאטי שמקורו בעמוד השדרה המותני. על כן פגיעה בעצבי הגב התחתון עלולה לגרום לפגיעה תחושתית (נימול בכפות רגליים) ומוטורית בכף הרגל.
ביומכניקה של כפות הרגליים
ההשפעה של כפות הרגליים על בריאות מערכת שריר ושלד היא עצומה. ללא ליקויים מבניים וביומכניים בכפות הרגלים עולים הסיכויים שהעומסים העוברים דרך הגפיים יהיו בגדר סבירים. ריבוי העצמות וריבוי המפרקים הנוצרים ביניהם יוצרים מבנה ייחודי בעל יכול התאמה והסתגלות למשטחים שעליהם אנו פועלים. גם קשתות כף הרגל מעלות תרומה רבה לגמישות ולקפיציות של כפות הרגליים. כף הרגל הוא המפרק הראשון בתחתית השרשרת הקינטית שמתמודד עם עומס חיצוני.
התנהגות נכונה של כף הרגל תפחית ותאזן את מגוון הכוחות הפועלים על הגפה התחתונה ועל הגוף. במהלך ההליכה או ריצה יוצר הגוף כוחות שמטרתן לקדם את הגוף לפנים. כף הרגל בולמת ברכות את עומס הגוף תוך כדי התאמה לסוג השטח שעליו אנו פועלים ומיד הופכת למנוף קשיח שדוחף את הגוף לפנים. בעת ההליכה מתאימות הקשתות את עצמן לעומס שהן נושאות ובהתאם למעגל ההליכה סופגות את הזעזועים הנוצרים בעת שמשקל הגוף מצוי עליהן ומשחררות אנרגיה בעת שמשקל הגוף מוסר. כמובן שליקוי בקשתות (כף רגל שטוחה או קשת קשיחה) עלול לגרום לעומסי יתר, לנזקים וכאב. חיתולית הכפית (Plantar Fascia) היא רקמת חיבור אלסטית התומכת בקשת כף הרגל ותורמת גם היא ליכולת התנועה ובלימת הזעזועים של כף הרגל.
מעגל ההליכה
מעגל ההליכה של האדם הנו תהליך מורכב המשלב מספר רב של תנועות. מטרת כלל התנועות הללו לנוע לכיוון מוגדר עם מינימום אנרגיה. ההתבוננות באופן הליכתו של האדם עשויה להעניק לנו מידע רב. בעיקר אנו לומדים אודות אזורי הגוף החשופים לעומסי יתר ופוטנציאל לפציעות. אנו מחלקים את ההליכה לשני חלקים עיקריים:
- שלב העמידה (The stance phase). מהווה את נקודת הזמן שבו מונח משקל הגוף על כף הרגל. שלב זה מתחיל מהנחתת העקב (Heel strike) ומסתיים בניתוק האצבעות (Toe off) של אותה כף רגל.
- שלב התנועה (Swing phase). מתחיל מניתוק האצבעות ומסתיים בהנחתת העקב.
כל שלב של ההליכה מורכב מתנועתם של מספר רב של מפרקים ושרירים. איכות התנועה ודיוקה עשויים ללמד אותנו רבות על הכוחות הפועלים על הגוף:
- מהי עוצמת הנחיתה?
- כיצד אנו נוחתים?
- מה אופן ההנפה של הרגל?
- כיצד נשמרת היציבה של הגוף בכל שלב של ההליכה?
- איך האגן והירך נעים?
- מה מצב קשת כף הרגל והאצבעות?
- קיימת פרונציה (Pronation) של כף הרגל בשלב הנחיתה?
- האם קיימת סופינציה (Supination) של כף הרגל בשלב הדחיפה (Toe off)? ועוד
References:
Edward J.C. Dawe, James Davis, (vi) Anatomy and biomechanics of the foot and ankle, Orthopaedics and Trauma, Volume 25, Issue 4, 2011, Pages 279-286, ISSN 1877-1327,
Grassi, A., Mosca, M. (2022). Anatomy and Biomechanics of the Foot and Ankle. In: D’Hooghe, P., Hunt, K.J., McCormick, J.J. (eds) Ligamentous Injuries of the Foot and Ankle. Springer, Cham. https://doi.org/10.1007/978-3-031-08682-3_2
Ficke J, Byerly DW. Anatomy, Bony Pelvis and Lower Limb: Foot. [Updated 2023 Aug 7]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan-.
Hawke F, Burns J. Understanding the nature and mechanism of foot pain. J Foot Ankle Res. 2009;2:1.
Hendry GJ, Fenocchi L, Woodburn J, Steultjens M. Foot pain and foot health in an educated population of adults: results from the Glasgow Caledonian University Alumni Foot Health Survey. J Foot Ankle Res. 2018;11:48.
Hill CL, Gill TK, Menz HB, Taylor AW. Prevalence and correlates of foot pain in a population-based study: the North West Adelaide health study. J Foot Ankle Res. 2008;1:2.
Roddy E, Muller S, Thomas E. Onset and persistence of disabling foot pain in community-dwelling older adults over a 3-year period: a prospective cohort study. J Gerontol A Biol Sci Med Sci. 2011;66:474–80.
Menz HB. Chronic foot pain in older people. Maturitas. 2016;91:110–4.
Badlissi F, Dunn JE, Link CL et al.. Foot musculoskeletal disorders, pain and foot-related functional limitation in older persons. J Am Geriatr Soc. 2005;53:1029–33.






