שין ספלינט מה גורם לזה? כאבי שוקיים מהווים פציעת ספורט שכיחה ביותר. למעשה רק פציעות ברכיים הנגרמות בגלל עיסוק בספורט שכיחות יותר. האבחון שניתן לאנשים עם כאבים בשוק הוא כוללני מידי ולכן עלול למנוע טיפול מתאים ונכון. המונח שין ספלינט מתייחס לכאב המופיע בחלק הקדמי או קדמי פנימי של עצם השוק. הכאב הוא תוצאה של נזק מקומי לשרירים או למעטפת העצם שנגרם בעקבות עומסים חוזרניים. אלה מתרחשים לרוב במהלך ריצה, קפיצה ועוד.
אלא שכאבים בשוק עלולים להתפתח גם בגלל הפרעות אחרות כגון שבר מאמץ או "תסמונת המדור". עיכוב בזיהוי שלהן עלול להיות כרוך בנזקים בריאותיים קשים. טיפול יעיל בהתפתחות שין ספלינט מחייבת אבחון מדוקדק של מקור הבעיה. גורמים ותסמינים אופייניים עשויים להועיל באבחון הבעיה. במצב של שין ספלינט – מה גורם לזה צריכה להיות השאלה שאתם מפנים לכירופרקט שלכם. הכירופרקט ייעזר בסימפטומים ובממצאים הגופניים כדי לבצע אבחנה מבדלת.
שין ספלינט מה גורם לזה – רקע
המונח שין ספלינט (Shin Splints) מתייחס לכאבים המופיעים לאורך החזית הפנימית של עצם השוק (Tibia). בשפה מקצועית מכונה ההפרעה הזאת "תסמונת עומס פנימי של עצם השוק" (medial tibial stress syndrome). התופעה שכיחה במיוחד בקרב ספורטאים שפעילותם יוצרת עומסי יתר חוזרניים על עצמות השוק, שרירים וגידים. הסימפטומים האופייניים לשין ספלינט כוללים:
- כאבים בחלק הפנימי של עצם השוק באזור האחיזה של השרירים לעצם
- קשיים תפקודיים עם הגפה התחתונה ועוד
לרוב, אבחון מוקדם של מקור הכאב מאפשר לטפל בו באמצעות מנוחה מפעילות נושאת משקל בלבד. לא תמיד מקור הכאב ברור וחד משמעי. הפרעות בריאותיות אחרות עלולות לגרום לסימפטומים דומים לאלו של שין ספלינט. הליך מסודר של אבחנה מבדלת יאפשר שלילת ההפרעות הללו והישארות עם אבחון של שין ספלינט. אם אכן מתברר שאתם סובלים משין ספלינט כל שנדרש מכם בשלב הראשוני של הופעת הסימפטומים:
- היא הימנעות מפעילות המחמירה את הכאב. עצירת הפעילות למשך מספר ימים עשויה להספיק לריפוי שין ספלינט
הזנחה והתעלמות מהכאב בשוק עלולים לגרום להתפתחות:
- נזק כבד יותר
- כאבים כרוניים
- קושי גדול בריפוי
אבחון הוא על כן שלב קריטי לפרוגנוזה. לפני שאנו מתארים מה זה שין ספלינט ומה גורם לזה נתאר בקצרה את האנטומיה של השוק.
אנטומיה של השוק
עצם השוק יחד עם עצם השוקית מחברת את הברך עם מפרק הקרסול. גודלה של העצם מרמז גם על העומסים האדירים שהיא נתונה בהם.
עצמות
שתי עצמות מרכיבות את השוק:
- עצם השוק (Tibia) – העצם המרכזית שנושאת בעיקר העומס המשקל
- ועצם השוקית (Fibula) הצמודה אליה מהצד החיצוני
רצועה רוחבית (Interosseous membrane) מחברת בין שתי העצמות הללו. תפקידה של הרצועה הוא חיזוק וייצוב השוק. הרצועה מאפשרת דרך פתחים ייעודיים מעבר של עצבים וכלי דם.
שרירים
שרירים פושטים
מגוון שרירים ממוקמים על עצמות השוק ומאפשרות את תנועות הברך והקרסול. בחלק הקדמי של השוק ממוקמים:
- השרירים שאחראים על פשיטת כף הרגל ופשיטת האצבעות
בין השרירים הללו נמנה את:
- שריר השוקיתי הקדמי (Anterior tibialis)
- השריר פושט הבוהן הארוך (Musculus extensor hallucis longus)
- שריר פושט האצבעות הארוך (Extensor digitorum longus)
- ואת השריר השוקיתי השלישי (Musculus fibularis tertius)
השרירים הפושטים מקבלים את אספקת הדם מהעורק השוקיתי הקדמי ואת העיצבוב מהעצב השוקיתי העמוק.
שרירים כופפים
בחלק האחורי ממוקמים:
- שרירים מכופפי כף הרגל ואצבעות כף הרגל מטה במהלך הליכה, ריצה, ניתור ועוד. שרירים אלה שגם מכופפים את הברך מתכנסים בחלקם התחתון לגיד אכילס (Achilles).
החלק השטחי במדור האחורי כולל את:
- שריר הסובך השלוש ראשי ( Musculus triceps surae). הכולל את שריר התאומים ( Gastrocnemius) ואת שריר הסוליה (Soleus).
החלק העמוק במדור האחורי כולל את:
- שריר בית הברך (Popliteus)
- את השריר כופף הבוהן הארוך (Musculus flexor hallucis longus)
- ואת השריר השוקיתי האחורי (Tibialis posterior)
בצד החיצוני של השוק ממוקמים שרירים שמבצעים ההטיה של כף הרגל החוצה (Eversion):
- השריר השוקיתי הארוך (Peroneus longus)
- והשריר השוקיתי הקצר (Peroneus brevis)
אספקת דם ועיצבוב
השרירים הפושטים במדור הקדמי של השוק מקבלים אספקת הדם מענפים מהעורק השוקיתי הקדמי (Anterior tibial artery). העיצבוב ניתן לשרירים הללו על ידי העצב השוקיתי העמוק (deep peroneal nerve).
השרירים המכופפים מקבלים את אספקת הדם מהעורק השוקיתי האחורי (Posterior tibial artery) ואת העיצבוב על ידי עצב השוקה (Tibial nerve).
מה זה שין ספלינט?
כאמור מדובר במונח כוללני המתייחס לכאבים בשוק בין הברך לבין הקרסול. אין הסכמה גורפת לגבי מה נכון להכניס תחת מושג הזה. חלק גורס ששין ספלינט מתייחס "לתסמונת מתח פנימי של עצם השוק" (Medial tibial stress syndrome). חוקרים אחרים מכניסים תחת המונח הזה מגוון רחב יותר של תסמונות כאב בשוק. לא משנה מה אנו כוללים במונח. מה שחשוב זה שחוסר טיפול או חוסר התייחסות לבעיה בשלביה הראשונים עלול לגרום להחמרת הנזקים. סכנות אפשריות בגין התעלמות או טיפול לקוי כוללים:
- התפתחות כאבים כרוניים עם קושי רב יותר לטפל בהם
- התפתחות שבר מאמץ (Tibial stress fracture) ועוד
אבחון וטיפול בתופעה מחייבים עריכת אבחנה המבדלת שבמהלכה נוודא מה בדיוק גורם לתופעה. עלי מקובלת עלי התפיסה שכוללת בתוך הגדרת שין ספלינט את הפתולוגיות הבאות:
תסמונת מתח פנימי של עצם השוק
הגורם השכיח ביותר לכאבים בחלק הפנימי בשוק היא "תסמונת מתח פנימי של עצם השוק". הפציעה הזאת מהווה 60% מכלל הפציעות הנגרמות מעומס מיתר (Overuse phenomenon) ברגליים. הכאבים בתסמונת הזאת יכולים להתפתח ברגל אחת או בשתי הרגליים. מקור הכאבים הוא:
- נזק למסב העצם – הקרום החיצוני העוטף את העצם (Periostitis)
- או נזק בנקודת החיבור שבין השרירים לעצם השוק
- נזק לגיד השריר השוקיתי האחורי (Tibialis Posterior) או נזק לשריר עצמו
הנזקים נגרמים בגלל המשיכות החוזרניות של עצם השוק והרקמות סביבו באמצעות השריר השוקתי האחורי. משיכות אלה מתרחשות במהלך פעילות גופנית נושאת משקל כמו ריצה, קפיצה ועוד.
דלקת בגיד שריר שוקה קדמי
גירוי דלקתי בגיד של שריר השוקיתי הקדמי (Anterior tibialis tendonitis) עלול גם הוא לגרום לכאבים בשוק. במקרה כזה הכאב יופיע בחלק החיצוני של עצם השוק לאורך מיקומו האנטומי של שריר השוקיתי הקדמי בשוק. מאמצי יתר של השריר הזה עלולים לגרום לנזקים לגיד ולשריר, לדלקות וכאבים. הכאב יופיע במהלך ריצה.
שין ספלינט מה גורם לזה – פירוט גורמים
הגורם העיקרי להתפתחות שין ספלינט הם עומסי יתר חוזרניים על השרירים ועל מיסב העצם (periosteum) של השוק. מיסב עצם השוק שהיא השכבה העליונה של העצם מהווה נקודת אחיזה לשרירים ולגידים הפועלים על עצם השוק. הבעיה המרכזית היא פחות העומסים ויותר כמות העומסים שהחלטתם להטיח בשוקיים שלכם בפרק זמן קצר מידי. כך למשל מעבר חד לריצות תכופות יותר, לריצות ארוכות יותר, ליותר ריצות כל שבוע, לשינוי פתאומי במשטחי הריצה ועוד מעלים את הסבירות להתפתחות שין ספלינט.
דוגמאות לאנשים הנמצאים בקבוצות סיכון להתפתחות שין ספלינט עקב גרימת עומסים רבים מידי על השוקיים שלהם בפרקי זמן קצרים מידי כוללים טירונים שמגיעים לאימונים צבאיים מתישים ללא הקפדה על סרגל מאמצים חשופים להתפתחות כאבים בשוק וכך גם רקדנים או ספורטאים שהחליטו לעלות מהר מידי בסולם המאמצים ובכלל זה בכמות ובעצימות האימונים.
גורמי סיכון
מספר רב של גורמי סיכון עלול להוביל להתפתחות הבעיה בשוק:
עומס יתר
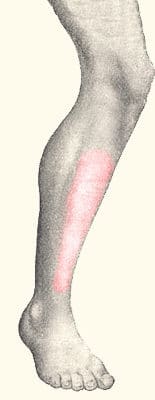
התפתחות תסמונת הכאב הזאת בשוק וכן בעיות שוקיים נוספות כולל תסמונת המדור ושברי מאמץ מתרחשים בקרב אנשים הנחשפים לעומסים גבוהים בשוקיים: טירונים, רצים, שחקני כדור ורקדנים ועוד. אנשים אלו יוצרים עומס יתר על השוקיים בין עם בגלל פעילות מתמשכת ללא זמני התאוששות או בגין פעילות לא נכונה (ריצה על משטחים קשים). עומסי יתר אלו מובילים להתפתחות נזקים בעצם השוק עצמה או לקרעים זעירים ברקמות החיבור המחברות בין השרירים לעצם (שריר הסוליה, השריר השוקיתי האחורי, שריר מכופף אצבעות ארוך ושריר מכופף בוהן ארוך). המיקום המדויק הוא בחלק הפנימי של השוק מספר סנטימטרים מעל המפרק של הקרסול.
נתונים סטטיסטיים מעידים על ריבוי של שברי מאמץ בקרב טירונים. הסיבה לכך אינה יותר חשיפת החייל לעומסים גופניים גבוהים יותר מאלו שאליהם נחשפו החיילים עד לפני 15 שנים ויותר. הסיבה העיקרית לתופעה זו היא לדעתי הגעתו של החייל לצבא לא מוכן מבחינת יכולת העמידה של העצמות בעומסים. חלק גדול מהמתגייסים בעת הזאת, ישבו, במקרה הטוב, עד גיל 17 ושיחקו עם פלייסטיישן, מחשבים ועם שאר הצעצועים האלקטרוניים במקום לרוץ, לקפוץ ולחזק את העצמות בגיל הנכון.
אימון גופני לקוי
אי הקפדה על עקרונות האימון הגופני ובכללם העלאה פתאומית בעומס הגופני, אי הקפדה על זמני מנוחה והתאוששות עלול להוביל להתפתחות הדרגתית של הבעיה בשוק. גם קפיצות מהירות בעצימות האימון או באופן ביצוע האימון עלולים להוביל להתפתחות הבעיה. כך למשל מעבר מריצה על כביש לריצה על חול עלול להיות הגורם. טכניקת ריצה לקויה עלולה לגרום לעומס יתר שאינו הכרחי. תיקון סגנון ריצה עשוי להפחית עומסים ולהפחית סיכון לפציעה חוזרת של השוק.
ציוד לקוי
ריצה על משטחים קשים או משטחי ריצה בעלי מהמורות ללא הכנה מתאימה ו/או נעילת נעליים שאינן מתאימות, עלולים לגרום לעומס יתר על הרגל ולחשוף אותה בין היתר לסיכון מוגבר להתפתחות כאב בשוק.
בעיות מבניות
מגוון בעיות מבניות ובעיות ביו מכניות עלולות לגרום לכאבים בשוקי הרגליים. הבעיות הביו מכניות השכיחות ביותר כוללות:
- פרונצית יתר (קשת כף רגל שטוחה וקריסת יתר מטה של כף הרגל) או סופינצית יתר (קשת כף רגל גבוהה ויש פחות מידי תנועה מטה של כף הרגל) של כף הרגל. בעיות מבניות אלו של כפות הרגליים גורמות למאמץ אדיר על השרירים הפועלים על כף הרגל ולעומס יתר על נקודות האחיזה לאורך עצם השוק.
- בעיות מבניות של הברכיים (ברכי X, או ברכי O) עלולים לשנות את אופן העברת הכוחות והעומסים על עצם השוק ולהגדיל את הסיכון להתפתחות הבעיה.
- חוסר שוויון באורך הרגליים יוצר עומסי יתר על רגל אחת וחושף אותה למגוון פציעות כולל הבעיה בשוק.
פציעות קודמות וגנטיקה
גם גנטיקה מהווה מרכיב אטיולוגי לפציעת השוק. ישנם אנשים בעלי נטייה חוזרת לפתח שברי מאמץ ושאר הבעיות בשוק. הסיכוי של אנשים שחוו פציעה קודמת ברגליים לסבול שוב מאותה פציעה גבוהים משמעותית. יתכן שהדבר נובע מכך שהרקמה שנפצעה לא החלימה או שוקמה באופן מלא או לחלופין שגורמים מבניים וגנטיים מגבירים את העומס על עצם השוק ומעלים את הסיכון לפציעות חוזרות.
חוסר איזון שרירי
מחקרים רבים תומכים בתפיסה שמעניקה משקל רב לאיזון השרירים הפועלים בגפה. שרירים מאוזנים מבחינת כוח וגמישות תורמים למניעת פציעות בשוק ובחלקי גוף אחרים. חוסר איזון שרירי עלול להגביר את העומס על עצם השוק ויחד אתו גם את הסיכון להיפצע. דוגמא לחוסר איזון שריר כוללת:
- חולשה ו/או גמישות של שרירים אגוניסטים
- לעומת שרירים אנטגוניסטים קצרים ו/או חזקים מידי
במחקר שנערך בשנת 2009 ופורסם בירחון ל"ספורט בריא" נמצא קשר בין החולשה בשרירים התומכים במפרק הירך לבין הסיכון לפציעות ריצה ברגליים ובכלל זה כאבים בשוקיים. עוד ידוע: חולשה של השרירים מרחיקי הירך ובעיקר שלשריר העכוז האמצעי גורמת לקירוב לא מבוקר של הירך פנימה. קירוב לא מבוקר של מפרק הירך עלולה לגרום להפרעות לאורך הגפה התחתונה כגון:
- תסמונת הצביטה שת-ירך
- תסמונת פטלופמורל
- שין ספלינט ועוד
סימנים ותסמינים
חומרת הסימנים והתסמינים במצב של שין ספלינט תלויים ברקמה שניזוקה ובחומרת הנזק. התסמינים העיקריים יהיו:
- כאבים בקדמת השוק שיופיעו בעקבות תקופת אימונים קשה
- הכאבים עלולים להיות חדים וקשים או קהים ופועמים, יכולים להופיע במהלך האימון ולאחריו
- ברוב המקרים הכאבים יחלו באופן הדרגתי והמשך העומסים על השוקיים יעצימו אותם.
בשלב הראשון של הפציעה הכאבים יופיעו באופן קל, בתחילת הריצה וידעכו בעוצמתם ואף ייעלמו בהמשך הריצה. התעלמות מהכאבים הראשוניים הללו והמשך הריצה יוביל בהדרגה לנזקים חמורים יותר, כאבים חריפים ומתמשכים ואפילו לצליעה. תיתכן נפיחות מקומית. בהעברת האצבעות לאורך עצם השוק יתכן שתחושו חוסר סדירות של העצם. כפיפה של אצבעות כף הרגל והאצבעות מחמירים את הכאבים.
אין לשכוח לבצע אבחנה מבדלת כדי לשלול שבר מאמץ בשוק או תסמונת המדור. הסימנים והתסמינים של שבר מאמץ בשוק (Tibial stress fracture) שונים מעט. עד 15% מהרצים עלולים לסבול מהתופעה. התופעה שכיחה יותר בקרב נשים. הכאב בשבר מאמץ יהיה לרוב ממוקד יותר על עצם השוק. לחץ על נקודה זאת יחמיר את הכאב. ברוב המקרים יפוג הכאב במצב של מנוחה. צילום רנטגן יהיה יעיל רק לאחר מספר שבועות. מיפוי עצמות ו/או MRI עשויים להועיל יותר. הסימנים והתסמינים של תסמונת המדור (Compartment syndrome) נגרמים בגלל לחץ פנימי בתוך המדור בשוק. הלחץ הפנימי הזה עלול לגרום לפגיעה בזרימת דם, צמצום הגעת החמצן לשרירים וגרימת מוות לרקמות השונות.
References:
Bhusari N., Deshmukh M. Shin Splint: A Review. Cureus 2023; 15(1): e33905.
Bates P. Shin splints–a literature review. Br J Sports Med 1985; 19(3): 132-137.
Kossi Reddy Priyanka, Arunmozhi Ranganathan, Meghna Wadhwa, " Effect of Arch Support on Shin Splints In Recreational Runners: Cross Sectional Study", International Journal of Scientific Research in Science and Technology(IJSRST), Print ISSN: 2395-6011, Online ISSN: 2395-602X, Volume 10, Issue 1, pp.190-194, January-February-2023.
DeJong Lempke L., et al. Shin splints impact more muscles than previously thought https://www.news-medical.net/news/20230327/Shin-splints-impact-more-muscles-than-previously-thought-study-finds.aspx
Causes, Symptoms, and Treatment of Shin Splints – Pro Essays https://proessays.net/essays/causes-symptoms-and-treatment-of-shin-splints
Shin Splints Research Paper – 799 Words | Cram https://www.cram.com/essay/Shin-Splints-Research-Paper/3B54335BA3381E4E
Shin Splints Research Paper – 583 Words | Bartleby https://www.bartleby.com/essay/Shin-Splints-Research-Paper-FCC396LUPT