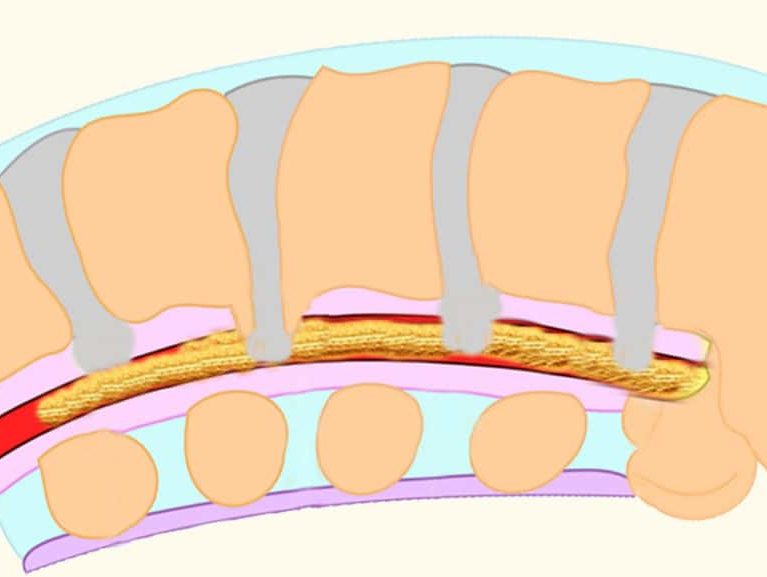
היצרות תעלת השדרה המותנית היא הפרעה שכיחה בעיקר בגיל המבוגר. הפרעה זאת מחייבת אבחון וטיפול מהירים כדי למנוע נזקים וסימפטומים כרוניים וכמובן צורך עתידי בניתוח. היצרות תעלת השדרה המותנית ולחץ על חוט השדרה פוגע בעצבי חוט השדרה, גורם לדלקות, כאבים וסימפטומים נוספים.
הגורם להיצרות הזאת הוא לרוב שינויים ניווניים בעמוד השדרה. עם זאת, גם נזקי חבלה בעמוד השדרה עלולים להוביל לכך. ההיצרות בתעלת השדרה (Spinal Stenosis) עלולה להתרחש בכל נקודה לאורך עמוד השדרה. עם זאת, ברוב המקרים ההיצרות הזאת מתפתחת בעמוד השדרה הצווארי או בעמוד השדרה המותני. היצרות תעלת השדרה מתפתחת לרוב באופן הדרגתי. היא מתחילה עם לחץ מינימלי על השק התקלי העוטף את חוט השדרה ומתפתחת על ציר הזמן עד ללחץ קשה.
היצרות תעלת השדרה המותנית – רקע
תעלת חוט השדרה היא מקום משכנו של חוט השדרה ושורשי העצבים הבוקעים ממנו ועושים דרכם מטה מהמוח ועד לבסיס עמוד השדרה. חוט השדרה הוא למעשה צמה של עצבים שצריכים מרווח מחייה לצורך תפקוד תקין. היצרות עמוד השדרה המותני (LSS) היא מצב ניווני המשפיע על תעלת עמוד השדרה ועל חוט השדרה ושורשי העצבים בגב התחתון. היא נגרמת לרוב על ידי שינויים הקשורים לגיל:
- בדיסקים הבין חולייתיים, מפרקי הפאצט והרצועה הצהובה.
שינויים אלה גורמים להיצרות תעלת עמוד השדרה ו / או להיצרות הפורמינה העצבית. LSS יכול לגרום לתסמינים כגון:
- כאב, חוסר תחושה, עייפות או חולשה בישבן ו / או ברגליים המחמירים עם הליכה או עמידה ומשתפרים עם ישיבה או כיפוף קדימה (צליעה נוירוגנית). LSS היא אחת מהפרעות עמוד השדרה הנפוצות ביותר בקרב קשישים, והיא עלולה לפגוע באיכות חייהם ובתפקודם הגופני.
גנטיקה מהווה גורם סיכון להפרעה זאת. כל שינוי ניווני קל אצל אנשים שנולדים עם תעלת שדרה צרה, עלול לגרום להיצרות תעלת השדרה. מאידך, גם פריצת דיסק קשה לא תצר את התעלה אצל אנשים ברי מזל שנולדו עם תעלה שדרה רחבה. השכיחות של LSS משתנה בהתאם לקריטריוני האבחון, האוכלוסייה הנחקרת וסביבת הטיפול. בהתבסס על אבחנה קלינית, השכיחות הממוצעת של LSS מוערכת:
- כ-11% מהאוכלוסייה הכללית
הטיפול ב- LSS תלוי בחומרת הסימפטומים, במידת המגבלה התפקודית של המטופל. אפשרויות הטיפול כוללות ניהול שמרני, כגון כירופרקטיקה, תרופות, פעילות גופנית ועוד. במקרים קשים יש לשקול זריקות אפידורליות והתערבות כירורגית להפחתת לחץ או איחוי. בטווח הקצר ובהשוואה לטיפול שמרני הטיפול כירורגי יעיל יותר. עם זאת, בטווח הארוך היתרונות אינם ודאיים ועשויים להתקזז על ידי סיבוכים וניתוחים חוזרים.
גורמים להיצרות התעלה
עצבי חוט השדרה רגישים ביותר ללחץ פיזי ועלולים להגיב ללחץ שכזה עם כאב דלקתי, נימול בגפיים, הירדמות וחולשה של הגפיים. מגוון גורמים עלול להוביל להתפתחות היצרות תעלת השדרה בעמוד השדרה. להלן פירוט גורמים:
טראומה
הגורמים האפשריים לכך שהתעלה הופכת להיות צרה מידי ונוצר לחץ על חוט השדרה הם מרובים ובכללם חבלות כגון פציעות ספורט או תאונות. חבלה טראומטית עלולה לגרום לפריקה או שבר בעמוד השדרה ובשל כך להצר את תעלת חוט השדרה.
בלאי מצטבר
אך הגורם השכיח ביותר הוא הבלאי המצטבר והשינויים הניווניים אשר גורמים להתמלאות התעלה בזיזים גרמיים ורקמות אחרות ולשינוי המבנה הפנימי שלה. ברוב המקרים הגורם לכך שהתעלה הופכת בהדרגה להיות צרה מכדי להכיל את חוט השדרה הוא הגיל ונזק המצטבר בעמוד השדרה עם השנים. לכם שכיחה התופעה בעיקר בקרב אנשים מעל גיל 60. ההיצרות בעמוד השדרה מתרחשת לרוב בעמוד בשדרה המותני ובעמוד השדרה הצווארי. שני אזורים אלו נושאים בעומס יחסי גבוה עם חופש תנועה גדול ועל כן חשופים לעומס יתר ובלאי.
הדיסק הבין חולייתי
אחד ממוקדי הבלאי בעמוד השדרה הוא הדיסק הבין חולייתי. בעקבות העומס (טראומתי או מצטבר) הדיסק מתחיל לקרוס ועלול לבלוט או לפרוץ לתוך תעלת חוט השדרה. לרוב יבלוט הדיסק לאחד הצדדים עם אפשרות שייצור לחץ על אחד משורשי העצבים היוצאים מחוט השדרה אך כאשר הבלט הוא מספיק גדול ומרכזי הוא יכול להצר את התעלה וליצור לחץ על חוט השדרה עצמו.
מחלות מפרקים ותזוזת חוליות
גורם נוסף שעלול לפגוע בעמוד השדרה ולהוביל להתפתחות היצרות תעלת חוט השדרה הוא מחלות מפרקים של עמוד בשדרה. בין המחלות הללו נציין דלקות פרקים כולל דלקת פרקים ניוונית. במחלה זאת, במהלך השנים חלים על החוליות והמפרקים של עמוד השדרה (ושל יתר חלקי הגוף) תהליכי בלאי אשר גורמים להיווצרות של זיזים גרמיים (אוסטאופיטים). זיזים אלו בולטים לתוך תעלת חוט השדרה ומצרים אותה היצרות זאת גורמת ללחץ על חוט השדרה. מחלות נוספות כוללות את מחלת פאג'ט, מחלת קושינג, אקרומגלי ועוד.
שברים ותזוזת חוליות
פתולוגיה נוספת שעלולה לגרום להיצרות התעלה נקראת ספונדילוליסטזיס (Spondylolisthesis). תופעה זו כרוכה בתזוזה של חוליה לפנים לתוך תעלת חוט השדרה ובכך לגרום להגבלת המקום בתעלה וללחץ על חוט השדרה.
שינויים מולדים, גידולים סרטניים
גורמים נוספים להיצרות תעלת חוט השדרה כוללים שינויים מולדים במבנה עמוד השדרה (בעיקר בעמוד השדרה הצווארי), גידולים ממאירים או שפירים בתעלת חוט השדרה אשר יש ביכולתם להצר את מרחב המחיה של חוט השדרה.
היצרות תעלת השדרה המותנית – סימנים ותסמינים
התסמינים והסימנים הקליניים בגין מוגבלות המיקום בתעלת חוט השדרה משתנים מאדם לאדם. היצרות של תעלת חוט השדרה המותנית תגרום לשיבוש בתפקוד של העצבים המעצבבים את הפלג גוף התחתון והגפיים התחתונות. הסימפטומים יכולים להיות קלים או קשים, כרוניים או חריפים ויכולים לכלול:
- כאבים בגב התחתון
- כאבים הקורנים לאחת או לשתי הגפיים
- תחושת שריפה, נימול ו/או הרדמות של אחת או שתי הגפיים
- חולשה של שרירים בגב, ידיים או רגליים (תלוי במיקום המדויק של הלחץ)
- פגיעה בהחזרים הגידיים
- כאבים מחמירים בעמידה והליכה ומוקלים בישיבה או התכופפות. הסיבה לכך היא התרחבות תעלת השדרה שמושגת במצב של כפיפת גו.
- התכווצות שרירים בגפיים התחתונות
- במצבים קשים החולה עלול לאבד את השליטה על הסוגרים ועוד
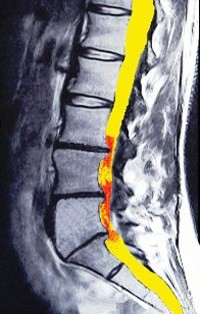
היצרות תעלת השדרה המותנית – אבחון
אבחון מדויק והערכה ראויה למידת הנזק הבלתי הפיך היא הכרחית לשם להבנת האפשרויות העומדות בפנינו לצורך הטיפול. העובדה שהסימנים והתסמינים הקליניים מעידים על היצרות של תעלת חוט השדרה אינה אומרת שהפתרון היחידי שלכם הוא כירורגיה מסובכת. למעשה ברוב המקרים ניתן יהיה לשפר את מצבכם ללא תרופות, ללא זריקות באמצעות כירופרקטיקה וטיפולים שמרניים לא חודרניים אחרים.
האבחון של הבעיה יחל מלקיחת ההיסטוריה הרפואית. בהיסטוריה הרפואית ננסה להבין:
- מהו מיקום הכאב
- מתי וכיצד החל
- מהו סוג הכאב
- מה מקל ומה מחמיר אותו ועוד
לאחר מכן נמשיך בבדיקה פיזית. במהלך הבדיקה הפיזית ננסה:
- לשחזר את הכאב שלכם
- להצביע על הרקמה שנפגעה
- לעריך את חומרת הפגיעה
הבדיקות הגופניות תכלולנה:
- תצפית על האופן שבו אתם עומדים והולכים
- מישוש של חלקי הגוף הרלוונטיים
- בדיקה של טווחי התנועה במצבים שונים
- בדיקות אורתופדיות, בדיקות נירולוגיות וכמובן בדיקות כירופרקטיות
בדיקות מתקדמות
נמליץ על בדיקות הדמיה ומעבדה רק אם:
- קיים ספק בנוגע לאבחון
- החולה אינו מגיב לטיפולים
- קיים חשד שיש להפריכו לגבי הפרעה בריאותית מסוימת
דגלים אדומים וצהובים
נוכחות של סימפטומים המעלים את הסבירות כי הגורם לכאב הגב אינו מכאני, מהווים דגל אדום המחייב הפנייה ובירור רפואי עמוק.
דגלים אדומים נחשבים הסימפטומים הבאים:
- אובדן שליטה על הסוגרים
- חום המתלווה לכאבי הגב
- שריפה בעת מתן שתן
- דם בשתן
- אובדן משקל בלתי מוסבר
- שימוש מתמשך בסטרואידים
נחפש גם סימנים לדגלים צהובים. נוכחות של סימנים אלו עלולים להצביע על אפשרות שתהליך הריפוי יהיה ממושך מהמקובל. דגלים צהובים נחשבים הסימפטומים הבאים:
- סימנים לדיכאונות
- מצב רוח נוגה
- הוכחות למתח נפשי מוגבר
לאחר בחינה של כלל הממצאים והבהרתם למטופל ניתן המלצה לגבי סוג הטיפול המתאים ביותר.
היצרות תעלת השדרה המותנית – טיפול עצמי
זכרו התנהגות נכונה כאשר עמוד השדרה מתחיל לכאוב היא קריטית לרפוי עצמי. הנחה שגויה טוענת שכאשר ישנם כאבים עליכם לנוח במיטה ולהימנע מפעילות לזמן ארוך. ובכן זה אינו נכון. מנוחה במיטה אינה מומלצת שכן די מהר היא גורמת לנזקים ומאיטה את ההחלמה. הכלל שצריך להנחות אתכם הוא הימנעות מכאב. כל פעילות שניתן לבצע ללא כאב רצוי להמשיך ולבצע אותה.
בשינה הקפידו על מזרן מתאים ומצאו תנוחת שינה שאינה מכאיבה לכם. תנוחות שינה מומלצות במצבים הללו:
- תנוחת שינה עוברית עם כרית תחובה בין הברכיים
- או תנוחת שינה על הגב עם כרית מתחת לברכיים
- התאימו לעצמכם גם את גובה הכרית לשינה נוחה יותר
השתמשו בתרופות להורדת כאב רק אם לא ניתן להימנע מכאב על ידי שינויי תנוחה. זכרו גם אם הכאב נעלם אתם עדין צריכים להיזהר לעוד פרק זמן של 4 – 8 שבועות וזאת כדי לאפשר לרקמה שנפגעה החלמה מלאה. כאשר אתם חוזרים לפעילות שגרתית של עבודה וספורט עשו זאת באופן הדרגתי. הקפידו על ישיבה נכונה והרבו בהפסקות. התחילו את הפעילות הגופנית שלכם עם הליכה אלא אם כן היא גורמת לכאב. לאחר מכן נסו לשחות לרכב על אופניים ולחזור לפעילות בחדר הכושר. פעילות גופנית שנעשית נכון מאיצה את תהליכי ההחלמה. במהלך ההתאוששות מהכאבים נסו להימנע מפעילויות המסכנות את הגב שלכם.
היצרות תעלת השדרה המותנית – טיפול כירופרקטי
כאבים שמוסיפים להחמיר או אינם מגיבים לטיפול עצמי מחייבים עזרה מקצועית. לרוב הכאבים הנובעים מהצרות תעלת השדרה רקע מכאני ועל כן יכולים להיות מטופלים באופן שמרני. כלומר ללא ניתוחים ובמידת האפשר גם ללא תרופות. כירופרקטיקה נותנת מענה מקיף לבעיות עמוד שדרה מכניות. הכירופרקט מאומן לאתר ולשפר ידנית כל שינוי בתפקוד הביו-מכני של עמוד השדרה שנגרם מחוסר תנועה ו/או מסטייה קלה של החוליות. לאחר שאבחן והגדיר את הבעיה כמכנית והבהיר את מהותה לחולה יחל השלב הטיפולי.
הטיפול בשלביו הראשונים יכלול שימוש במיטב האמצעים האנטי דלקתיים הכוללים:
- לייזר רך
- אולטרה סאונד
- מכשיר לגלי הלם
את הטיפול בחוליות נבצע על ידי הנעה של חוליה או חוליות לכיוון מוגדר ומדויק. הפעולה המלווה לעיתים בפיקוק משפרת את תפקוד החולייה ואת תנועתה ומפחיתה את הכאב שיצרה. הטיפול ככלל אינו אמור לכאוב. עם זאת יתכן לעיתים כאב קל לאחר הטיפולים הראשונים שימשכו לרוב מספר דקות או שעות. עם ירידת הכאב יחל השלב השיקומי. מטרת השיקום להכשיר את עמוד השדרה לעמוד במטלות הפיזיות הנדרשות ממנו.
האם לנתח?
רק לאחר שכשלה האופציה השמרנית ניתן לשקול ניתוח. היזהרו מאלו הממליצים על ניתוחים כבר בשלבים המוקדמים של הבעיה. יש לדחות את הניתוח לשלב הסופי כאשר כל האמצעים האחרים לפניו כשלו, אלא אם כן מדובר במצב חירום. הריני ממליץ על קבלת חוות דעת נוספות לפני הכרעה לגבי קיום של ניתוח. חשוב לשאול ולהבין באופן מלא את הסיכון הפוטנציאלי הטמון בטיפול שבחרתם לפני שתחליטו מה הטיפול הטוב ביותר עבורכם.
מניעת היצרות בתעלת עמוד השדרה המותני
מניעת הצרות תעלת השדרה היא למעשה מניעת הבלאי והשינויים הניווניים שאנו צוברים במשך השנים. כדי להפחית בלאי ושינויים ניווניים ולהפחית את הסיכון להתפתחות היצרות תעלת השדרה עליכם להקשיב לגופכם. הקשבה לגוף תאפשר לכם מחד לא להגזים בהטלת עומסים על עמוד השדרה ומאידך לא להתנוון. להלן עקרונות למניעת היצרות בתעלת השדרה המותנית:
שפרו את היציבה
מחקרים מראים את הקשר בין יציבה תקינה ובריאות עמוד השדרה בכלל ועמוד השדרה המותני בפרט. הקפידו על קיומן של קשתות עמוד השדרה. קשתות תקינות מפחיתות את העומסים השליליים שנוצרים על רקמות הגוף השונות. כאשר הקשתות מצויות במצב אופטימלי ניתן גם לשמור על מרכז הכובד ובשל כך נקבל גם:
- חוזק
- יציבות
- גמישות
תכונות אלה דרושות לתפקוד תקין של עמוד השדרה בפרט ולתפקוד הגוף בכלל.
ההתנהגות הארגונומית
ארגונומיה טובה היא מפתח לגב בריא. הקפידו על הכללים הארגונומיים הבאים:
- שמרו על ישיבה מיטבית כאשר הגב התחתון מיושר וצמוד לכיסא
- הימנעו מעבודה ממושכת עם גב מעוגל
- נסו להימנע מישיבה או נהיגה ממושכת
- ערכו הרבה הפסקות קצרות לצורך הליכה
- לימדו להתכופף נכון
- הקפידו להרים משאות באופן נכון
- צמצמו את זמני העמידה
- הימנעו מנעילת נעלי עקב
- בדקו את תקינות עמדת המחשב והשימוש בו
- הימנעו משינה על הבטן.
פעילות גופנית
פעילות גופנית מאוזנת היא מפתח רב חשיבות בבריאות של עמוד השדרה. הפעילות הגופנית המונעת חייבת להיות מורכבת מהרכיבים הבאים:
- פעילות אירובית
- אימוני כוח וחיזוק שרירי הליבה
- פעילות לשיפור הקואורדינציה
- אימונים לשיפור שיווי משקל
- פעילות לצורך שמירה או החזרת האיזון לשרירים הפועלים על הגב והאגן
זכרו! ההשפעה המיטיבה של הפעילות הגופנית מגיעה רק לאחר תקופה. התמדה על כן, נדרשת.
הפחיתו משקל
השמנה היא בעיה גדלה והולכת בעולם המודרני הגובה מחיר בריאותי קשה. כשליש מתושבי ארצות הברית סובלים מנזקים במפרקים בגלל שהם מוגדרים כבעלי משקל עודף.
הימנעו מנפילות ותאונות דרכים
חלק מהמקרים של בלאי צווארי או מותני נגרמים בגין נפילות ותאונות דרכים. הקפידו על פעילות גופנית ועל אימוני שיווי משקל. אלו ישפרו את מצבכם הגופני ועשויים למנוע נפילות או אם נפלתם, למנוע נזק חמור. נסו לעלות את המודעות לסיכון שבנפילה. נהגו בזהירות.
הימנעו מעישון
מחקרים רבים שבים ומוצאים קשר בין עישון לבלאי מוגבר של עמוד השדרה. הסיבה מדוע עישון גורם לבלאי כזה אינה ברורה אך בכול מקרה כדאי להפסיק לעשן. ישנן שתי השערות להשפעה זאת:
- עישון מצר את כלי הדם ופוגע באספקת הדם אל הרקמות השונות בגב. פגיעה באספקת הדם מובילה להתפתחות נזקים מואצת
- שיעולים המאפיינים את המעשנים הם עומדים בבסיס הנזק הנגרם למעשנים.
הפחיתו מתחים וטפלו בדיכאון שלכם
למתח נפשי ודיכאון יש השפעה על התפתחות הפרעות בריאותיות רבות ובכללן כאבי גב. לבעיות נפשיות יש גם את היכולת להאט את קצב ההחלמה מההפרעות הללו. נסו כל דרך אפשרית להשקיע גם במצבכם הנפשי.
References:
Levin K. Lumbar spinal stenosis: Treatment and prognosis. UpToDate. https://www.uptodate.com/contents/lumbar-spinal-stenosis-treatment-and-prognosis
Jensen RK, Jensen TS, Koes B, Hartvigsen J. Prevalence of lumbar spinal stenosis in general and clinical populations: a systematic review and meta-analysis. Eur Spine J. 2020;29(9):2143-2163. https://link.springer.com/article/10.1007/s00586-020-06339-1
Hooten WM, Cohen SP. Review of Lumbar Spinal Stenosis with Intermittent Neurogenic Claudication: Diagnosis and Management. Pain Med. 2019;20(Suppl 2):S32-S40. https://academic.oup.com/painmedicine/article/20/Supplement_2/S32/5661169
Deyo RA, Mirza SK, Martin BI, Kreuter W, Goodman DC, Jarvik JG. Trends, major medical complications, and charges associated with surgery for lumbar spinal stenosis in older adults. JAMA. 2010;303(13):1259-1265. https://jamanetwork.com/journals/jama/fullarticle/2791689
Chou R, Loeser JD, Owens DK, et al. Interventional therapies, surgery, and interdisciplinary rehabilitation for low back pain: an evidence-based clinical practice guideline from the American Pain Society. Spine (Phila Pa 1976). 2009;34(10):1066-1077.
Weinstein JN, Tosteson TD, Lurie JD, et al. Surgical versus nonsurgical therapy for lumbar spinal stenosis. N Engl J Med. 2008;358(8):794-810.
Ghogawala Z, Dziura J, Butler WE, et al. Laminectomy plus Fusion versus Laminectomy Alone for Lumbar Spondylolisthesis. N Engl J Med. 2016;374(15):1424-1434.