תסמונת מוצא בית החזה נגרמת בגלל לחץ שנוצר על עצבים וכלי דם בין החלק התחתון של הצוואר לבית השחי. תסמונת זאת כוללת מגוון סימנים ותסמינים באזורי הצוואר הכתף והזרוע. בין הסימנים והתסמינים הללו נמנה כאבי צוואר, השלכות כאב ותסמינים עצביים לאורך הגפה העליונה. חסרים נוירולוגיים אופייניים כוללים חולשה ונימול וכן שינויים בטמפרטורה ובגוון של העור. הגורמים ללחץ זה על כלי דם ועצבים כוללים ליקויים מבניים מולדים, ליקוי יציבה ועוד. תופעה זו מתרחשת באופן מובהק יותר בקרב נשים בגילאי 20 – 50.
הנקודות שבהן עלול להיווצר הלחץ על העצבים וכלי הדם הן בעוברם בין שרירי המעלות בצוואר (Scalene muscles), בעוברם מעל הצלע הראשונה ומתחת לשריר החזה הקטן (Pectoralis minor) ועצם הבריח. מגוון רחב של הפרעות בריאותיות עלולות לגרום להתפתחות סימנים ותסמינים לאלו של תסמונת מוצא בית החזה (T.O.S – Thoracic outlet syndrome). הדמיון הזה מקשה על האבחון ואכן חולים רבים הסובלים מתסמונת זאת נותרים בלתי מאובחנים זמן ארוך.
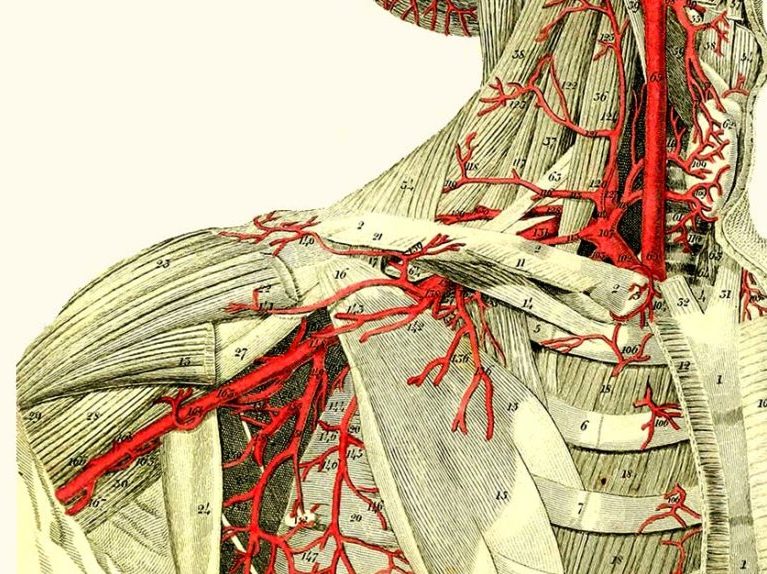
תסמונת מוצא בית החזה – רקע אנטומי
תסמונת מוצא החזה (TOS) היא קבוצה של תנאים המשפיעים על מבנים נוירו-וסקולריים באזור צוואר הרחם, הידוע גם בשם מוצא החזה. לחץ על העצבים, העורקים או הוורידים באזור זה עלולה לגרום לתסמינים, כגון כאב, חוסר תחושה, עקצוץ, חולשה או נפיחות בצוואר, בכתף, בזרוע או ביד. ישנם שלושה אזורים אנטומיים שבהם עלול להיווצר הלחץ על העצבים ועל כלי הדם:
- במעבר בין שרירי המעלות, במרווח צווארי הקרוי "המשולש בין שרירי המעלות" (Interscalene Triangle)
- במרחב שבין הצלע הראשונה לעצם הבריח (Costoclavicular Space)
- במעבר המצוי בתוך שריר החזה (Interpectoral Space)
העצבים שעלולים להיצבט בכל אחד מהמקומות האלו שייכים למקלעת הזרוע (Brachial plexus). שורשי העצבים C5, C6, C7, C8, T1 הבוקעים ממקלעת הזרוע מובילים מידע תחושתי, מוטורי וסימפתטי אל הזרוע.
כלי הדם שעלולים להילכד כוללים את:
- הוריד התת בריחי (Subclavian vein)
- העורק התת בריחי (Subclavian artery).
הוריד התת בריחי מוביל דם חזרה מהזרוע אל הלב ואילו העורק התת בריחי עושה את הפעולה ההפוכה ומזרים דם עשיר בחמצן וחומרי הזנה מהלב אל הזרוע. לחץ על כלי הדם הללו פוגע בתפקודם ויוצר תסמינים אופייניים לכך.
סוגים של תסמונת מוצא בית החזה
ניתן לסווג את TOS לשלושה סוגים בהתאם למבנה שנלחץ:
- עצבי (NTOS) הוא הסוג הנפוץ ביותר, ומהווה יותר מ-95% מהמקרים
- ורידי (VTOS)
- עורקי (ATOS)
סימנים ותסמינים
מגוון התסמינים הנגרמים בגלל תסמונת מוצא בית החזה עלול להיות נרחב. בין הסימנים והתסמינים שעליהם יכול החולה לדווח נמנה:
- כאבי ראש
- כאבים ונוקשות באזור הצוואר והחזה
- כאב באזור הכתף
- כאבים לאורך הזרוע והאצבעות
כמו כן יתכנו גם תסמינים נוירולוגיים ובכלל זה:
- שינויים תחושתיים כגון נימול והירדמות של חלקים מהזרוע והיד
- שינויים מוטוריים כגון חולשה וקושי תפקודי של שריר או קבוצת שרירים לאורך הזרוע וכף היד
עוד יתכנו תסמינים הקשורים הפרעה בזרימת הדם ובכלל זה:
- שינוי בטמפרטורה של העור לאורך הזרוע והיד
- שינוי בצבע העור לאורך הזרוע והיד
- תחושת כובד ועייפות של הזרוע והיד
חומרת התסמינים תלויה בחומרת הלחץ ובמשך הלחץ על הרקמות. לעתים קרובות ניתן לשחזר את התסמינים של הפרעה בריאותית זאת באמצעות מתיחת הכתף לאחור מעל לגובה הראש.
גורמי סיכון
מקובל לחלק את גורמי הסיכון להתפתחות תסמונת מוצא בית החזה לשתי קבוצות עיקריות:
גורמי סיכון מולדים
- צלע צווארית מהווה גורם מולד (1% מהאוכלוסייה) שמעלה את הסיכויים להיווצרות לחץ על המקלעת הברכיאלית ועל כלי הדם התת בריחים ולהתפתחות הלחץ על הרקמות במוצא בית החזה.
- גורם מולד נוסף עלול להיות ליקוי אנטומי במבנה של שריר המעלות שעלול לגרום לגירוי מכאני על העצבים ועל כלי הדם שעוברים דרכם ובכך להוביל להתפתחות הבעיה
גורמי סיכון נרכשים
בקבוצת הגורמים הנרכשים להתפתחות הפרעה בריאותית זאת ניתן לכלול:
- ליקויי יציבה וליקויים ארגונומיים אשר מובילים לעומסים חריגים על בסיס הצוואר והשכמות. כך למשל עובדי מחשב, פועלי קו ייצור ואריזה או כול בעלי מקצוע אחר אשר עבודתם כרוכה ברכינה מתמשכת מעלים את הסיכוי שלהם ליצור לחץ על כלי הדם והעצבים במוצא בית החזה.
- גם שינויים מבניים הנגרמים על רקע טראומטי כגון שבר בעצם הבריח שמקטין את המרווח שדרכו עוברים העצבים וכלי הדם או רקמת צלקת בשריר המעלות שיוצרת חיכוך ולחץ על העצבים וכלי דם שעוברים דרכו.
- הריון
- השמנת יתר
תסמונת מוצא בית החזה – אבחון
האבחנה של TOS מאתגרת בגלל השונות והחפיפה של הסימפטומים והסימנים. אין בדיקה אחת שיכולה לאשר TOS. האבחנה מבוססת על היסטוריה קלינית, בדיקה גופנית ומגוון בדיקות מתקדמות. אלה כוללות מחקרי הדמיה, כגון צילומי רנטגן, אולטרסאונד, סריקת CT, סריקת MRI, אנגיוגרפיה, אלקטרומיוגרפיה (EMG) ומחקרי הולכה עצבית.
היסטוריה רפואית
בדומה לבעיות רפואיות אחרות גם אבחון תסמונת מוצא בית החזה יתחיל בלמידת ההיסטוריה הרפואית. בשלב החשוב הזה נלמד בין היתר:
- מה הן התלונות של החולה
- נברר מתי החלו הכאבים ושאר הסימנים והתסמינים וכיצד החלו
- נלמד אלו פעולות ומנחים מחמירים או מפחיתים את הכאבים ועוד
- נברר פרטים אודות הרקע הבריאותי והאישי של החולה ומשפחתו
- נלמד על תחביביו ומקצועו של החולה
- נקבל פרטים אודות מחלות הרקע של החולה ומשפחתו הקרובה. בין היתר נברר על אשפוזים, ניתוחים, טיפולים תרופתיים ועוד.
- נלמד גם על הרקע הגנטי של המשפחה. האם תסמונת מוצא בית החזה התפתחה בקרב קרובי משפחה.
בדיקה גופנית
נמשיך עם הבדיקה הגופנית. זו תתמקד בלימוד מצבם ויכולת התפקוד של הצוואר, בית החזה, הכתפיים והרקמות הרכות באזורים אלו. בין היתר נבחן את התפקוד של:
- עמוד השדרה הצווארי, שרירי הצוואר ועצבים הבוקעים מהצוואר
- בית החזה והכתפיים והשרירים של בית החזה
בשלב הזה נתבונן בחולה במגוון מצבים. נמשש ונניע את הצוואר, בית החזה והכתפיים. נחפש סימנים לפגיעות והפרעות ובכלל זה נפיחות, כאב, עיוותים וליקויים תנועתיים. מספר מנחים ותנועות המתבצעות על הכתף ועל הצוואר עשויות לשחזר את התסמינים של תסמונת מוצא בית החזה. כך למשל בחלק גדול מהמקרים הרמת היד ומתיחה של הכתף לאחור מעל גובה הראש תגרום להופעת התסמינים.
הדמיה ובדיקות מעבדה
יתכן שיהיה צורך לבצע בדיקות מתקדמות על מנת לאשר או לשלול את קיומה של התסמונת הזאת. בין הבדיקות שאנו עשויים לשקול יש בדיקת הולכה חשמלית עצב-שריר (EMG) לזיהוי לקות תפקודית עצבית, יש בדיקת על-שמע (דופלר), או צנתור כלי הדם כדי לזהות חסימה של כלי הדם ורידים ועורקים, בדיקת MRI או בדיקת CT לשלול קיום של נזק לדיסק הבין חולייתי צווארי או חזי.
אבחנה מבדלת
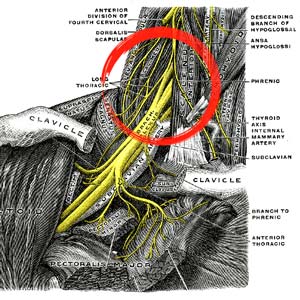
תסמונת מוצא בית החזה כרוכה בתסמינים שעלולים להופיע בחלקם גם בגלל הפרעות בריאותיות אחרות. מסיבה זאת חשוב לבצע אבחנה מבדלת שתסנן את ההפרעות הלא רלוונטיות. בין ההפרעות הבריאותית שנצטרך לבחון ולסנן נמנה:
- קיומם של נזקים בעמוד השדרה הצווארי או החזי (בלט דיסק, פריצת דיסק…)
- נזקים למפרק הכתף ( בורסיטיס, דלקות גידים)
- נזקים בכפות הידיים (דלקות גידים, תסמונת התעלה הקרפלית…)
תסמונת מוצא בית החזה – טיפול
הטיפול בתסמונת מוצא בית החזה תלוי בסוג וחומרת המצב. ברוב המקרים הטיפול השמרני בליקוי זה מספק בהחלט. הטיפול הכירופרקטי ישאף ל"פתוח" את מוצא בית החזה ולהפחית את הלחץ על העצבים וכלי הדם. שינויים במוצא בית החזה ובמעברים של העצבים וכלי הדם יושגו באמצעות:
- שינוי היציבה של הצוואר וחגורת הכתפיים באמצעות איזון שרירי הצוואר ושרירי הגב העליון
- חיזוק שרירים חלשים והגמשה של שרירים קצרים
שינויים התנהגותיים וארגונומיים שיפחיתו את העומסים על פלג הגוף העליון.
- החולים צריכים להימנע מלהחזיק באופן ממושך את הידיים מושטות לפנים או מורמות מעל הראש.
- גם בשכיבה יש להימנע משכיבה על הגב או על הבטן כאשר הידיים מצויות מעל הראש.
במקרים עקשניים יש לשקול ניתוח שמשחרר את הרקמות הלכודות. הניתוח עשוי לכלול הסרה של צלע, שריר או של רקמת חיבור מצולקת אשר מצרה את המעבר וגורמת לחץ על הרקמות.
הפרוגנוזה של תסמונת מוצא בית החזה משתנה בהתאם לסוג ולתגובה לטיפול. רוב החולים עם תסמונת מהסוג העצבי משתפרים עם טיפול שמרני. מטופלים עם תסמונת שכוללת לכידה של כלי הדם עשויים לסבול מסיבוכים רבים יותר ולהזדקק לניתוח. מניעת תסמונת מוצא בית החזה כרוכה בשמירה על משקל בריא, הימנעות מפעילויות הגורמות ללחץ חוזר ונשנה או לפציעה באזור מוצא בית החזה, לקיחת הפסקות מהעבודה כדי להתמתח ולנוע, ותיקון יציבה.
References:
Sanders RJ and Hammond SL. Management of cervical ribs and anomalous first ribs causing neurogenic thoracic outlet syndrome. J Vasc Surg 2002; 36: 51-56.
Roos DB. Congenital anomalies associated with thoracic outlet syndrome. Anatomy,symptoms,sdiagnosis,and treatment. Am J Surg 1976; 132: 771-778.
Illig KA and Donahue D. An update on thoracic outlet syndrome. Curr Treat Options Cardiovasc Med 2010; 12: 176-187.
Huang JH and Zager EL. Thoracic outlet syndrome. Neurosurgery 2004; 55: 897-902.
Urschel HC Jr and Razzuk MA. Neurovascular compression in the thoracic outlet: changing management over 50 years. Ann Surg 1998; 228: 609-617.
Ferrante MA and Ferrante ND. The thoracic outlet syndromes: Part 1.The arterial ,venous ,neurovascular ,and disputed thoracic outlet syndromes . Muscle Nerve 2017; 55:782-793.
Ferrante MA and Ferrante ND. The thoracic outlet syndromes: Part 2.The arterial ,venous ,neurovascular ,and disputed thoracic outlet syndromes . Muscle Nerve 2017; 56:663-673.
Thoracic outlet syndrome – Symptoms and causes – Mayo Clinic https://www.mayoclinic.org/diseases-conditions/thoracic-outlet-syndrome/symptoms-causes/syc-20353988