מומים מולדים ומחלות תורשתיות, למרות היותם נדירים יחסית, משפיעים באופן משמעותי על איכות החיים. בעוד שרק אחוז קטן מהתינוקות נולדים עם מחלה גנטית או פגם מבני, מצבים אלה תורמים לתחלואה ותמותה משמעותית ברחבי העולם. שכיחות הפרעות מולדות משתנה לפי סוג וקבוצת אוכלוסייה. לדוגמה:
- מומי לב מולדים הם בין אנומליות הלידה הנפוצות ביותר (van der Linde et al., 2011).
- חיך שסוע מתרחש בתדירות נמוכה יותר, אך עדיין משפיע על 1 מתוך 700 יילודים ברחבי העולם (Mossey et al., 2009).
- אנמיה חרמשית נפוצה בקרב אנשים ממוצא אפריקאי וים תיכוני (Piel et al., 2013).
- מחלת טיי-זקס נפוצה בקרב יהודי מזרח אירופה (אשכנזים) (Kaback et al., 1993).
מאמר זה "מומים מולדים ומחלות תורשתיות" מתמקד בהפרעות מבניות מולדות של מערכת השלד והשרירים, כולל עקמת ופריקת ירך מולדת. בסוג זה של הפרעות אנו מטפלים אצלנו במרפאה.
רקע: מומים מולדים ומחלות תורשתיות
הפרעות מולדות הן אנומליות מבניות או תפקודיות הקיימות בלידה, הנובעות מגורמים גנטיים, סביבתיים או לא ידועים. מצבים אלה עשויים להיות מזוהים לפני הלידה, בלידה, או מאוחר יותר בינקות והם דאגה בריאותית עולמית גדולה, במיוחד במדינות בעלות הכנסה נמוכה ובינונית (Christianson et al., 2006).
נטל עולמי של הפרעות מולדות
על פי ארגון הבריאות העולמי (WHO, 2022):
- 240,000 יילודים מתים ברחבי העולם במהלך 28 הימים הראשונים עקב מומים מולדים.
- 170,000 מקרי מוות נוספים מתרחשים בילדים בגילאי חודש עד 5 שנים עקב הפרעות מולדות.
אנומליות מולדות של שרירים ושלד מערבות את העצמות, המפרקים, השרירים ורקמות החיבור, עם מצבים הנעים בין עיוותים קלים בגפיים לנכויות חמורות.
שכיחות מומים מולדים בשרירים ובשלד
- מומים מולדים בשרירים ובשלד מתרחשים ב-7.01 ל-1,000 לידות, עם שיעורים גבוהים יותר בקרב גברים ואוכלוסיות שחורות (Zaganjor et al., 2016).
- בארצות הברית, 3% מהילדים זקוקים להתערבות רפואית עבור הפרעות מולדות בשרירים ושלד (Parker et al., 2010).
האטיולוגיה של אנומליות אלה נותרה בלתי ידועה במידה רבה, אך מאמינים שהן נובעות ממוטציות גנטיות, גורמים סביבתיים, מצבים בריאותיים אימהיים וחשיפות טרטוגניות (Botto et al., 2007).
מומים מולדים ומחלות תורשתיות מה הם הגורמים
מומים מולדים עלולים להיווצר עקב מוטציות גנטיות, הפרעות כרומוזומליות או גורמים סביבתיים המשבשים את התפתחות העובר.
גורמים גנטיים וכרומוזומליים
פגם בגן בודד או במספר גנים עלול להוביל למחלות תורשתיות. הפרעות כרומוזומליות, כגון תסמונת דאון (טריזומיה 21), נובעות מכרומוזום נוסף וקשורות למוגבלויות קוגניטיביות ופיזיות (de Graaf et al., 2017).
גורמי סיכון סביבתיים ואימהיים
גורמים סביבתיים, כולל אורח חיים אימהי וחשיפה לטרטוגנים, עלולים להגביר את הסיכון למומים מולדים. גורמי סיכון נפוצים כוללים:
- צריכת אלכוהול במהלך ההריון (הפרעות בספקטרום האלכוהול העוברי) (Jones & Smith, 1973).
- עישון בתחילת ההריון, מה שמגדיל את הסיכון למומים בהפחתת הגפיים (Honein et al., 2001).
- זיהומים אימהיים, כגון אדמת, המובילים לתסמונת אדמת מולדת (Banatvala & Brown, 2004).
- שימוש בתרופות, כולל תלידומיד, הקשור לעיוותים חמורים בגפיים (Vargesson, 2015). גם אנטיביוטיקה מסוימת ותרופות אנטי סרטניות, עלולות להפריע להתפתחות העובר.
- גיל אימהי מתקדם (>35 שנים), המגדיל את הסיכון להפרעות כרומוזומליות (Nagaoka et al., 2012).
ליקויים מבניים מולדים בגוף
עיוותים מולדים נפוצים בשרירים ובשלד הם הפרעות בעצמות, במפרקים ובשרירים הנמצאים בלידה. הם יכולים להשפיע על עמוד השדרה, הגפיים, הגולגולת או הפנים. חלק מהעיוותים המולדים הנפוצים ביותר בשרירים ושלד הם:
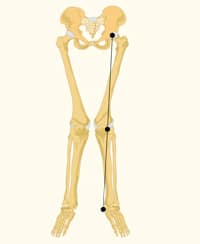
דיספלסיה התפתחותית של הירך (DDH)
זהו מצב שבו מפרק הירך אינו נוצר או מיושר כראוי, מה שמוביל לחוסר יציבות או נקע של ראש הירך מהאצטבולום. זה יכול להשפיע על אחת הירכיים או על שתיהן ויכול לגרום לכאב, צליעה או ניידות מופחתת. DDH יכול להיות מאובחן על ידי בדיקה גופנית, אולטרסאונד, או רדיוגרפיה. אפשרויות הטיפול כוללות קיבוע, חישוק, יציקה או ניתוח בהתאם לחומרת וגיל הילד.
רגל קלובה
זהו מצב שבו כף הרגל מעוותת פנימה ולמטה בלידה, מה שמקשה על הליכה רגילה. זה יכול להשפיע על אחת או שתי הרגליים והוא יכול להיות קשור אנומליות אחרות כגון ספינה ביפידה ועוד. ניתן לאבחן את כף הרגל על ידי בדיקה גופנית או רדיוגרפיה. אפשרויות הטיפול כוללות מתיחה, יציקה, חישוק או ניתוח בהתאם לחומרת וגיל הילד.
ארתרוגריפוזיס
זהו מצב שבו המפרקים נוקשים ויש להם טווח תנועה מוגבל מלידה. כתוצאה מכך יש גם התכווצויות של הגפיים. הפרעה זאת יכולה להשפיע על כל מפרק בגוף. גורמים אפשריים כוללים:
- גורמים גנטיים, הפרעות נוירומוסקולריות, או אקינזיה עוברית
ניתן לאבחן ארתרוגריפוזיס על ידי בדיקה גופנית, אולטרסאונד, או רדיוגרפיה. אפשרויות הטיפול כוללות כירופרקטיקה, קיבוע, חישור או ניתוח בהתאם לחומרת וגיל הילד.
קרניוסינוסטוזיס
זהו מצב שבו אחד או יותר מהתפרים בין עצמות הגולגולת מתמזגים בטרם עת. דבר זה מוביל לצורת ראש וגודל חריגים. זה יכול להשפיע על תפר אחד או יותר ויכול לגרום ללחץ תוך גולגולתי מוגבר, עיכוב התפתחותי או בעיות ראייה. ניתן לאבחן קרניוסינוסטוזיס על ידי בדיקה גופנית, אולטרסאונד, או רדיוגרפיה. אפשרויות הטיפול כוללות טיפול באמצעות קסדה או ניתוח בהתאם לחומרת וגיל הילד.
הפרעות מולדות נפוצות בשרירים ושלד
פגמים מבניים במערכת השלד והשרירים משפיעים על העצמות, המפרקים ורקמות החיבור, מה שמוביל לליקויים תפקודיים.
דיספלסיה התפתחותית של הירך (DDH)
תיאור: מפרק הירך אינו מיושר או נוצר בצורה לא נכונה, מה שמוביל לחוסר יציבות או נקע (Barrett et al., 2017).
אבחון: בדיקה גופנית, אולטרסאונד או צילום רנטגן.
טיפול: אימוביליזציה (רתמת פבליק), חישוק, יציקה או ניתוח בהתאם לחומרה.
קלאבפוט (Talipes Equinovarus)
תיאור: עיוות מולד שבו כף הרגל פונה פנימה ולמטה (Dobbs & Gurnett, 2009).
אבחון: בדיקה גופנית, צילום רנטגן.
טיפול: שיטת פונסטי (יציקה סדרתית), חישוק, או ניתוח למקרים חמורים.
Arthrogryposis Multiplex Congenita (AMC)
תיאור: מצב הגורם לנוקשות מפרקים והתכווצויות, לעתים קרובות עקב הפרעות נוירומוסקולריות (Hall, 2014).
סיבות: מוטציות גנטיות, אקינזיה עוברית או אילוץ רחם.
טיפול: פיזיותרפיה, קיבוע וניתוח לשיפור הניידות.
קרניוסינוסטוזיס (סגירה מוקדמת של תפרי הגולגולת)
תיאור: איחוי מוקדם מדי של תפרי גולגולת, המוביל לצורת גולגולת לא תקינה ולמגבלות אפשריות בצמיחת המוח (Cohen, 2000).
אבחון: בדיקה גופנית, סריקת CT תלת מימדית.
טיפול: טיפול בקסדה או ניתוח גולגולת.
עקמת מולדת
תיאור: עקמומיות בעמוד השדרה נוכחת בלידה, לעתים קרובות עקב חצי חוליות או פגמים בסגמנטציה (McMaster & Ohtsuka, 1982).
אבחון: צילום רנטגן בעמוד השדרה, MRI או CT.
טיפול: Bracing, פיזיותרפיה, או ניתוח קיבוע עמוד השדרה.
אבחון וטיפול במומים מולדים
אבחון מוקדם של מומים מולדים הניתנים לטיפול משפר משמעותית את התוצאות. שיטות הסינון כוללות:
- בדיקות גנטיות למחלות תורשתיות (טיי-זקס, סיסטיק פיברוזיס, תסמונת דאון).
- אולטרסאונד (שבועות 14-16, 22-23) לאיתור אנומליות מבניות.
- בדיקת מי שפיר או דגימת וילוס כוריוני (CVS) לבדיקה גנטית.
רוב העיוותים המולדים הקלים אינם דורשים טיפול אלא אם כן הם גורמים לליקויים תפקודיים. עם זאת, התערבות נחוצה עבור עיוותים חמורים כגון נקע מולד של מפרק הירך, רגל קלובה, עקמת.
מניעת מומים מולדים
אמנם לא כל המומים המולדים ניתנים למניעה, אך אימוץ אורח חיים בריא מפחית משמעותית את הסיכון. אמצעי מניעה מומלצים כוללים:
- תזונה נכונה, כולל תוספת חומצה פולית (מפחיתה פגמים בתעלה העצבית) (Blencowe et al., 2010).
- הימנעות מאלכוהול, עישון וסמים אסורים.
- הימנעות מתרופות טרטוגניות אלא אם כן נקבעו.
- חיסון נגד אדמת לפני ההריון.
- ייעוץ גנטי ובדיקות סקר טרום לידתיות למשפחות בסיכון גבוה.
מומים מולדים ומחלות תורשתיות – מסקנה
מחלות מולדות ותורשתיות, למרות שהן נדירות יחסית, הן בעלות השלכות עמוקות על יחידים ומשפחות שנפגעו. התקדמות בבדיקות גנטיות, אבחון טרום לידתי והתערבות מוקדמת שיפרו את התוצאות עבור ילדים רבים עם מומים מולדים. שילוב של יוזמות בתחום בריאות הציבור, מחקר רפואי ושינויים באורח החיים יכול לסייע בהפחתת הנטל של הפרעות אלה ברחבי העולם.
References:
Banatvala, J. E., & Brown, D. W. (2004). Rubella. The Lancet, 363(9415), 1127-1137.
Barrett, P. M., O’Hara, J., Hart, D., et al. (2017). The association between hip dysplasia and developmental outcomes in children. Journal of Bone and Joint Surgery, 99(9), 769-775.
Christianson, A., Howson, C. P., & Modell, B. (2006). March of Dimes: Global report on birth defects. March of Dimes Birth Defects Foundation.
de Graaf, G., Buckley, F., & Skotko, B. G. (2017). Estimation of the number of people with Down syndrome in the United States. Genetics in Medicine, 19(4), 439-447.
Honein, M. A., Paulozzi, L. J., Watkins, M. L., et al. (2001). Maternal smoking and birth defects: Validity of birth certificate data for effect estimation. Public Health Reports, 116(4), 327-335.
Jones, K. L., & Smith, D. W. (1973). Recognition of the fetal alcohol syndrome in early infancy. The Lancet, 302(7836), 999-1001.
Mossey, P. A., Little, J., Munger, R. G., et al. (2009). Cleft lip and palate. The Lancet, 374(9703), 1773-1785.
WHO. (2022). Congenital anomalies. Retrieved from https://www.who.int/