שבר מאמץ בכף הרגל (Stress Fracture) הוא פגיעה נפוצה למדי. הדברים הללו נכונים במיוחד בקרב ספורטאים ואנשים המבצעים פעילות גופנית הכוללת עומס חוזרני על הרגליים. בניגוד לשבר "רגיל" הנגרם לרוב כתוצאה מנפילה או מכה חזקה, שבר מאמץ הוא סדק מיקרוסקופי בעצם, שנוצר בהדרגה כתוצאה מעומס יתר חוזרני ומצטבר לאורך זמן. שברי מאמץ נפוצים בכף הרגל, נגרמים בעצמות המסרק (Metatarsals), ובעצם העקב (Calcaneus). הכאב בשבר מאמץ מתפתח לרוב לאט ובאופן הדרגתי.
גורמי הסיכון להתפתחות שבר מאמץ בכף הרגל הם רבים ומגוונים. אלה עשויים לכלול עומס מכני המוגבר באופן חד, נעליים שחוקות, משטחי אימון קשיחים, בעיות מבניות וביומכניות בכף הרגל, גורמים תזונתיים ועוד. אבחון וטיפול מהירים ימנעו התפתחות שבר מלא ותסמינים כרוניים.
שבר מאמץ בכף הרגל – רקע
שבר מאמץ בכף הרגל הוא אחת הפציעות השכיחות ברפואת ספורט וברפואה צבאית. למרות שכיחותו הרבה, לעיתים קרובות הוא מאובחן באיחור, מה שעלול להוביל לסיבוכים משמעותיים. במאמר זה נסקור באופן מקיף את שכיחות התופעה, מנגנון ההתהוות, סימנים ותסמינים אופייניים, גורמי סיכון, עקרונות האבחון, הטיפול והמניעה על-פי הספרות העדכנית.
הגדרה ורקע פתופיזיולוגי
שבר מאמץ (Stress fracture) הוא חלק מספקטרום רחב המכונה “פציעות מאמץ בעצם” (Bone Stress Injuries, BSI) – החל מתגובה גרמית מוקדמת (stress reaction) ועד הופעת קו שבר ברור בעצם תקינה. מדובר בפציעת עומס-יתר: העצם נחשפת לעומסים חוזרניים שאינם מאפשרים למנגנוני השיקום והבנייה שלה להדביק את קצב המיקרו-נזק, ולבסוף מתפתחת פריצה קורטיקלית – שבר (Warden et al., 2006; Hoenig et al., 2023).
העצם בכף הרגל (בסיסי המסרקים, הגלילים, עצמות הטרסוס כמו הטלוס, הקלקנאוס והנאוויקולה) נושאת עומסי כפיפה וגזירה משמעותיים בכל צעד. על-פי חוק וולף, עומס מכני מעודד התאמה גרמית: פעילות אוסטאובלסטית מגדילה את המסה והחוזק כאשר העומס מדורג ומתון, אך כאשר העומס עולה בפתאומיות או הופך קיצוני, פעילות אוסטאוקלסטית ויצירת מיקרו-שברים גוברת ויוצרת חוסר איזון המסתיים בשבר מאמץ (Costa et al., 2022).
נהוג להבחין בין שני סוגים עיקריים:
- שבר עייפות (fatigue fracture) – עומס חריג על עצם תקינה (טיפוסי לספורטאים ורצים).
- שבר אי-ספיקה (insufficiency fracture) – עומס פיזיולוגי על עצם מוחלשת (אוסטאופורוזיס, חסר ויטמין D, תרופות ועוד) (Costa et al., 2022; Hoenig et al., 2023).
שברי מאמץ בכף הרגל שכיחים במיוחד במסרקים (metatarsals), בעצם הסירה, בעצמות הססמואידיות של הבוהן הגדולה ובהיקף של עצם העקב. עצמות אלו משלבות נשיאת משקל, מנופים ביומכניים ארוכים וזרימת דם שאינה אחידה – שילוב שמגדיל את רגישותן לפגיעות מאמץ.
שכיחות והאפידמיולוגיה של שבר מאמץ בכף הרגל
בספרות מתואר כי שברי מאמץ מהווים עד 20% מכלל הפציעות ברפואת ספורט, וכ-10% מהפציעות האורתופדיות בכלל (Costa et al., 2022).
רוב שברי המאמץ מתרחשים בגפה התחתונה (עד 80- 95% מכלל שברי המאמץ), ושיעור משמעותי מהם מרוכז בכף הרגל: בסקירת ספרות עדכנית דווח כי סדר השכיחויות הוא: טיביה 49%, עצמות הטרסוס 25%, עצמות המסרק 9%, ובהמשך פמור ופיבולה (Costa et al., 2022).
בקרב רצים וספורטאי סבולת:
- שברי מאמץ מהווים כ-15-20% מכלל הפציעות המוסקולוסקלטליות של רצים (Costa et al., 2022; Song & Koo, 2020).
- בקרב אתלטים בענפי אתלטיקה קלה, שכיחות שנתית של פגיעות מאמץ גרמיות יכולה להגיע לכ-20- 21% (Song & Koo, 2020; Hoenig et al., 2023).
לכף הרגל עצמה יש תרומה משמעותית לתחלואה:
- סקירה נרטיבית עדכנית מציינת כי שברי מאמץ בכף הרגל (בעיקר במסרקים ובנאוויקולה) הם מהפציעות השכיחות ביותר בקרב רצים, רקדנים וספורטאי קפיצה (Costa et al., 2022; Asano et al., 2014).
- במחקר סקירה שיטתי משנת 2024 נמצא כי שברי מאמץ במסרקים מהווים עד כ-75% מכלל שברי המאמץ בקרב ספורטאים, בעיקר רצים וחיילים בתהליך טירונות (Sun et al., 2024).
- באוכלוסייה הצבאית דווח על שיעורי פגיעת מאמץ מהגבוהים ברפואה: בשירותים צבאיים שונים דווח על שכיחות מצטברת של 3 – 6% מהמתגייסים בתקופת אימון בסיסי, כאשר חלק ניכר מהשברים ממוקם בכף הרגל (Costa et al., 2022).
סימנים ותסמינים של שבר מאמץ בכף הרגל
3.1 מאפייני כאב
התמונה הקלינית הקלאסית היא:
כאב הדרגתי, מקומי, המתפתח במהלך ימים – שבועות, בתחילה רק במאמץ ובהמשך גם בפעולות שגרתיות. בשלב מוקדם הכאב מופיע רק לאחר פרק זמן מסוים של ריצה או עמידה ממושכת, ונעלם במנוחה. בהמשך הכאב מופיע מוקדם יותר, עד כדי כאב גם במנוחה (Costa et al., 2022; Song & Koo, 2020).
בכף הרגל, המיקום הנפוץ:
- צוואר וציר המסרקים – במיוחד המסרק השני והשלישי אצל רצים וחיילים (“MarchFracture”).
- בסיס המסרק החמישי – נחשב אזור “סיכון גבוה” עם נטייה לאיחוי מושהה.
- עצם הסירה (navicular) – אצל רצים וקופצים.
- עצם העקב – יותר בצבא ובפעילות עם נחיתות חוזרות (Asano et al., 2014; Sun et al., 2024; Hoenig et al., 2023).
3.2 ממצאים בבדיקה גופנית
- רגישות נקודתית בעצם – כאב חד בלחיצה לאורך המסרק / הסירה / העקב.
- לעיתים מופיעה נפיחות מקומית קלה, או רגישות בניקוש (percussion).
- מבחן קפיצה על רגל אחת (single-leg hop test) גורם לכאב חד באזור השבר.
- תנועה אקטיבית ופסיבית בכף הרגל ובאצבעות בדרך כלל שמורה, אך יכולה להיות כואבת בקצה הטווח (Hoenig et al., 2023; Song & Koo, 2020).
- במצבים מתקדמים או במיקום בסיכון גבוה (עצם הסירה, בסיס מסרק חמישי, ססמואידים), הכאב עשוי להופיע גם במנוחה, ולעיתים קיימת צליעה משמעותית.
גורמי סיכון לשברי מאמץ בכף הרגל
שבר מאמץ אינו נגרם מגורם יחיד, אלא משילוב מורכב של גורמים אינטראיניים (בתוך הגוף) וחיצוניים (אימונים, ציוד וסביבה) (Warden et al., 2006; Costa et al., 2022; Hoenig et al., 2023).
4.1 גורמים ביולוגיים ואינדיבידואליים
מין נשי והפרעות הורמונליות
נשים נמצאות בסיכון גבוה יותר לשברי מאמץ, במיוחד על רקע “הטריאדה של הספורטאית” וחוסר איזון אנרגטיRED-S (Relative Energy Deficiency in Sport), הפרעה במחזור הווסת וירידה בצפיפות העצם. מצב זה קשור לעלייה משמעותית בשיעור שברי המאמץ, כולל בכף הרגל (Costa et al., 2022; Song & Koo, 2020; Hoenig et al., 2023).
צפיפות עצם נמוכה והיסטוריה של שברי מאמץ
BMD נמוך (T/Z-score נמוך), אוסטאופורוזיס או עבר של שברי מאמץ מגבירים פי כמה את הסיכון לשבר נוסף, בין היתר בכף הרגל (Costa et al., 2022; Warden et al., 2006).
חסר ויטמין D וסידן
חסר 25(OH)D (מתחת לכ-75 ננומול/ל’) ושצריכת סידן נמוכה (פחות מ-800 מ”ג ליום) הוכחו כגורמים משמעותיים לשברי מאמץ. מחקרים הראו כי תיסוף סידן (1500- 2000 מ”ג) וויטמין D (כ-800 יחב”ל) הפחיתו באופן משמעותי את שכיחות שברי המאמץ בקרב מגויסות וקלות רגל (Knechtle et al., 2021; Song & Koo, 2020).
BMI והרכב גוף
גם BMI נמוך (מתחת 19) וגם BMI גבוה מאוד (מעל 30) נקשרו לשכיחות גבוהה יותר של שברי מאמץ, כנראה בשל שילוב של מסת שריר נמוכה מצד אחד או עומס יתר על העצם מצד שני (Costa et al., 2022).
גיל, גנטיקה ותרופות
שימוש כרוני בסטרואידים, תרופות נוגדות פרכוסים ותרופות המפחיתות ספיגת עצם, לצד מרכיב גנטי ותורשתי, מגבירים גם הם את הסיכון (Song & Koo, 2020; Hoenig et al., 2023).
4.2 גורמים ביומכניים ואנטומיים בכף הרגל
- קשת גבוהה (pes cavus) או קשת שטוחה (pes planus) – חלוקת עומסים לא תקינה על המסרקים ועל עצמות הטרסוס.
- אורך מסרקים חריג – מסרק שני ארוך במיוחד קשור לסיכון מוגבר לשבר מאמץ בציר המסרק.
- אינברסיה/אברסיה חריגה של כף הרגל – משנה את הציר הדינמי ויוצרת עומס יתר על עצם ספציפית (למשל בסיס המסרק החמישי בקרב שחקני כדורגל) (Sun et al., 2024; Hoenig et al., 2023).
סקירה שיטתית מ-2024 הראתה כי קשת גבוהה, אורך מסרקים מוגבר ושינויים בזוויות המסרקים הם גורמי סיכון ברורים לשברי מאמץ במסרקים, אם כי קיימת שונות מחקרית רבה (Sun et al., 2024).
4.3 גורמים חיצוניים: אימון, נעליים וסביבה
עלייה חדה בעומס האימוני
שינוי פתאומי בנפח, בעוצמה או בתדירות האימונים – כמו התחלת טירונות, הכנה למרתון, מעבר לריצות על משטח קשה – הוא גורם מפתח להתפתחות שבר מאמץ (Hoenig et al., 2023; Song & Koo, 2020).
סוג הספורט
- שברי מאמץ במסרק החמישי שכיחים מאוד בכדורגל ובכדורסל.
- במסרקים השני והשלישי – נפוצים בריצה למרחקים ארוכים ובטירונות.
- שברי נאוויקולה שכיחים ברקדנים ובקופצים (Sun et al., 2024; Costa et al., 2022).
משטח הריצה והנעליים
ריצה על משטחים קשיחים (אספלט, בטון) ונעליים שחוקות או חסרות בולמי זעזועים מגבירות את ההעברה הישירה של עומס לכף הרגל. שימוש בנעליים לא מותאמות לקשת או לסגנון הדריכה מהווה גורם סיכון מתועד (Hoenig et al., 2023; Song & Koo, 2020).
אבחון שבר מאמץ בכף הרגל
5.1 אנמנזה
אבחון מוקדם מבוסס על חשד קליני גבוה:
- כאב מקומי בכף הרגל המוחמר במאמץ וחולף במנוחה (בשלב מוקדם).
- סיפור של שינוי פתאומי בעומס האימונים, התחלת פעילות חדשה, או חזרה מהפסקה.
- בירור נרחב של תזונה, מצב הורמונלי (במיוחד אצל נשים), תרופות, היסטוריה של שברי מאמץ (Song & Koo, 2020; Hoenig et al., 2023).
בדיקה גופנית
בבדיקה:
- רגישות נקודתית לאורך המסרק/נאוויקולה/קלקנאוס.
- כאב בקפיצה על רגל אחת או בעמידה על קצות האצבעות.
- בדיקת מנח כף הרגל, אורך המסרקים, טווחי תנועה ושרירי השוק (Hoenig et al., 2023).
5.2 הדמיה
צילום רנטגן (X-ray)
בדיקת הדמיה ראשונה, זמינה וזולה, אך בעלת רגישות נמוכה בשלבים מוקדמים – השינויים (סקלרוזיס קורטיקלי, קו שבר, קלוס) נראים לעיתים רק לאחר מספר שבועות מהופעת הכאב (Song & Koo, 2020; Costa et al., 2022).
מיפוי עצמות (Bone scan)
רגיש מאוד, אך ספציפיות נמוכה וחשיפה לקרינה. שימושי כאשר MRI אינו זמין או לצורך חיפוש פגיעות מרובות, אך פחות נפוץ כיום (Song & Koo, 2020).
CT
מצוין להדגמת קו שבר קורטיקלי, במיוחד באזורים מורכבים (כגון נאוויקולה, בסיס המסרק החמישי), ולתכנון טיפול ניתוחי (Song & Koo, 2020).
MRI – תקן הזהב
MRI נחשב כיום לבדיקה הרגישה והספציפית ביותר לאבחון פגיעות מאמץ גרמיות, כולל בכף הרגל. ניתן להדגים בצקת לשד עצם, בצקת פריאוסטלית וקו שבר, ולדרג את חומרת הפגיעה (דרגות 1 – 4) לפי סולם מבוסס MRI, הקשור גם למשך ההיעדרות מהספורט (Song & Koo, 2020; Costa et al., 2022; Hoenig et al., 2023).
אולטרסאונד
שימושו הולך וגדל, בעיקר ככלי שדה להערכת כאב כף הרגל ולאיתור מוקדי בצקת פריאוסטלית או שבר שטחי בקרום העצם, אך עדיין MRI טוב ממנו (Song & Koo, 2020).
5.3 סיווג: אתרים בסיכון גבוה ונמוך בכף הרגל
בהקשר של שבר מאמץ בכף הרגל, נהוג להבחין בין:
- אתרים בסיכון נמוך (low-risk) – כגון ציר המסרקים 1- 4, עצם העקב שלרוב מחלימים היטב בטיפול שמרני.
- אתרים בסיכון גבוה (high-risk) – בסיס המסרק החמישי, בסיס המסרק השני, עצם הסירה והססמואידים של הבוהן הגדולה. באתרים אלה קיימת זרימת דם מוגבלת או עומסי מתיחה גבוהים, ויש נטייה לשברים שאינם מתאחים או מתאחים באיטיות, ולעיתים יש צורך בטיפול ניתוחי (Hoenig et al., 2023; Song & Koo, 2020).
טיפול בשבר מאמץ בכף הרגל
הטיפול מבוסס על שני עקרונות: הורדת עומס מהעצם הפגועה וטיפול בגורמי הסיכון.
6.1 עקרונות טיפול כלליים
סקירות עדכניות מדגישות כי רוב שברי המאמץ בעצמות בעלות סיכון נמוך ניתנים לטיפול שמרני בלבד – ללא ניתוח (Asano et al., 2014; Kahanov et al., 2015; Hoenig et al., 2023).
שלב 1 – הפחתת כאב והגנה על העצם
- הפסקה זמנית של פעילות נושאת-עומס (ריצה, קפיצה, משחקי כדור).
- מתן אפשרות לדריכה חלקית לפי כאב; לעיתים שימוש בנעל סוליית-נוקשה, נעל הליכה (walking boot) או קביים.
- טיפול פיזיותרפי: קריותרפיה, טכניקות להפחתת כאב ושיפור טווחי תנועה.
- הימנעות משימוש ממושך ב-NSAIDs, בשל החשש לפגיעה בתהליך איחוי העצם (Song & Koo, 2020; Costa et al., 2022).
כדי לצמצם ירידה בכושר האירובי, מומלצות פעילות חלופית ללא עומס צירי משמעותי על כף הרגל: שחייה, רכיבה על אופניים, ריצה במים עמוקים או שימוש בהליכון עם הורדת משקל (anti-gravity treadmill) (Song & Koo, 2020; Kahanov et al., 2015).
שלב 2 – חזרה מדורגת לעומס
כאשר הכאב נעלם במנוחה ובדריכה יומיומית (לרוב לאחר מספר שבועות), ניתן להתחיל תכנית חזרה לריצה:
- התחלה בריצה קלה (כ-50% מהמרחק/הקצב הרגיל) כל יום שני.
- עליה הדרגתית בנפח ובעצימות לאורך 3 – 6 שבועות.
- עצירה או חזרה שלב אחד אחורה במקרה של חזרת כאב (Song & Koo, 2020; Kahanov et al., 2015).
משך ההחלמה משתנה לפי האתר וחומרת השבר: לרוב 6 – 8 שבועות לשבר במסרקים בסיכון נמוך, ו-3 – 6 חודשים לשברים באתרים בסיכון גבוה (נאוויקולה, בסיס מסרק חמישי) (Hoenig et al., 2023; Asano et al., 2014).
6.2 טיפול בשברים בסיכון גבוה בכף הרגל
בשברים באתרים בעלי סיכון גבוה – במיוחד בסיס המסרק החמישי, בסיס המסרק השני והנאוויקולה – עולה הסיכון לאיחוי מושהה, אי-איחוי ועיוותים תפקודיים. בספרות מתוארים שיעורי חזרה לפעילות מהירים יותר ותוצאות טובות יותר במקרים רבים עם קיבוע ניתוחי מוקדם בחלק מהספורטאים התחרותיים (Asano et al., 2014; Hoenig et al., 2023; Sun et al., 2024).
החלטה על ניתוח תלויה ב:
- מיקום השבר (עצם הסירה, בסיס המסרק החמישי – “Jones fracture”).
- מידת התזוזה והמעורבות המפרקית.
- רמת הפעילות הספורטיבית ודרישות החזרה המהירה.
- ברוב המקרים יש מקום לדיון משותף בין הקלינאי המטפל והמטופל על יתרונות וחסרונות הטיפול הניתוחי מול הטיפול השמרני.
6.3 טיפול בגורמי סיכון
הטיפול בשבר מאמץ אינו מסתכם בהחלמת העצם, אלא כולל תיקון גורמי סיכון כדי למנוע הישנות:
- בדיקת צפיפות עצם (DXA) במקרים של שברי מאמץ חוזרים או חשד ל-RED-S.
- הערכת רמות ויטמין D ותיסוף לפי צורך (Knechtle et al., 2021).
- ייעוץ תזונתי להגברת צריכת סידן, חלבון ואנרגיה מספקת.
- התאמת הנעליים והוספת מדרסים ביומכניים במקרה של מנח כף רגל בעייתי (Hoenig et al., 2023; Sun et al., 2024).
6.4 אבחון וטיפול כירופרקטי בהפרעת שבר מאמץ בכף הרגל
טיפול כירופרקטי בשבר מאמץ (Stress Fracture) בכף הרגל מתמקד לא ב"איחוי" העצם עצמה (שכן זהו תהליך ביולוגי הדורש זמן ומנוחה), אלא בניהול הכאב, האצת ההחלמה, ומניעת הישנות הפציעה על ידי תיקון הליקויים הביומכניים שגרמו לה מלכתחילה. להלן פירוט של מה כולל הטיפול הכירופרקטי, שלב אחר שלב:
- אבחון והערכה (Diagnosis & Assessment) הכוללת היסטוריה קלינית בדיקה גופנית, ניתוח הליכה, הדמיה ועוד.
- הטיפול בשלב האקוטי: ניהול כאב ועידוד החלמה באמצעות הפחתת עומס מהרגל , פעילות גופנית מותאמת , שימוש בעזרים כגון מגף הליכה (Air boot) או קביים. טיפולים פיזיקליים (Modalities) הכוללים לייזר רך (LLLT) וגלי הלם: להאצת איחוי העצם (Osteoblast activity).
- שיקום ביומכני (הערך המוסף העיקרי של הכירופרקטיקה) – מניפולציות למפרקים לאורך ציר הגפה התחתונה, טיפול ברקמות רכות (Soft Tissue Therapy), שיקום ואיזון יכולות שריריות בגפה התחתונה. התאמת מדרסים והנעלה.
- תזונה ותוספים – המלצות על תוספים לתמיכה בבניית עצם כגון ויטמין D, סידן ומגנזיום.
- חזרה הדרגתית לפעילות מלאה.
מניעה של שברי מאמץ בכף הרגל
7.1 תכנון עומס אימון
הספרות מדגישה כי שינוי חד בעומס הוא גורם מפתח בשברי מאמץ. לפיכך, מניעה יעילה כוללת:
- הגדלה הדרגתית של נפח הריצה (למשל עד 10% בשבוע).
- שילוב ימי מנוחה או אימוני קרוס-טריינינג.
- תקופות “דלול עומסים” מתוכננות בלוח האימונים השנתי (Hoenig et al., 2023; Song & Koo, 2020).
7.2 חיזוק שרירי וגמישות
חולשת שרירי השוק, הירך והשרירים הקטנים של כף הרגל מגבירה את העומס הישיר על העצם. תוכנית חיזוק פונקציונלית הכוללת:
- תרגילי שיווי-משקל ופרופריוספציה.
- חיזוק פלנטרפלקסורים, דורזיפלקסורים, פרונאטורים וסופינאטורים של כף הרגל.
- תרגילי קפיצות מדורגות – עשויה להקטין את הסיכון לפגיעות מאמץ (Hoenig et al., 2023).
7.3 נעליים, מדרסים ומשטחי אימון
- שימוש בנעליים המתאימות לסוג כף הרגל (קשת גבוהה/שטוחה) ולסוג הספורט.
- החלפת נעליים לאחר כ-600 – 800 ק”מ ריצה.
- העדפת משטחים רכים יחסית בשלב העלאת העומס (אדמה/מסלול סינתטי) על-פני אספלט ובטון (Song & Koo, 2020; Hoenig et al., 2023).
7.4 תזונה, ויטמין D והטריאדה של הספורטאית / RED-S
מחקרים הראו ירידה משמעותית בשיעור שברי המאמץ בקרב מגויסות שקיבלו תיסוף סידן וויטמין D, וכן קשר ברור בין חסר אנרגטי, אי-סדירות וסתית וצפיפות עצם נמוכה לבין שברי מאמץ חוזרים (Song & Koo, 2020; Knechtle et al., 2021; Costa et al., 2022).
לכן:
- יש להקפיד על צריכת אנרגיה מספקת ביחס לעומס האימונים.
- לבצע סקר להפרעות אכילה ולקשיים מחזוריים אצל ספורטאיות.
- לשקול תיסוף ויטמין D וסידן בהתאם להנחיות ולבדיקות דם.
7.5 סקר מוקדם בקרב קבוצות סיכון
- רצים למרחקים ארוכים, רקדנים, חיילים חדשים וספורטאי כדור צעירים.
- היסטוריה של שברי מאמץ, במיוחד בכף הרגל.
בקרב קבוצות אלו מומלץ מעקב מובנה אחר כאבים חוזרים בכף הרגל, התאמת נעליים ותוכניות אימון, ולעיתים ביצוע הדמיה מוקדמת בעת הופעת כאב ממוקם.
סיכום
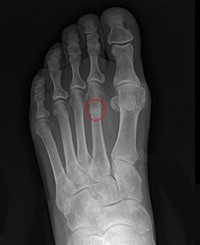
שבר מאמץ בכף הרגל הוא פציעת עומס-יתר שכיחה, במיוחד בקרב רצים, רקדנים וחיילים, הנובעת מחוסר איזון בין העומס המופעל על העצם לבין יכולת הרמודלינג שלה. העצמות המרכזיות המעורבות הן המסרקים, הנאוויקולה והקלקנאוס, כאשר חלק מהאתרים – כגון בסיס המסרק החמישי והנאוויקולה – נחשבים לאזורי סיכון גבוה עקב זרימת דם מוגבלת ועומסי מתיחה גבוהים (Costa et al., 2022; Asano et al., 2014; Sun et al., 2024).
התמונה הקלינית מאופיינת בכאב מקומי המוחמר בעמידה ובריצה, רגישות נקודתית וממצאים אופייניים בהדמיה, כאשר MRI הוא כלי האבחון המועדף בשל רגישות וספציפיות גבוהות, וכן היכולת לדרג את חומרת הפגיעה ולנבא זמן חזרה לספורט (Song & Koo, 2020; Hoenig et al., 2023; Costa et al., 2022).
הטיפול מותאם לפי אתר השבר וחומרתו, ונע בין מנוחה יחסית, שינויי עומס ותיקון גורמי סיכון ביולוגיים ואימוניים, ועד טיפול ניתוחי באתרים בעלי סיכון גבוה. מעבר לכך, מניעת שברי מאמץ בכף הרגל נשענת על תכנון עומס מושכל, שיפור ביומכניקה, התאמת נעליים ותזונה נכונה הכוללת ויטמין D וסידן בכמות מספקת.
זיהוי מוקדם של שברי מאמץ בכף הרגל ושילוב גישה רב-תחומית – רופא ספורט, כירופרקט, אורטופד, פיזיותרפיסט ודיאטן – מאפשרים לרוב חזרה מלאה לפעילות ספורטיבית תוך הקטנת הסיכון לשברים חוזרים ולנזק כרוני.
References:
Asano, L. Y. J., Duarte, A., Jr., & Silva, A. P. S. (2014). Stress fractures in the foot and ankle of athletes. Revista da Associação Médica Brasileira, 60(6), 512-517.
Costa, T. M. R. L., Borba, V. Z. C., Correa, R. G. P., & Moreira, C. A. (2022). Stress fractures. Archives of Endocrinology and Metabolism, 66(5), 765-773.
Hoenig, T., Tenforde, A. S., Hirschmüller, A., Cassel, M., Rolvien, T., & Hollander, K. (2023). Bone stress injuries. German Journal of Sports Medicine (Deutsche Zeitschrift für Sportmedizin), 74(2), 47-51.
Kahanov, L., Eberman, L. E., Games, K. E., & Wasik, M. (2015). Diagnosis, treatment, and rehabilitation of stress fractures in the lower extremity in runners. Open Access Journal of Sports Medicine, 6, 87-95.
Knechtle, B., Jastrzębski, Z., Hill, L., & Nikolaidis, P. T. (2021). Vitamin D and stress fractures in sport: Preventive and therapeutic measures – A narrative review. Medicina, 57(3), 223.
Song, S. H., & Koo, J. H. (2020). Bone stress injuries in runners: A review for raising interest in stress fractures in Korea. Journal of Korean Medical Science, 35(8), e38.
Warden, S. J., Burr, D. B., & Brukner, P. D. (2006). Stress fractures: Pathophysiology, epidemiology, and risk factors. Current Osteoporosis Reports, 4(3), 103-109.


