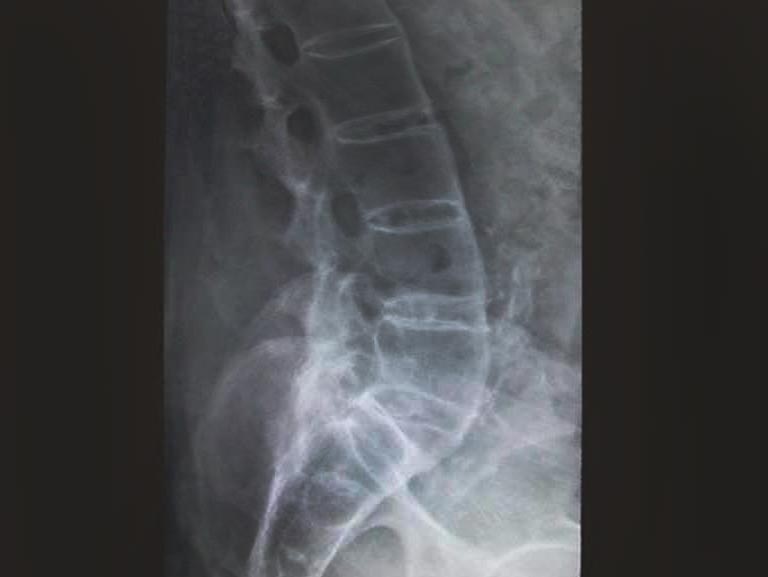
דלקת חוליות מקשחת – אבחון וטיפול מהירים עשויים למנוע נזקים כרוניים ופגיעה קשה באיכות החיים. הפרעה כרונית אוטואימונית זאת (אנקילוזינג ספונדיליטיס) שמות נוספים ובכללם מחלת בכטרב או קשחת חוליות. דלקת פרקים זאת פוגעת בעיקר בחוליות עמוד השדרה ובמפרקי הסקרואיליאק.
לעתים היא עלולה לפגוע גם במפרקים אחרים ובגוף ובאיברים נוספים ובכלל זה עיניים ועוד. המחלה גורמת בין היתר למגבלות תנועה חמורות וכאבים קשים בגב התחתון, באגן, צוואר ובגב עליון. אבחון וטיפול מוקדם כולל טיפול כירופרקטי עשוי לשמר את היציבה ויכולת התנועה.
דלקת חוליות מקשחת אבחון וטיפול – רקע
דלקת חוליות מקשחת הנקראת גם אנקילוזינג ספונדיליטיס (Ankylosing Spondylitis -AS) נחשבת כיום לחלק מהספקטרום של ספונדילוארתריטיס צירית (axial spondyloarthritis -axSpA), הכולל צורות רדיוגרפיות (AS “הקלאסית”) ולא־רדיוגרפיות (nr-axSpA). מחלות נוספות בקבוצה זאת כוללות את תסמונת רייטר,דלקת פרקים פסוריאטית, מחלות פרקים על רקע מחלות מעי דלקתיות ועוד. מדובר במחלה דלקתית כרונית של עמוד השדרה ומפרקי עצה כסל (סקרואילאיטיס), המתפתחת לרוב בגילים צעירים ויכולה לגרום, אם אינה מטופלת היטב, לכאב גב כרוני, הגבלת תנועה ואף לעיוות קבוע של עמוד השדרה (Navarro-Compán, 2025; Zimba, 2024).
למחלה הזאת פנים רבות. מעבר למפרקי עמוד השדרה והסקרואיליאק, ייתכנו מעורבות מפרקים פריפריים, אתרי חיבור גיד-עצם (אנתזיטיס), ותסמינים חוץ-מפרקיים בעין, בעור, במעיים, במערכת הנשימה ובלב. אבחון וטיפול מוקדמים חשובים כדי להפחית כאב, לשמר תנועה ותפקוד, ולעכב התקדמות נוקשות ונזק מבני. הבנת העקרונות המודרניים של אבחון מוקדם וטיפול מותאם־מטרה (treat to target) היא קריטית, משום שטיפולים ביולוגיים ותרופות מתקדמות אחרות מסוגלים היום לשנות מהלך מחלה, להפחית נזק מבני ולשפר משמעותית איכות חיים (Ramiro, 2023; Navarro-Compán, 2025). להלן סקירה מעודכנת ויסודית של האבחון והטיפול בדלקת חוליות מקשחת.
תמונה קלינית ועקרונות כלליים של אבחון
מי החולה “הטיפוסי”?
דלקת חוליות מקשחת שכיחה יותר בגברים (יחס שנע סביב 3:1 ואף יותר), והופעתה מתרחשת לרוב בגילים 15-40. התפתחות המחלה לאחר גיל 50 פחות שכיחה (Sieper & Braun, 2007). כיום ברור שגם נשים נפגעות בשיעור גבוה יותר מכפי שסברו בעבר, במיוחד בצורות הלא־רדיוגרפיות (Magrey, 2022; Navarro-Compán, 2025).
מאפיינים מרכזיים:
- כאב גב דלקתי -התחלה הדרגתית, לפני גיל 45, החמרה במנוחה, שיפור בתנועה, כאב שמעיר בלילה ומשתפר לאחר קימה ו”התנעת” הגוף.
- נוקשות בוקר ממושכת בגב, לעיתים מעל 30 דקות.
- הגבלת תנועתיות עמוד השדרה (כיפוף, פיתול, תנועות בית החזה).
- מעורבות אנתזיס -כאב במקום חיבור גיד-עצם (למשל גיד אכילס, פאשיה פלנטרית).
- מעורבות פריפרית -דלקת במפרקי הירך, הכתף או מפרקים היקפיים (במיוחד ב-nr-axSpA).
- מופעים חוץ־מפרקיים -איפואיטיס קדמית, פסוריאזיס, מחלות מעי דלקתיות (IBD).
אחד האתגרים הגדולים הוא איחור באבחנה: סקרים בינלאומיים מדווחים על עיכוב ממוצע של 7-9 שנים מרגע הופעת התסמינים ועד אבחנה, עם איחור גדול במיוחד בנשים (Magrey, 2023).
שכיחות
אפידמיולוגיה ותבניות הופעה השכיחות משתנה מאוד בין אוכלוסיות, בין היתר בהתאם לשיעור נשאות HLA-B27, שוני גנטי וקריטריונים/שיטות אבחון. סקירה שיטתית הציגה אומדני שכיחות (לכל 10,000) בסדרי גודל של:
- ~23.8 באירופה.
- ~31.9 בצפון אמריקה.
- ~16.7 באסיה.
- ~10.2 באמריקה הלטינית
- ~7.4 באפריקה.
עם זאת, הסקירה הדגישה שונות מתודולוגית ומגבלות תקופּתיות (Dean et al. 2014). מחקר מבוסס-אוכלוסייה מעודכן באונטריו תיאר שינויים באבחון לאורך שני עשורים (1998-2017), עם תנודות בשיעורי השכיחות וההיארעות ועם עדות לקיצור מסוים של זמן-האבחון בחלק מן התקופה. דבר זה נובע בין היתר עקב תודעה קלינית ויכולת הדמיה משתפרות (Haroon et al. 2021).
מה גורם למחלה? גנטיקה, חיסון וסביבה
האטיולוגיה של AS רב-גורמית. גורמים גנטיים בולטים ובעיקר HLA-B27 מזוהים בשיעור גבוה מאוד מן החולים (כ-90% באוכלוסיות מסוימות), אך נשאות כשלעצמה אינה גזירת גורל: רק מיעוט מהנשאים יחלו (Braun et al., 1998; Reveille, 2011). מודלים אימונולוגיים מציעים כי טריגרים סביבתיים (זיהומיים או אחרים) עלולים להפעיל מסלולי תגובה חיסונית בלתי מווסתים באזורי אנחזיס ומפרקים אצל בעלי נטייה גנטית, עם דלקת חוליות מקשחת מתמשכת ושינויים עצם-רקמה בהמשך (Sieper & Braun, 2007).
כיצד המחלה מתבטאת? תסמינים וסימנים
כאב דלקתי ונוקשות
סימן היכר מוקדם הוא כאב גב התחתון דלקתי המופיע בהדרגה לפני גיל 40, מחמיר במנוחה ובלילה, מתלווה לנוקשות בוקר ומשתפר עם תנועה (Sieper & Braun, 2007). לעיתים יש מעורבות אגן, ירכיים וכתפיים עם הגבלה תפקודית. בהתקדמות עולה מעורבות הגב החזי והצווארי, והכאב עשוי לפשוט לבית החזה. מנגנון אנתזיטיס (דלקת חיבור גיד-עצם) תורם לכאב בעקבים, בעצם החזה ובצלעות.
תסמינים חוץ-מפרקיים
בכ-25% יופיע אובאיטיס קדמית חוזרת הכוללת כאב עין, אודם ורגישות לאור. אובאיטיס מחייבת הערכת עיניים מהירה (Khan, 2002). ייתכנו גם מחלות מעי דלקתיות נלוות, פסוריאזיס, פגיעה ריאתית (הגבלת בית החזה), ומעורבות לבבית נדירה (כגון אי-ספיקה של המסתם האאורטלי או הפרעות הולכה) (Reveille, 2011). תסמינים כלליים כגון עייפות, חום נמוך, ירידה במשקל ואנמיה דלקתית אינם נדירים.
סיבוכים בשלבים מתקדמים
בשלב מתקדם של דלקת חוליות מקשחת, איחוי חוליות (“עמוד שדרה במבוק”) מקבע את עמוד השדרה ומגביל תנועה. חלה ירידה בהתרחבות בית החזה הפוגעת ביכולת האוורור. היציבה נעשית קדמית-כפופה עם ראש מושט לפנים גוזלת טווחי ראייה ומעמיסה על שרירים תומכים (Sieper & Braun, 2007; Gran & Skomsvoll, 1997).
קריטריוני סיווג לעומת אבחנה קלינית
חשוב להבחין בין קריטריוני סיווג (Classification) שנועדו למחקר לבין אבחנה קלינית. הקריטריונים של ASAS ל־axSpA משמשים רופאים כ”מסגרת חשיבה”, אך אינם מחליפים שיפוט קליני (Poddubnyy, 2020; Navarro-Compán, 2025).
קריטריוני ASAS לספונדילוארתריטיס צירית
הקריטריונים חלים על חולים עד גיל 45 עם כאב גב כרוני (≥3 חודשים), ומתחלקים לשתי “זרועות” (ASAS, 2009; Chan, 2024):
זרוע הדמיה
עדות לדלקת במפרקי הסקרואיליאק בצילום או ב־MRI + תכונת SpA אחת לפחות (למשל כאב גב דלקתי, HLA-B27 חיובי, איפואיטיס, פסוריאזיס, IBD, תגובה טובה ל־NSAIDs ועוד).
זרוע HLA-B27 (קלינית)
HLA-B27 חיובי + לפחות שתי תכונות SpA אחרות.
קשחת חוליות “קלאסית” (AS) מוגדרת כיום כחלק מהספקטרום, כאשר קיימים שינויים רדיוגרפיים טיפוסיים במפרקי הסקרואיליאק לפי קריטריוני ניו־יורק המותאמים (Sieper, 2017). בפרקטיקה, כדי להגיע לאבחנה, הרופא משקלל: דפוס כאב הגב, מאפייני SpA נוספים, HLA-B27 ותוצאות הדמיה.
כיצד מאבחנים? היסטוריה, בדיקה והדמיה
אתגר האבחון המוקדם
בשלבים מוקדמים צילומי הרנטגן עשויים להיות לעיתים תקינים, והתסמינים עלולים להידמות לבעיות גב שכיחות אחרות. לכן נדרשת ערנות לדפוס “כאב גב דלקתי”, לגיל ההופעה, להתלקחויות, לאנצאזיטיס, ולתסמינים חוץ-מפרקיים (Sieper & Braun, 2007).
קריטריונים מסווגים מודרניים
קריטריוני ASAS לאבחנת ספונדילוארתריטיס אקסיאלית (axSpA) מאפשרים סיווג גם בהיעדר ממצאים רנטגניים קלאסיים, תוך שימוש ב-MRI ובמאפיינים קליניים/גנטיים (Rudwaleit et al., 2009). הקריטריונים משפרים זיהוי מוקדם של חולים עם דלקת במפרקי העצה-כסל לפני נזק מבני מתקדם.
הדמיה: לא רק רנטגן
MRI של מפרקי הסקרואיליאק מזהה בצקות לשד עצם ודלקת פעילה. זהו “חלון” מוקדם לאבחון ולמעקב. במחקרי שדה פותח ונבדק מדד דלקת ייעודי (SPARCC) להערכת עוצמת הדלקת ב-MRI (Maksymowych et al., 2005). בצילומי רנטגן מאוחרים יותר יראו סקרואילאיטיס מבני ואיחוי אנקילוטי של החוליות. CT עשוי לזהות שינויים מבניים קטנים אך פחות אינפורמטיבי לגבי דלקת פעילה.
בדיקות מעבדה
אין “בדיקת דם” שמאבחנת דלקת חוליות מקשחת בוודאות. רמות מוגברות של CRP ו-ESR תומכות בדלקת אך לא ספציפיות. בדיקת HLA-B27 מסייעת כאשר התמונה הקלינית לא חד-משמעית, אך חיוביות לבדה אינה אבחנה (Reveille, 2011).
אבחנה מבדלת
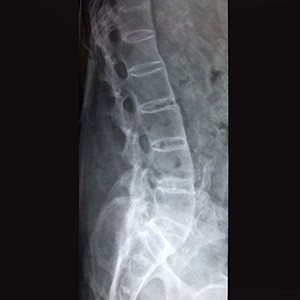
יש לשלול מצבים דוגמת כאב גב מכני, דלקת פרקים פסוריאטית, תסמונת רייטר (Reactive arthritis), ספונדילוארתריטיס אנטרופתית (קשורה למעי דלקתי), זיהומים, ממאירויות והפרעות מטבוליות של עצם (Khan, 2002; Sieper & Braun, 2007).
מהלך המחלה ופרוגנוזה
מהלך דלקת חוליות מקשחת מגוון: יש מטופלים עם פעילות דלקתית נמוכה והתקדמות איטית, ולעומתם חולים עם התלקחויות תכופות והתפתחות מהירה של נוקשות ונזק מבני. גורמי פרוגנוזה גרועים כוללים הופעה בגיל צעיר מאוד עם דלקת בולטת, מעורבות ירך דו-צדדית, CRP מוגבר כרונית ועישון (Sieper & Braun, 2007; Gran & Skomsvoll, 1997). אבחון מוקדם, פעילות גופנית ממושטרת ושימוש נאות בתרופות מפחיתים נכות ומיטיבים תפקוד ואיכות חיים.
עקרונות טיפול: רב-תחומי, מדורג ומותאם אישית
הטיפול בהתפתחות דלקת חוליות מקשחת נשען על שלושה צירים המשלימים זה את זה:
- התנהגות/חינוך ותנועה, טיפול גופני־שיקומי, וטיפול תרופתי.
מסמכי ASAS/EULAR מספקים מסגרת מומלצת המשלבת את שלושת המרכיבים באופן מדורג וסדור (Zochling et al., 2006).
1) חינוך ותנועה: הבסיס לכל תכנית
הסבר על מנגנון המחלה, הטעיית מיתוסים (גב “שביר” או מנוחה ממושכת), בניית שגרת פעילות אישית, ושימור אופטימלי של יציבה ותפקוד נשימתי – הם סלע היסוד. פעילות אירובית מתונה, תרגילי טווח והארכה לעמוד השדרה החזי והצווארי, תרגילי נשימה להרחבת בית החזה, וחיזוק שרירי ליבה ועכוז מומלצים על בסיס קבוע (Zochling et al., 2006). עבודה יומיומית קצרה ועקבית יעילה יותר מסשנים ארוכים ורכבת-הרים של עומסים.
2) טיפול גופני ושיקום
טיפול ידני ממוקד משפר תנועתיות, מפחית קשיון ומסייע במניעת קיבוע יציבתי קדמי. אימון יציבה, תרגילי מתיחה לשרירי בית החזה וקפסולות מפרקיות, והנחיות נשימה דיאפרגמטית עשויים לשמר התרחקות צלעות ולהקל אוורור. התאמות ארגונומיות הכוללות גובה מסך, תנוחת ישיבה פעילה, הפסקות תנועה מתוזמנות מפחיתות עומס מכני על אזורים דלקתיים (Braun ו-Sieper, 2007).
3) טיפול תרופתי
- NSAIDs הם קו ראשון להקלה בכאב ולהפחתת נוקשות. יעילותם מוכחת, גם אם אין קונצנזוס על השפעתם ארוכת הטווח על עיכוב נזק מבני (Zochling et al., 2006).
כאשר NSAIDs אינם מספקים או נסבלים, או כשהדלקת פעילה ומתמשכת, נשקלות תרופות מתקדמות:
- טיפול נוגד TNF-α לחולים עם מחלה פעילה שאינה נשלטת די הצורך: תרופות אלו משפרות כאב, תפקוד וסימני דלקת הדמייתיים, ומהוות אבן דרך בטיפול בדלקת חוליות מקשחת (Zochling et al., 2006).
- סולפאסלאזין עשויה להועיל במעורבות מפרקים פריפריים, אך אינה יעילה דייה במחלה אקסיאלית טהורה (Zochling et al., 2006).
- סטרואידים בהזרקה מקומית לאזורים דלקתיים (למשל אנתזיטיס), יכולים להקל באופן ממוקד. טיפול סיסטמי ממושך פחות רצוי בשל תופעות לוואי (Braun ו-Sieper, 2007).
- מעורבות עינית דורשת טיפול מהיר בשיתוף רופאי עיניים (טיפות סטרואיד/מידראטיקה לפי צורך). מעורבות מעי/עור מחייבת תיאום עם גסטרואנטרולוג/דרמטולוג לשילוב טיפול מותאם.
ניתוחים והתערבויות
בעידן הביולוגים, הצורך בניתוחי עמוד שדרה או מפרקי ירך פחת, אך עדיין קיימים מצבים שבהם הם נדרשים:
- החלפת מפרק ירך טוטאלית (THA) -מומלצת בחולים עם מעורבות ירך מתקדמת, משפרת תפקוד משמעותית (ACR/SAA, 2022).
- ניתוחי תיקון קיפוזה (osteotomy) ותיקון יציבתי בעמוד השדרה נשקלים רק בסלקציה קפדנית בשל סיכונים ודרישות טכניות מורכבות (Braun ו-Sieper, 2007).
כיצד נראה מסלול טיפול מעשי?
- אבחון מוקדם: זיהוי דפוס כאב דלקתי, בדיקת HLA-B27, MRI סקרואיליאק, שלילת דגלים אדומים/אבחנות אחרות (Rudwaleit et al., 2009; Maksymowych et al., 2005).
- התחלה מידית של תנועה/חינוך: תכנית אישית עם כירופרקט/פיזיותרפיסט, תרגילי נשימה וטווח, חיזוק ליבה־עכוז, והיגיינת עבודה (Zochling et al., 2006).
- NSAIDs מותאמים: הערכת תגובה ותופעות לוואי. התאמות תזמון/סוג לפי סבילות (Zochling et al., 2006).
- הסלמה מושכלת: במקרה של פעילות מחלה מתמשכת שקילת נוגדי TNF-α. במעורבות פריפרית שקילת סולפאסלאזין (Zochling et al., 2006).
- מעקב תקופתי: הערכת כאב, תפקוד, טווחי תנועה, CRP, והדמיה לפי צורך. עדכון תכנית אימונים והרגלים (Braun ו-Sieper, 2007).
- ניהול תסמינים נלווים: מסלולים מהירים לאובאיטיס, התאמות נשימה והרחבת בית חזה, ובירור לבבי/ריאתי במצבי חשד (Khan, 2002; Reveille, 2011).
טיפולים משלימים ותפקיד המטופל
הצלחת הטיפול ב-AS נשענת על שותפות פעילה של המטופל: התמדה באימונים קצרים יומיומיים, מודעות להיגיינת תנועה ושינה, ניהול עומסים וחזרה מדורגת לפעילות. הפחתת עישון מומלצת גם לנוכח הקשרו המוכר להחמרת תסמיני נשימה ולקצב התקדמות מסוים במחלת שלד-שריר דלקתית (Braun & Sieper, 2007). תמיכה פסיכו-חברתית וקהילתית מסייעת בהתמודדות עם כאב כרוני ועייפות.
טיפול כירופרקטי
הטיפול הכירופרקטי באנקילוזינג ספונדיליטיס (AS) מתבצע במקביל לטיפול ומעקב רפואי. חשוב לציין, כירופרקט לא מרפא את המחלה אלא משפר תפקוד ואיכות חיים. הטיפול משפר תנועתיות, מפחית קשיון ומסייע במניעת קיבוע יציבתי קדמי. לשם כך הכירופרקט יעשה שימוש בטכניקות טיפול ידניות עדינות, לייזר רך, תרגילי שיקום ואמצעים נוספים. מניפולציות כוחניות אסורות בתכלית.
בסדרת מקרים קטנה של שלושה מטופלים עם AS בלתי־פעיל נמצא ששילוב מניפולציות עדינות ושיקום כירופרקטי שיפר כאב ותפקוד (Cornelson, 2017). גם דו"ח מקרה יחיד הראה שיפור במדדי BASDAI/BASFI לאחר 18 שבועות של טיפול כירופרקטי, אך שוב מדובר בחולה אחד בלבד ובמחלה מתקדמת, ולכן אי־אפשר להסיק מכך מסקנות עומק (Rutherford, 2005).
מדוע אבחון וטיפול מהירים חשובים כל כך?
חלון הזמן המוקדם שבו דלקת חוליות מקשחת פעילה אך טרם נוצר נזק מבני קבוע הוא ההזדמנות להקל כאב, לשמר/לשפר תנועה, ולהקטין סיכון לנוקשות בלתי הפיכה. כלי MRI, הקריטריונים המודרניים של ASAS, ושילוב טיפול רב-תחומי מאפשרים “להקדים תרופה למכה” (Rudwaleit et al., 2009; Maksymowych et al., 2005; Zochling et al., 2006). בהיעדר התערבות, המחלה עלולה להוביל לעיוות יציבתי, מגבלות נשימתיות, ירידה משמעותית באיכות החיים ועלייה בתלות – תרחיש שמניעה פעילה יכולה לרכך (Gran & Skomsvoll, 1997; Braun & Sieper, 2007).
שאלות נפוצות ותשובות קצרות
האם HLA-B27 חיובי “קובע” שיש AS? לא.
זו אבן מידע תומכת בתמונה קלינית מתאימה. רבים מהנשאים בריאים (Braun et al., 1998; Reveille, 2011).
האם מנוחה ממושכת טובה לדלקת? לא.
בניגוד לכאב מכני, כאב דלקתי מחמיר במנוחה ומשתפר עם תנועה. פעילות מותאמת היא חלק מהטיפול (Braun & Sieper, 2007).
האם NSAIDs “עוצרים” את המחלה?
הם יעילים בהפחתת כאב ונוקשות. לגבי עיכוב נזק מבני הראיות מורכבות, ולכן במחלות פעילות שאינן נשלטות עוברים לקווי טיפול מתקדמים (Zochling et al., 2006).
מתי לשקול ביולוגיים?
כשיש מחלה פעילה מתמשכת חרף טיפול מיטבי ב-NSAIDs ובתנועה/שיקום – בהתאם לשיקול קליני ולהנחיות (Zochling et al., 2006).
סיכום
דלקת חוליות מקשחת היא מחלה דלקתית כרונית מורכבת, אך בעשור האחרון התחולל שינוי עמוק ביכולת שלנו לזהות אותה מוקדם ולטפל בה ביעילות.
האבחון נשען על:
- זיהוי כאב גב דלקתי ותכונות SpA,
- HLA-B27 וסמני דלקת,
- הדמיה מדויקת, בעיקר MRI של מפרקי הסקרואיליאק,
- והבנה שהקריטריונים הם כלי עזר -לא תחליף לשיפוט קליני.
הטיפול המודרני מתבסס על:
- כירופרקטיקה/פיזיותרפיה ופעילות גופנית כקו חובה
- תרופות נוגדות דלקת NSAIDs כקו ראשון תרופתי
- שימוש מושכל ובזמן ב־TNFi, IL-17i ו־JAKi על פי מרשם הקווים המנחים ומאפייני החולה
- גישת Treat to Target ומעקב סדור.
כאשר משלבים אבחון מוקדם, טיפול רב־רובדי מותאם אישית ושמירה על אורח חיים פעיל, ניתן במקרים רבים למנוע נכות משמעותית, לצמצם נזק קבוע ולחיות עם דלקת חוליות מקשחת חיים ארוכים ואיכותיים בהרבה מבעבר (Navarro-Compán, 2025; Ramiro, 2023; Webers, 2023).
הערה: המאמר מספק מידע כללי ואינו מחליף ייעוץ רפואי אישי. כל שינוי תרופתי או החלטה על טיפול ביולוגי/ממוקד חייבים להיעשות בשיתוף ראומטולוג.
References:
Braun, J., & Sieper, J. (2007). Ankylosing spondylitis. The Lancet, 369(9570), 1379-1390.
Braun, J., Bollow, M., Remlinger, G., et al. (1998). Prevalence of spondyloarthropathies in HLA-B27 positive and negative blood donors. Arthritis & Rheumatism, 41(1), 58-67.
Magrey, M. N., Khan, M. A., & Danve, A. (2022). Nonradiographic axial spondyloarthritis: Expanding the spectrum of an old disease. Postgraduate Medicine, 134(5), 507-516.
Zimba, O., Gasparyan, A. Y., & Gossec, L. (2024). Diagnosis, monitoring, and management of axial spondyloarthritis. Therapeutic Advances in Musculoskeletal Disease, 16, 1759720X231223019.
Ramiro, S., Nikiphorou, E., Sepriano, A., Ortolan, A., Webers, C., Baraliakos, X., et al. (2023). ASAS-EULAR recommendations for the management of axial spondyloarthritis: 2022 update. Annals of the Rheumatic Diseases, 82(1), 19-34.
Magrey, M. N., Gavigan, K., & Han, J. (2023). The International Map of Axial Spondyloarthritis Survey: A US perspective on early symptoms, diagnosis, and patient experiences. ACR Open Rheumatology, 5(5), 281-290.
Chan, S. C. W., & Chung, H. Y. (2024). MRI for axial SpA: Diagnosis, disease activity assessment and recent advances. International Journal of Rheumatic Diseases, 27(1), 12-26.
Dean, L. E., Jones, G. T., MacDonald, A. G., Downham, C., Sturrock, R. D., & Macfarlane, G. J. (2014). Global prevalence of ankylosing spondylitis. Rheumatology (Oxford), 53(4), 650-657.
Webers, C., Ortalan, A., Ramiro, S., et al. (2023). Efficacy and safety of biological DMARDs and targeted synthetic DMARDs in axial spondyloarthritis: A systematic literature review informing the 2022 ASAS-EULAR recommendations. Annals of the Rheumatic Diseases, 82(1), 35-47.
Navarro-Compán, V., Sepriano, A., Capelusnik, D., & Baraliakos, X. (2025). Axial spondyloarthritis. The Lancet, 405(10473), 159-172.
Gran, J. T., & Skomsvoll, J. F. (1997). The outcome of ankylosing spondylitis: A study of 100 patients. British Journal of Rheumatology, 36(7), 766-771.
Haroon, N., Inman, R. D., Paterson, J. M., Croxford, R., Carty, A., & Haroon, N. N. (2021). Changes in ankylosing spondylitis incidence, prevalence, and time to diagnosis: A population-based cohort study in Ontario from 1998 to 2017. RMD Open, 7(3), e001888.
Khan, M. A. (2002). Update on spondyloarthropathies. Annals of Internal Medicine, 136(11), 896-907.
Maksymowych, W. P., Inman, R. D., Salonen, D., Dhillon, S. S., Krishnananthan, R., & Stone, M., et al. (2005). Spondyloarthritis Research Consortium of Canada (SPARCC) MRI index for assessment of sacroiliac joint inflammation. Arthritis & Rheumatism, 53(5), 703-709.
Reveille, J. D. (2011). Epidemiology of spondyloarthritis in North America. The American Journal of the Medical Sciences, 341(4), 284-286.
Rutherford, S. M., Nicolson, C. F., & Crowther, E. R. (2005). Symptomatic improvement in function and disease activity in a patient with ankylosing spondylitis utilizing a course of chiropractic therapy: A prospective case study. Journal of the Canadian Chiropractic Association, 49(2), 81-91.
Rudwaleit, M., van der Heijde, D., Landewé, R., et al. (2009). The development of ASAS classification criteria for axial spondyloarthritis (part II): Validation and final selection. Annals of the Rheumatic Diseases, 68(6), 777-783.
Zochling, J., van der Heijde, D., Burgos-Vargas, R., et al. (2006). ASAS/EULAR recommendations for the management of ankylosing spondylitis. Annals of the Rheumatic Diseases, 65(4), 442-452.