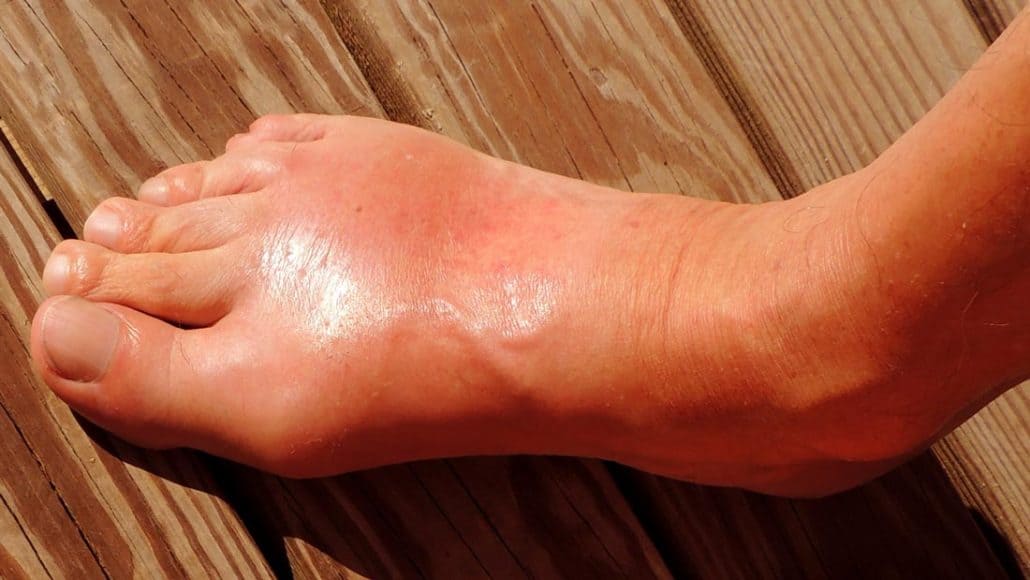
גאוט: גורמים, אבחון וטיפול בהתקפי כאב מפורטים כאן במאמר הנוכחי. גאוט היא מחלה דלקתית שנגרמת מהצטברות של חומצת אורית במפרקים. חומצת אורית היא חומר שנוצר בגוף מפירוק של פורינים. פורינים הם חלק מחלבונים שאנו צורכים במזון. בדרך כלל, חומצת אורית נישאת בדם ומופרשת בשתן. אם יש יותר חומצה אורית ממה שהגוף יכול להפריש, או אם מסיבה אחרת הגוף אינו מפריש ממנה מספיק, החומצה יכולה להצטבר במפרקים. הצטברות חומצת השתן בצורה של גבישים קשים וחדים מדליקים את הרקמות במפרק. הדלקת מייצרת כאב, אדמומיות, נפיחות וחום במפרק.
כאב חריף באופן חריג המופיע ללא רקע טראומתי צריך לעלות את החשד שמדובר בגאוט (שיגדון). המחלה מתפתחת לרוב במפרק הבוהן בכף הרגל. כאבי מפרקים עלולים להיגרם גם בגלל גורמים אחרים ולכן, חשוב לבצע אבחנה מבדלת. בין הגורמים שישי לשלול נמנה:
- עומסי יתר על רקע שימוש חוזרני במפרק
- נזקי חבלה על רקע נפילה, תאונת דרכים או פציעת ספורט
- מגוון רחב של מחלות עלולות לגרום בין היתר לכאבי מפרקים. בין המחלות נמנה גם את מחלת הגאוט.
יש חשיבות אדירה לאבחון ולטיפול מהירים של מחלה זאת. ללא טיפול מהיר בגאוט, עלולה המחלה להרוס את רקמות המפרק באופן בלתי הפיך.
גאוט: גורמים, אבחון וטיפול בהתקפי כאב – רקע
גאוט הוא סוג של דלקת מפרקים גבישית, הנגרמת מהצטברות גבישי מונוסודיום־אוראט במפרקים וברקמות סביבם. הגבישים נוצרים כאשר רמת חומצת השתן בדם גבוהה לאורך זמן, מצב הנקרא היפראוריצמיה. בזמן התקף, מערכת החיסון מזהה את הגבישים כגורם זר ומפעילה תגובה דלקתית עוצמתית. לכן התקף גאוט יכול לגרום לכאב חד מאוד, נפיחות, חום מקומי, אודם ורגישות קיצונית במפרק (Dalbeth, 2019). (Nature)
גאוט אינו רק “כאב בבוהן”
הביטוי הקלאסי של גאוט הוא התקף פתאומי בבסיס הבוהן הגדולה בכף הרגל, אך המחלה יכולה לערב גם קרסול, ברך, כף יד, שורש כף יד, מרפק ולעיתים מפרקים נוספים. אצל חלק מהאנשים ההתקפים מופיעים פעם בכמה שנים, ואצל אחרים הם חוזרים בתדירות גבוהה יותר. ללא טיפול מתאים, גאוט עלול להפוך ממחלה התקפית למחלה כרונית עם משקעי גבישים, קשריות תת־עוריות הנקראות טופי, שחיקה מפרקית והגבלה תפקודית (Dalbeth, 2019).
שכיחות גאוט: עד כמה המחלה נפוצה?
גאוט היא אחת מדלקות המפרקים הדלקתיות הנפוצות בעולם. לפי ניתוח Global Burden of Disease 2021, בשנת 2020 חיו בעולם כ־55.8 מיליון אנשים עם גאוט, והשכיחות המתוקננת לגיל עלתה בכ־22.5% מאז 1990. אותו ניתוח העריך שמספר האנשים עם גאוט עשוי להגיע לכ־95.8 מיליון עד שנת 2050, בעיקר בגלל הזדקנות האוכלוסייה וגידול האוכלוסייה העולמית (GBD 2021 Gout Collaborators, 2024).
גאוט נפוץ יותר בגברים ובגיל מבוגר
המחלה שכיחה יותר בגברים מאשר בנשים, ובשנת 2020 השכיחות הגלובלית הייתה גבוהה ביותר מפי שלושה בגברים לעומת נשים. השכיחות עולה עם הגיל, אך גאוט אינו מוגבל לקשישים בלבד. בשנים האחרונות יש יותר תשומת לב להופעת גאוט גם בגילאים צעירים יותר, בעיקר על רקע השמנה, תזונה עתירת קלוריות, מחלות מטבוליות ושינויים באורח החיים (GBD 2021 Gout Collaborators, 2024; Dehlin, 2020).
מה גורם לגאוט?
חומצת שתן גבוהה היא הבסיס, אבל לא כל הסיפור
חומצת שתן נוצרת מפירוק פורינים, חומרים הנמצאים בגוף וגם במזונות מסוימים. כאשר הגוף מייצר יותר מדי חומצת שתן או כאשר הכליות אינן מפנות אותה היטב, רמתה בדם עולה. לאורך זמן, עודף חומצת שתן עלול להוביל להיווצרות גבישי אוראט. עם זאת, לא כל אדם עם חומצת שתן גבוהה יפתח גאוט, ולכן האבחנה אינה מבוססת על בדיקת דם בלבד (Dalbeth, 2019; Dehlin, 2020).
גורמי סיכון רפואיים
גורמי הסיכון המרכזיים כוללים השמנה, יתר לחץ דם, סוכרת, מחלת כליות כרונית, תסמונת מטבולית, מחלות לב וכלי דם ושימוש בתרופות מסוימות, בעיקר משתנים. מחלת כליות חשובה במיוחד משום שהכליות אחראיות לפינוי חלק משמעותי מחומצת השתן. כאשר תפקוד הכליות ירוד, הסיכון להיפראוריצמיה ולגאוט עולה (Dehlin, 2020; Farquhar, 2024).
גורמי תזונה ואורח חיים
תזונה יכולה להשפיע על רמת חומצת השתן, אך היא בדרך כלל אינה ההסבר היחיד. צריכה גבוהה של אלכוהול, משקאות ממותקים בפרוקטוז, בשר אדום, איברים פנימיים ומזונות עתירי פורינים יכולה להעלות סיכון להתקפים אצל אנשים רגישים. מצד שני, ירידה מתונה במשקל, תזונה מאוזנת, שתייה מספקת והפחתת אלכוהול יכולים לסייע בהפחתת עומס המחלה, אך לרוב אינם מחליפים טיפול תרופתי כאשר קיימת גאוט חוזרת (Danve, 2021).
איך נראה התקף גאוט?
התחלה פתאומית וכאב עוצמתי
התקף גאוט טיפוסי מתחיל בפתאומיות, לעיתים בלילה או בשעות הבוקר המוקדמות. בתוך שעות המפרק נעשה כואב, נפוח, חם ואדום. הכאב יכול להיות כה חזק עד שמגע קל של סדין או גרב מורגש בלתי נסבל. ההתקף מגיע בדרך כלל לשיא בתוך 24 שעות, ולאחר מכן שוכך בהדרגה במשך ימים עד שבועות, במיוחד כאשר ניתן טיפול מתאים (Dalbeth, 2019; Richette, 2017).
מפרקים אופייניים
המפרק הידוע ביותר הוא בסיס הבוהן הגדולה, מצב המכונה פודגרה. עם זאת, גאוט יכול להופיע גם בקרסול, בברך, בכף הרגל, במרפק, בשורש כף היד ובאצבעות. התקף ראשון נוטה להיות חד־מפרקי, אך עם השנים, במיוחד ללא טיפול להורדת חומצת שתן, המחלה עלולה לערב כמה מפרקים ולהפוך מורכבת יותר (Dalbeth, 2019).
אבחון גאוט: איך יודעים שזה באמת גאוט?
אבחון מתחיל בסיפור הקליני
הרופא יברר את דפוס הכאב: האם הוא הופיע בפתאומיות, האם המפרק חם ואדום, האם היו התקפים קודמים, באיזה מפרק מדובר, האם קיימות מחלות רקע, האם יש שימוש במשתנים, והאם יש היסטוריה משפחתית. התקף חד, מהיר ועוצמתי בבסיס הבוהן אצל גבר עם חומצת שתן גבוהה מעלה חשד גבוה, אך עדיין צריך לשלול מצבים אחרים.
בדיקת נוזל מפרק
הבדיקה המדויקת ביותר היא שאיבת נוזל מהמפרק ובדיקתו במיקרוסקופ לזיהוי גבישי מונוסודיום־אוראט. בדיקה זו חשובה במיוחד כאשר האבחנה אינה ברורה, כאשר מדובר בהתקף ראשון, כאשר יש חום, או כאשר חייבים לשלול זיהום מפרקי. דלקת מפרקים זיהומית יכולה להיראות דומה לגאוט, אך היא מצב דחוף יותר ולכן אסור לפספס אותה (Dalbeth, 2019).
בדיקת חומצת שתן בדם
בדיקת חומצת שתן חשובה, אך אינה מספיקה לבדה. בזמן התקף חריף, רמת חומצת השתן עלולה להיות תקינה זמנית, ולכן תוצאה תקינה אינה שוללת גאוט. מצד שני, אנשים רבים עם חומצת שתן גבוהה לעולם לא יפתחו התקף. לכן בדיקת הדם צריכה להיבחן יחד עם התמונה הקלינית ולעיתים עם הדמיה או בדיקת נוזל מפרק (Dalbeth, 2019; Stamp, 2022).
אולטרסאונד ו־DECT
אולטרסאונד יכול לזהות סימנים אופייניים של משקעי אוראט, כמו double contour sign, טופי ושינויים סביב המפרק. בדיקת Dual-Energy CT יכולה לזהות משקעי אוראט בצורה מדויקת יותר במקרים מסוימים, במיוחד כאשר האבחנה מורכבת או כאשר רוצים להעריך עומס גבישים. המלצות EULAR העדכניות על הדמיה במחלות גבישיות מדגישות את תפקיד האולטרסאונד וה־DECT ככלים משלימים לאבחון ולמעקב, לא כתחליף לחשיבה קלינית (Mandl, 2024; Pârvănescu, 2024).
מצבים שיכולים להיראות כמו גאוט
זיהום במפרק
דלקת מפרקים זיהומית יכולה לגרום לכאב חד, נפיחות, חום ואודם, ולכן היא עלולה להיראות כמו גאוט. אם יש חום גוף, תחושת מחלה כללית, דיכוי חיסוני, פצע סמוך, מפרק תותב או כאב חריג במיוחד – יש צורך בבדיקה רפואית דחופה. במצב כזה אין להסתפק בהשערה שמדובר בגאוט.
פסאודוגאוט ומחלות מפרקים אחרות
פסאודוגאוט, או מחלת גבישי CPPD, יכולה להופיע עם התקף דלקתי חריף, בעיקר בברך או בשורש כף היד. גם דלקת מפרקים שגרונית, דלקת מפרקים פסוריאטית, שבר מאמץ, פציעת גיד או התקף אוסטאוארתריטיס דלקתי יכולים לחקות גאוט. אבחון נכון מונע טיפול לא מתאים ומפחית סיכון לפספוס מחלה אחרת.
טיפול בהתקף גאוט חריף
המטרה: לעצור את הדלקת מהר
בהתקף חריף, המטרה היא להפחית את הדלקת, הכאב והנפיחות מוקדם ככל האפשר. הטיפולים המקובלים כוללים נוגדי דלקת שאינם סטרואידים, קולכיצין או סטרואידים, בהתאם לגיל, מחלות רקע, תפקוד כלייתי, תרופות קבועות וסיכונים אישיים. ההנחיות של ACR ו־EULAR מדגישות שהטיפול צריך להתחיל מוקדם, אך הבחירה בתרופה צריכה להיות אישית וזהירה (FitzGerald, 2020; Richette, 2017).
מנוחה וקירור מקומי
במהלך התקף מומלץ להפחית עומס על המפרק, להגביה את הרגל כאשר מדובר בכף הרגל או הקרסול, ולהשתמש בקירור מקומי אם הוא מקל. אין צורך “לפתוח” את המפרק בכוח בזמן התקף חריף. להפך: תנועה אגרסיבית, עיסוי חזק או מניפולציה על מפרק אדום, חם ונפוח עלולים להחמיר כאב.
לא להתחיל טיפול לבד
למרות שיש תרופות יעילות לגאוט, לא כדאי להתחיל טיפול תרופתי עצמאי בלי רופא. תרופות נוגדות דלקת אינן מתאימות לכל אדם, במיוחד במחלות כליה, כיב קיבה, שימוש במדללי דם, מחלות לב או יתר לחץ דם לא מאוזן. גם קולכיצין וסטרואידים דורשים התאמה רפואית. במקרים של מחלת כליות, בחירת הטיפול מחייבת זהירות מיוחדת (Farquhar, 2024).
טיפול ארוך טווח: למה לא מספיק לטפל רק בהתקף?
הורדת חומצת שתן היא טיפול במחלה, לא רק בכאב
טיפול בהתקף מפחית דלקת, אך אינו ממיס את מאגר גבישי האוראט. כדי למנוע התקפים חוזרים, טופי ונזק מפרקי, יש צורך לעיתים בטיפול קבוע להורדת חומצת שתן. התרופות המרכזיות הן מעכבי קסנטין אוקסידאז, ובראשן אלופורינול, ולעיתים פבוקסוסטט או תרופות אחרות לפי התאמה רפואית. ההנחיות העדכניות ממליצות על גישה של treat-to-target, כלומר התאמת הטיפול עד להשגת יעד חומצת שתן מתאים (FitzGerald, 2020; Stamp, 2022).
למה התקפים עלולים להופיע בתחילת טיפול?
בתחילת טיפול להורדת חומצת שתן, שינוי ברמות האוראט עלול לגרום לתזוזת גבישים ולעיתים דווקא להגביר זמנית סיכון להתקפים. לכן רופאים נוהגים לשלב טיפול מונע דלקת לתקופה מסוימת, בהתאם לסיכון ולמצב המטופל. חשוב להבין שזה אינו אומר שהטיפול “לא עובד”; לעיתים זו תגובה צפויה בתחילת פירוק מאגר הגבישים (FitzGerald, 2020; Dalbeth, 2019).
תזונה בגאוט: מה באמת חשוב?
תזונה עוזרת, אבל אינה מחליפה טיפול כשצריך
שינוי תזונתי יכול להפחית סיכון להתקפים, אך בגאוט מאובחן וחוזר הוא לרוב אינו מספיק לבדו. הפחתת אלכוהול, במיוחד בירה ומשקאות חריפים, צמצום משקאות ממותקים, ירידה מתונה במשקל ושיפור דפוסי אכילה יכולים לעזור. עם זאת, אין צורך להיכנס לדיאטה קיצונית. תזונה קיצונית, צום או ירידה מהירה מדי במשקל עלולים דווקא להעלות זמנית חומצת שתן ולהחמיר סיכון להתקף (Danve, 2021).
מה כדאי להגביל?
מזונות עתירי פורינים כמו איברים פנימיים, כמויות גדולות של בשר אדום ופירות ים מסוימים עשויים להעלות עומס אוראט אצל חלק מהאנשים. משקאות ממותקים בפרוקטוז ואלכוהול קשורים גם הם לסיכון מוגבר. מנגד, מוצרי חלב דלי שומן, תזונה עשירה בירקות, דפוס תזונה מאוזן ושתייה מספקת יכולים להשתלב בתוכנית מניעה. חשוב להתאים את ההמלצות לאדם, לרקע הבריאותי ולתרופות שהוא נוטל (Danve, 2021).
גאוט ומחלות נלוות
למה צריך לבדוק גם לב, כליות וסוכר?
גאוט מופיע לעיתים קרובות יחד עם יתר לחץ דם, סוכרת, השמנה, מחלת כליות ומחלות לב וכלי דם. לכן אבחון גאוט הוא הזדמנות לבדוק תמונה בריאותית רחבה יותר: לחץ דם, תפקודי כליות, סוכר, שומנים בדם, תרופות קבועות והרגלי חיים. מחלות נלוות משפיעות גם על בחירת הטיפול בהתקף וגם על בחירת התרופה להורדת חומצת שתן (Dehlin, 2020; Andrés, 2023).
גאוט אינו “בעיה של מפרק בלבד”
כאשר מתייחסים לגאוט רק כאל כאב בבוהן, מפספסים את העובדה שמדובר במחלה מטבולית־דלקתית עם השלכות רחבות. טיפול נכון כולל מניעת התקפים, שמירה על תפקוד מפרקים, הפחתת עומס גבישים, טיפול בגורמי סיכון ומעקב רפואי. לכן אנשים עם התקפים חוזרים צריכים תוכנית מסודרת ולא רק תרופה נקודתית בזמן כאב.
כירופרקטיקה וגאוט: האם זה יכול לעזור?
כירופרקטיקה אינה מטפלת בדלקת הגאוט עצמה
חשוב לומר בבירור: כירופרקטיקה אינה ממיסה גבישי אוראט, אינה מורידה חומצת שתן, ואינה מחליפה טיפול רפואי בהתקף גאוט. בזמן שמפרק חם, אדום, נפוח וכואב מאוד, אין לבצע עליו מניפולציה, עיסוי אגרסיבי או תנועה חזקה. מצב כזה דורש אבחון רפואי וטיפול אנטי־דלקתי מתאים לפי רופא.
מתי כירופרקטיקה יכולה להועיל?
כירופרקטיקה יכולה להיות גורם מסייע סביב גאוט, בעיקר בשלבים שבין התקפים או לאחר שההתקף החריף נרגע. התקף בכף הרגל, בקרסול או בברך גורם לאדם לשנות הליכה, להעמיס על הגב, הירך או הרגל השנייה, ולעיתים לפתח כאבי שריר־שלד משניים. במקרים כאלה כירופרקטור יכול לסייע בהערכת תנועה, שיפור תפקוד מפרקי שאינו מודלק, הדרכה לחזרה הדרגתית להליכה, התאמת עומסים וטיפול בכאבי גב, אגן או גפה שנוצרו כפיצוי (Trager, 2024).
תפקיד בטוח: תנועה, תפקוד והפניה בזמן
כירופרקטור אחראי צריך לזהות מתי הכאב מתאים לגאוט פעיל ומתי יש צורך בהפניה לרופא. לאחר האבחון והטיפול הרפואי, ניתן לשלב טיפול שמרני לשיפור תנועה, הפחתת עומס, חיזוק והחזרה לפעילות. הערך של כירופרקטיקה כאן אינו בטיפול בגורם המטבולי, אלא בניהול ההשלכות השריר־שלדיות ובהפחתת כאבים משניים.
מתי לפנות לרופא בדחיפות?
התקף ראשון או מפרק חם ונפוח
כל התקף ראשון של מפרק חם, אדום ונפוח מצדיק בדיקה רפואית. גם אם התמונה “נראית כמו גאוט”, צריך לשלול זיהום מפרקי או סיבה אחרת. הדבר חשוב במיוחד כאשר יש חום, צמרמורת, מחלת רקע משמעותית, דיכוי חיסוני, סוכרת, מפרק תותב או פצע באזור.
כאב שאינו משתפר
אם ההתקף אינו משתפר, אם הכאב מחמיר למרות טיפול, אם מופיעים תסמינים כלליים, או אם יש התקפים חוזרים בתדירות גבוהה – צריך לפנות לרופא. גאוט שאינו מטופל כראוי עלול להתקדם, אך טיפול נכון יכול להפחית משמעותית התקפים ונזק מפרקי.
איך נראית תוכנית טיפול יעילה בגאוט?
שלב ראשון: אבחנה ברורה
השלב הראשון הוא לוודא שמדובר בגאוט ולא במצב אחר. האבחנה מבוססת על סיפור קליני, בדיקה גופנית, בדיקות דם ולעיתים בדיקת נוזל מפרק או הדמיה. אבחנה מדויקת חשובה במיוחד לפני התחלת טיפול ארוך טווח.
שלב שני: טיפול מהיר בהתקף
כאשר יש התקף חריף, יש לטפל בדלקת מוקדם. הבחירה בין נוגדי דלקת, קולכיצין או סטרואידים תלויה במטופל. במקביל, מורידים עומס מהמפרק, משתמשים באמצעים מקומיים להקלה ונמנעים ממניפולציות או פעילות אגרסיבית במפרק המודלק.
שלב שלישי: מניעה ארוכת טווח
לאחר שההתקף נרגע, יש להעריך האם יש צורך בטיפול להורדת חומצת שתן. אנשים עם התקפים חוזרים, טופי, מחלת כליות, רמות גבוהות מאוד של חומצת שתן או נזק מפרקי זקוקים בדרך כלל לתוכנית מניעה מסודרת. טיפול כזה דורש מעקב, התאמת מינון ובדיקות תקופתיות (FitzGerald, 2020; Stamp, 2022).
שלב רביעי: שיקום תנועה ואורח חיים
לאחר התקף, אנשים רבים ממשיכים ללכת בזהירות או להימנע מעומס גם כשהדלקת כבר נרגעה. כאן נכנסים תרגול, חזרה הדרגתית להליכה, חיזוק שרירים, התאמת נעליים במקרה הצורך וניהול עומסים. כירופרקטיקה, פיזיותרפיה או טיפול תנועתי יכולים להשתלב בשלב זה כאשר יש כאב מכני משני או ירידה בתפקוד.
טעויות נפוצות בגאוט
טעות: לבדוק רק חומצת שתן
בדיקת חומצת שתן היא כלי חשוב, אך היא אינה אבחנה מלאה. רמה תקינה בזמן התקף אינה שוללת גאוט, ורמה גבוהה ללא תסמינים אינה מוכיחה התקף. צריך להסתכל על האדם כולו, לא על מספר בודד.
טעות: לקחת אנטיביוטיקה בלי אבחנה
גאוט אינו זיהום ולכן אינו מטופל באנטיביוטיקה. מצד שני, זיהום מפרקי יכול להיראות כמו גאוט. לכן אסור לנחש: מפרק חם, נפוח וכואב מאוד, במיוחד בהתקף ראשון, דורש הערכה רפואית.
טעות: להפסיק טיפול להורדת חומצת שתן בזמן התקף
מטופלים רבים מפסיקים טיפול קבוע כאשר מופיע התקף, מתוך מחשבה שהתרופה גרמה לו. בפועל, שינוי חד בטיפול עלול לבלבל את המעקב ולעיתים להחמיר חוסר יציבות ברמות האוראט. החלטה על התחלה, הפסקה או שינוי טיפול צריכה להיעשות עם רופא (FitzGerald, 2020).
טעות: לחשוב שדיאטה בלבד תמיד מספיקה
תזונה חשובה, אך גאוט חוזר הוא לרוב מחלה שדורשת טיפול רפואי מסודר. אדם יכול לאכול “בריא” ועדיין לסבול מגאוט בגלל גנטיקה, תפקוד כליות, תרופות או גורמים מטבוליים. לכן אין להאשים את המטופל; צריך לטפל נכון.
סיכום: גאוט הוא מצב ניתן לטיפול, בתנאי שמאבחנים ומנהלים אותו נכון
גאוט הוא דלקת מפרקים גבישית שכיחה וכואבת מאוד, הנגרמת מהצטברות גבישי אוראט. הוא מתבטא בהתקפים פתאומיים של כאב, נפיחות, חום ואודם במפרק, לרוב בכף הרגל אך לא רק. המחלה נפוצה יותר בגברים, עולה עם הגיל, ונמצאת בעלייה עולמית לצד השמנה, מחלות כליה ומחלות מטבוליות.
האבחון מבוסס על שילוב בין סיפור קליני, בדיקה, בדיקות דם, ולעיתים בדיקת נוזל מפרק או הדמיה. הטיפול בהתקף החריף מתמקד בהפחתת דלקת וכאב, בעוד שהטיפול הארוך טווח נועד להוריד חומצת שתן, למנוע התקפים ולהמיס מאגרי גבישים. שינויי תזונה ואורח חיים חשובים, אך אינם תמיד מספיקים לבדם.
כירופרקטיקה יכולה להועיל כטיפול תומך לאחר שההתקף החריף נרגע, בעיקר כאשר יש כאבי שריר־שלד משניים, שינויי הליכה, כאבי גב או מגבלה תפקודית. היא אינה תחליף לטיפול רפואי בגאוט ואינה מתאימה למניפולציה על מפרק מודלק. הגישה הנכונה היא שילוב: אבחון רפואי מדויק, טיפול תרופתי מתאים, מניעה ארוכת טווח, תנועה הדרגתית ותמיכה תפקודית לפי הצורך.
References:
Andrés, M. (2023). Gout and cardiovascular disease: Mechanisms, risk estimations, and the impact of therapies. Gout, Urate, and Crystal Deposition Disease, 1(3), 152-166. https://doi.org/10.3390/gucdd1030014
Dalbeth, N., Choi, H. K., Joosten, L. A. B., Khanna, P. P., Matsuo, H., Perez-Ruiz, F., & Stamp, L. K. (2019). Gout. Nature Reviews Disease Primers, 5, 69. https://doi.org/10.1038/s41572-019-0115-y
Dehlin, M., Jacobsson, L., & Roddy, E. (2020). Global epidemiology of gout: Prevalence, incidence, treatment patterns and risk factors. Nature Reviews Rheumatology, 16(7), 380-390. https://doi.org/10.1038/s41584-020-0441-1
Farquhar, H., Gaffo, A., & Stamp, L. K. (2024). Safety and efficacy of gout treatments in people with renal impairment. Exploration of Musculoskeletal Diseases, 2, 360-374. https://doi.org/10.37349/emd.2024.00062
FitzGerald, J. D., Dalbeth, N., Mikuls, T., Brignardello-Petersen, R., Guyatt, G., Abeles, A. M., Gelber, A. C., Harrold, L. R., Khanna, D., King, C., Levy, G., Libbey, C., Mount, D., Pillinger, M. H., Rosenthal, A., Singh, J. A., Sims, J. E., Smith, B. J., Wenger, N. S., … Neogi, T. (2020). 2020 American College of Rheumatology guideline for the management of gout. Arthritis Care & Research, 72(6), 744-760. https://doi.org/10.1002/acr.24180
GBD 2021 Gout Collaborators. (2024). Global, regional, and national burden of gout, 1990 – 2020, and projections to 2050: A systematic analysis of the Global Burden of Disease Study 2021. The Lancet Rheumatology, 6(8), e507-e517. https://doi.org/10.1016/S2665-9913(24)00117-6
Mandl, P., D’Agostino, M. A., Navarro-Compán, V., Geßl, I., Sakellariou, G., Abhishek, A., Becce, F., Dalbeth, N., Ea, H.-K., Filippucci, E., Hammer, H. B., Iagnocco, A., de Thurah, A., Naredo, E., Ottaviani, S., Pascart, T., Pérez-Ruiz, F., Pitsillidou, I. A., Proft, F., … Filippou, G. (2024). 2023 EULAR recommendations on imaging in diagnosis and management of crystal-induced arthropathies in clinical practice. Annals of the Rheumatic Diseases, 83(6), 752-759. https://doi.org/10.1136/ard-2023-224771
Pârvănescu, C. D., Chisălău, B. A., Dinescu, S.-C., & Băicuş, C. (2024). Ultrasound features in gout: An overview. Medical Sciences, 12(3), 37. https://doi.org/10.3390/medsci12030037
Qaseem, A., Harris, R. P., Forciea, M. A., & Clinical Guidelines Committee of the American College of Physicians. (2017). Management of acute and recurrent gout: A clinical practice guideline from the American College of Physicians. Annals of Internal Medicine, 166(1), 58-68. https://doi.org/10.7326/M16-0570
Richette, P., Doherty, M., Pascual, E., Barskova, V., Becce, F., Castañeda-Sanabria, J., Coyfish, M., Guillo, S., Jansen, T. L., Janssens, H., Lioté, F., Mallen, C., Nuki, G., Perez-Ruiz, F., Pimentao, J., Punzi, L., Pywell, T., So, A., Tausche, A.-K., … Bardin, T. (2017). 2016 updated EULAR evidence-based recommendations for the management of gout. Annals of the Rheumatic Diseases, 76(1), 29-42. https://doi.org/10.1136/annrheumdis-2016-209707
Stamp, L. K., & Dalbeth, N. (2022). Critical appraisal of serum urate targets in the management of gout. Nature Reviews Rheumatology, 18(10), 603-609. https://doi.org/10.1038/s41584-022-00816-1
Trager, R. J., Bejarano, G., Perfecto, R.-P. T., Blackwood, E. R., & Goertz, C. M. (2024). Chiropractic and spinal manipulation: A review of research trends, evidence gaps, and guideline recommendations. Journal of Clinical Medicine, 13(19), 5668. https://doi.org/10.3390/jcm13195668