שברי מאמץ – אבחון וטיפול נדרשים כעת כדי למנוע כאבים כרוניים ואולי אף התפתחות של שבר מלא. שברי מאמץ והסימנים והתסמינים הנלווים להם שכיחים בקרב טירונים, רקדנים ואתלטים. מדובר בשבר זעיר שנוצר באחת מהעצמות נושאות המשקל בגפה התחתונה.
גורמים לשברי מאמץ וכאבים ברגליים כוללים בעיקר אימונים קשים מידי. אבחון וטיפול מדויקים חשובים למניעת כאבים כרוניים ברגליים. עומסים חוזרים ונשנים על אזורים מסוימים על העצם עלולים לגרום לנזקים מקומיים בעצם. כאשר הנזקים נגרמים מהר יותר מהיכולת הגוף לתקנם התוצאה תהייה שברי מאמץ.
בניגוד לשבר מאמץ, שבר פתולוגי נגרם עקב עומסים רגילים בנקודות חלשות לאורך העצם. נקודות חולשה בעצם נוצרות בעקבות הפרעה פתולוגית כגון אוסטאופורוזיס, דלקת זיהומית, גידול סרטני ועוד. חשוב לאבחן שבר מאמץ באופן מהיר. אבחון מוקדם עשוי למנוע התפתחות נזקים כרוניים וקושי בריפוי. במקרה של שברי מאמץ – אבחון וטיפול מהירים מעלים את הסבירות ולחזור לאורח חיים פעיל.
שברי מאמץ אבחון וטיפול – רקע
שברי מאמץ הם פציעות נפוצות של שימוש יתר המתרחשות אצל ספורטאים ואנשי צבא. קבוצה נוספת שעלולה לפתח בשבר מסוג זה הם בני הנוער שבילו את רוב שנותיהם מול מסך הטלוויזיה ו/או המחשב ובגיל שבע עשרה וחצי הם מחליטים להתגייס לסיירת ופותחים בפעילות גופנית מטורפת. שברי מאמץ נגרמים על ידי עומס חוזר ונשנה על העצם, וכתוצאה מכך מתפתח סדק זעיר בעצם. שברי מאמץ יכולים להשפיע על כל עצם, אך הם נפוצים בעיקר בגפיים התחתונות:
- בשוקה, בעצמות המטטרסל בכפות הרגליים ובצוואר הירך
סימפטומים אפשריים המתפתחים בגין שברי מאמץ עלולים לכלול כאב, נפיחות, אדמומיות, רגישות למגע, קושי לרוץ לקפוץ ואפילו ללכת. האבחנה של שברי מאמץ מבוססת על היסטוריה קלינית, בדיקה גופנית ומחקרי הדמיה. הטיפול בשברי מאמץ תלוי במיקום, בחומרה ובסיכון לתזוזה או אי איחוד של השבר. עקרונות הטיפול העיקריים הם מנוחה יחסית, שיכוך כאבים וחזרה הדרגתית לפעילות. אסטרטגיות מניעה כוללות אימון מתאים, תזונה והנעלה.
שברים שכיחים הנגרמים ממאמץ
שברי מאמץ שכיחים יותר בגפה התחתונה לעומת הגפה העליונה. הם מתרחשים:
- 23.6% מהמקרים בעצם השוק (Tibial)
- 17.6% מהמקרים בעצם הסירה בכף הרגל (Navicular)
- 16.2% מהמקרים בעצמות המסרק (Metatarsal)
- 15.5% מהמקרים בעצם השוקית (Fibula)
- 6.6% מהמקרים בעצם הירך (Femur)
- 1.6% מהמקרים באגן (Pelvis)
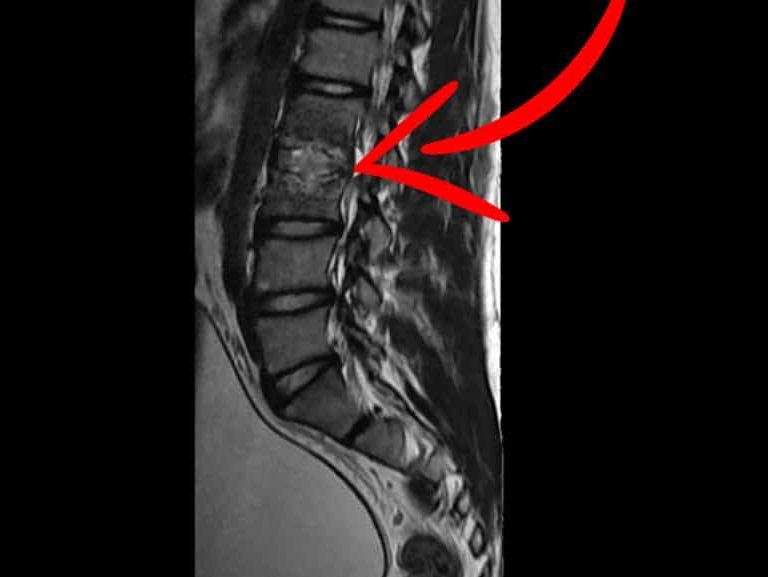
- 0.6% מהמקרים בעמוד השדרה (Spine)
התפתחות שברים בגפה העליונה בעקבות מאמץ אינם שכיחים ועלולים להתפתח בקרב משתתפים בענפי ספורט הכרוכים בזריקה והטלה חוזרים ונשנים.
שברי מאמץ – גורם עיקרי אחד
הגורם העיקרי להתפתחות שברי מאמץ הם עומסי יתר חוזרניים. כול מי שחושף את העצמות שלו לעומסים חריגים מצוי ברמת סיכון מוגברת להתפתחות שברי מאמץ. אצלנו בארץ התופעה הזאת שכיחה בעיקר בקרב טירונים והמצויים במסלול ההכשרה שלהם הכולל ריצות, מסעות ועמידות ממשוכת על הרגליים. עומסים דומים ולעתים אף גדולים יותר מוטחים על רגליהם של ספורטאים כולל רקדנים, כדורסלנים וכדורגלנים ובעיקר על רגליהם של אלה העוסקים בספורט אתגרי כגון רצי מרתון, משתתפי תחרות איש הברזל, טריאתלון ועוד.
גורמי סיכון
מגוון גורמי סיכון המעלים את הסבירות להתפתחות שברי מאמץ כוללים:
מגדר
שברי מאמץ שכיחים יותר אצל נשים באופן כללי. שכיח יותר בקרב נשים הסובלות מתסמונת המשולשת של הספורטאית (The Female Athlete Triad): תת אכילה, מחזור הוסת לא סדיר, ריכוז מינרלים נמוך בעצמות.
אורח חיים
שברי מאמץ שכיחים יותר בקרב אלו המרבים לשתות אלכוהול (מעל 10 כוסות בשבוע) ובקרב מעשנים
חוסר תזונתי
חסכים תזונתיים מסוימים עלולים לעלות את הסיכון להתפתחות שברי מאמץ. בין היתר נמנה חוסר בוויטמין D, חוסר בסידן ועוד
אי הקפדה על כללי האימון הגופני הנכון
כול אדם שאינו מקפיד על כללי אימון בסיסיים, גם אם הוא בנוי לתלפיות, נמצא ברמת סיכון להתפתחות שברי מאמץ. בין העקרונות שחשוב להתאמן על פיהם נציין:
- הימנעות משינויים מהירים מידי בעצימות האימון הגופני
- ריצה על משטחים קשיחים
- נעליים לא מתאימות
- אי הקפדה על חימום ועוד
מבנה ותפקוד גופני לקויים
מגוון ליקויים גופניים וביו מכניים מעלים את הסיכון להתפתחות שברי מאמץ בגפה התחתונה. בין הליקויים נציין:
- אורך רגליים שונה
- חוסר איזון שרירי ברגליים
- רגלי O או רגלי X
- כפות רגליים שטוחות או גבוהות ועוד
סימנים ותסמינים
הסימנים והתסמינים העיקריים במצב של שבר המתפתח בגלל מאמץ כוללים כאבים ורגישות הממוקמים על העצם המעורבת:
- כאבים בכף הרגל כאשר הפגיעה היא בעצמות המסרק
- כאב בשוק כאשר השבר ממוקם בכל מקום לאורך עצם השוק
- כאבי ברכיים כאשר הפגיעה היא בחלק המקורב של עצם השוק
- כאבים בירך כאשר הפגיעה היא בצוואר עצם הירך
- כאב במפשעה כאשר הפגיעה היא באגן
הכאבים הם קבועים, מחמירים בתנועה, אינם פוחתים במנוחה ואף עלולים להעיר אתכם משינה. באזור שבר המאמץ עלולים להתפתח גם נפיחות ורגישות למגע. צפויים מגבלות תנועה ותפקוד.
אבחון שברי מאמץ
יש לקחת בחשבון שבר מאמץ בכול חולה המתלונן על כאבים ונפיחות לאחר מאמץ חריג ללא רקע טראומתי. האבחון יתבצע באמצעות:
- לקיחת היסטוריה רפואית
זאת תכלול שאלות כגון מה ואיפה כואב? מתי החלו הכאבים? מה מקל על הכאבים? מה מחמיר את הכאבים? לאחר השלב הזה נעבור לבדיקה הגופנית.
- בדיקה גופנית
בבדיקה הגופנית נתבונן על אופן התנועה/עמידה של החולה, נבקש מהחולה לנתר קלות על הרגל הפצועה (Hop test), נעשה שימוש במבחן המזלג (Tuning fork test) נמשש את העצם המעורבת ועוד.
- אמצעי הדמיה
לצורך אבחון נוכל להיעזר באמצעי הדמיה. צילום רנטגן עלול שלא להראות את השבר עד אפילו 10 שבועות לאחר תחילת הפציעה. מיפוי עצמות וסריקת MRI נחשבים ליותר רגישים לשברי מאמץ ועשויים להיות לעזר רב.
אבחנה מבדלת של שברי מאמץ
מלבד שבר מאמץ כאבים בעצם השוק עלולים להיגרם ממגוון רחב של פגיעות שכל אחת מהן מהווה תסמונת כאב שונה המצריכה טיפול שונה. כך למשל אנו עלולים לאבחן כ"שבר מאמץ" את:
- "תסמונת המדור" (compartment syndrome)
- "שין ספלינט"
האבחנה המבדלת מתבססת על לקיחת היסטוריה רפואית, בדיקה פיזית קפדנית שמסגרתה נאתר את מקום הכאב וננסה להגבירו ושימוש באמצעי הדמיה.
שין ספלינט
שין ספלינט היא תסמונת כאב בשוק (ורק בשוק) שמקורה נזק בנקודת החיבור של השרירים עם מעטפת עצם השוק. כך למשל "תסמונת עומס פנימי של עצם השוק" (Medial tibial stress syndrome) – סוג של שין ספלינט – מתפתח נזק ודלקת בנקודת החיבור של השרירים הפנימיים של עצם השוק עם עצם השוק. התוצאה כאבים ורגישות לאורך חלק נרחב מהחלק הפנימי של עצם השוק. ברוב המקרים הכאבים הנגרמים בגלל שין ספלינט ייעלמו במנוחה.
הכאבים בשברי מאמץ בעצם השוק יהיו מרוכזים בנקודה אחת על העצם ויופיעו במצב של פעילות ובמצב של מנוחה. לחיצה על נקודה זאת תייצר כאב חד. במצבים מתקדמים הכאבים עלולים להפריע למהלך השינה.
תסמונת המדור
התסמינים בתסמונת המדור (Compartment syndrome) כוללים כאב חריף ואובדן תפקוד של הרגל בגלל חסימה של זרימת הדם לרגל. במצב של מנוחה הכאב הנובע מתסמונת המדור פוחת באופן דרסטי. הכאבים והפגיעה התפקודית בשברי מאמץ לא פוחתים בעת מנוחה ואף עלולים להעיר את הפצוע משנתו. מבחן ניתור (Hop test) על הרגל הפצועה יעצים את הכאב שנובע משבר המאמץ אך לא את הכאב שנובע מתסמונת מדור או משין ספלינט. גם שימוש במבחן המזלג עשוי להעצים כאב מקומי מעל נקודת השבר ולא יעצים כאב שנובע מפתולוגיות אחרות.
גם המיקום של הכאב עשוי להעניק לנו רמז לגבי האבחון. כאבי שין ספלינט של השריר השוקתי הקדמי יופיעו בחלק הקדמי פנימי התחתון של עצם השוק, כאבי שין ספלינט של השרירי השוקתי האחורי יופיעו בחלק הקדמי חיצוני תחתון של עצם השוק, תסמונת המדור תגרום לכאבים בחלק החיצוני של עצם השוק עם נפיחות מודגשת, עור מתוח וחיוור ואילו כאבים הנובעים משברי מאמץ יהיו ממוקדים ויכולים, תלוי במיקום הנזק, להופיע בכל מקום לאורך עצם השוק לפנים. בצילום רנטגן יופיעו סימנים לשבר מאמץ ולא של הפתולוגיות האחרות.
שברי מאמץ בכף הרגל
מלבד שברי מאמץ כאבים בכף רגל עלולים להיגרם ממספר פתולוגיות שונות ובכללן:
- "דורבן" או דלקת ברקמה הפלנטרית (Plantar fasciitis)
- פציעה של עצב על שם מורטון (Morton neuroma)
- דלקת בכרית כף הרגל (Metatarsalgia) ועוד
שבר מאמץ באחת מעצמות המסרק יגרמו לכאבים ממוקדים בכף רגל ונפיחות. הכאבים בגין דלקת ברקמה הפלנטרית יכולים להופיע בכול מקום בכף הרגל, כאבים שכרית כף הרגל יהיו ממוקדים לראשים של עצמות המסרק וכאבים בגלל דלקת עצב על שם מורטון יופיעו עם לחיצה לרוב, בין האצבעות השלישית והרביעית. צילום רנטגן או מיפוי עצמות עשוי לזהות שבר מאמץ ודורבן בלבד.
טיפול בשברי מאמץ
הטיפול בשבר מסוג זה צריך להתחיל מיד עם אבחונו. איחור בטיפול וניהול עלולים לעכב באופן משמעותי את ההחלמה. רוב שברי המאמץ יחלימו אם תינתן להם המנוחה והזמן הנדרשים. מנוחה אין משמעותה כניסה למיטה ויציאה ממנה רק לאחר שהעצם החלימה. מנוחה ממושכת במיטה לא זו בלבד שלא תועיל אלא תגרום לניוון נזקים ואף תאט את ההחלמה. כול שנדרש הוא מעבר לפעילות שאינה גורמת לכאבים. מומלץ לעבור לפעילות גופנית חלופית שאינה יוצרת עומסים על העצם השבורה כגון אימון קרוס, פעילות בתוך המים או רכיבת אופניים ובלבד שאלו לא יגרמו לכאב.
מנוחה יחסית זאת עשויה להימשך חודש עד שלושה חודשים תלוי בחומרת הבעיה. מלבד מנוחה והימנעות מריצה יש לשקול שימוש בחבישה, קביים ושימוש בלייזר רך. לעיתים רחוקות יהיה צורך בנטילת תרופות נוגדות דלקת ובמקרים קיצוניים גם התערבות כירורגית כאשר הנזק לעצם מחמיר. מומלץ להעשיר את התזונה באמצעות (800 IU) של ויטמין D ליום ו (2,000 mg) של סידן ליום.
שיקום ומניעה של שברי מאמץ
על מנת למנוע הישנות של שברים על רקע מאמצים חשוב לא לדלג על השלב השיקומי. את השלב הזה נתחיל במקביל לביצוע השלבים המתקדמים של הטיפול. בשלב השיקומי אנו חושפים את העצם לעומס הדרגתי ומאפשרים לגוף לבנות את העצם ולחזקה. כדי למנוע הישנות של שבר המאמץ יש להפנים: אל תרוץ עם כאב. כאב או אפילו רגישות מחייבת אתכם לעצור ולבדוק מה הגורם. עומס יתר ישפיע תחילה על השריר ורק לאחר מכן יזלוג הנזק את העצם.
דבר חשוב נוסף הוא זיהוי של מנגנון הפציעה. חשוב להבין מה עומד בבסיס הפציעה. ללא זיהוי המנגנון שבר המאמץ עלול לחזור. יש להבין:
- מדובר בעומס יתר פשוט עקב אימון יתר?
- האם קיים ליקוי בטכניקת הריצה
- או שמדובר בליקוי מבני כמו אורך רגליים לא שווה?
- השריר או השרירים חלשים או גמישים מידי?
- האם אתם סובלים מסבוב יתר פנימה (פרונציה) של אחת או של שתי כפות הרגליים?
- נעליים?
- מדרסים?
צריכת ויטמין D וסידן עשויים להועיל במניעת התפתחות שברים על רקע מאמצים עם זאת הדבר אינו חד משמעי. מחקרים שנערכו בנושא לא הצליחו להוכיח זאת באופן חד וברור. ובכל זאת ההמלצות כוללות צריכת כמות יומית בת (800 IU) של ויטמין D וצריכת כמות יומית בת (2,000 mg) של סידן.
References:
Kahanov L, Eberman LE, Games KE, Wasik M. Diagnosis, treatment, and rehabilitation of stress fractures in the lower extremity in runners. Open Access J Sports Med. 2015;6:87-95.
Nattiv A, Puffer JC, Green GA. Stress fractures: clinical features and diagnostic considerations. Sports Med Arthrosc Rev. 1997;5(4):237-246.
Wright AA, Hegedus EJ, Lenchik L, Kuhn KJ, Santiago L, Smoliga JM. Diagnostic accuracy of various imaging modalities for suspected lower extremity stress fractures: a systematic review with evidence-based recommendations for clinical practice. Am J Sports Med. 2016;44(1):255-263.
Tenforde AS, Fredericson M. Influence of sports participation on bone health in the young athlete: a review of the literature. PM R. 2011;3(9):861-867.
Zaremski JL, Horodyski M, Herman DC, Vincent HK. Prevention of lower extremity stress fractures in athletes: a systematic review. Phys Sportsmed. 2018;46(3):241-251.
Kaeding CC, Miller T. Treatment of stress fractures: a critical analysis review. JBJS Rev. 2014;2(7).
Hetsroni I, Nyska M, Ben-Sira D, Mann G, Segal O, Maoz G et al. Analysis of foot structure in athletes sustaining proximal fifth metatarsal stress fracture. Foot Ankle Int. 2010;31(3):203-211.
Shindle MK, Endo Y, Warren RF et al. Stress fractures about the tibia, foot, and ankle. J Am Acad Orthop Surg. 2012;20(3):167-176.
Fredericson M, Jennings F, Beaulieu C et al. Stress fractures in athletes: diagnosis and management of femoral neck stress fractures in runners. Top Magn Reson Imaging. 2006;17(5):309-315.
Arendt EA, Agel J, Heikes C et al. Stress injuries to bone in college athletes: a retrospective review of experience at a single institution. Am J Sports Med. 2003;31(6):959-968.