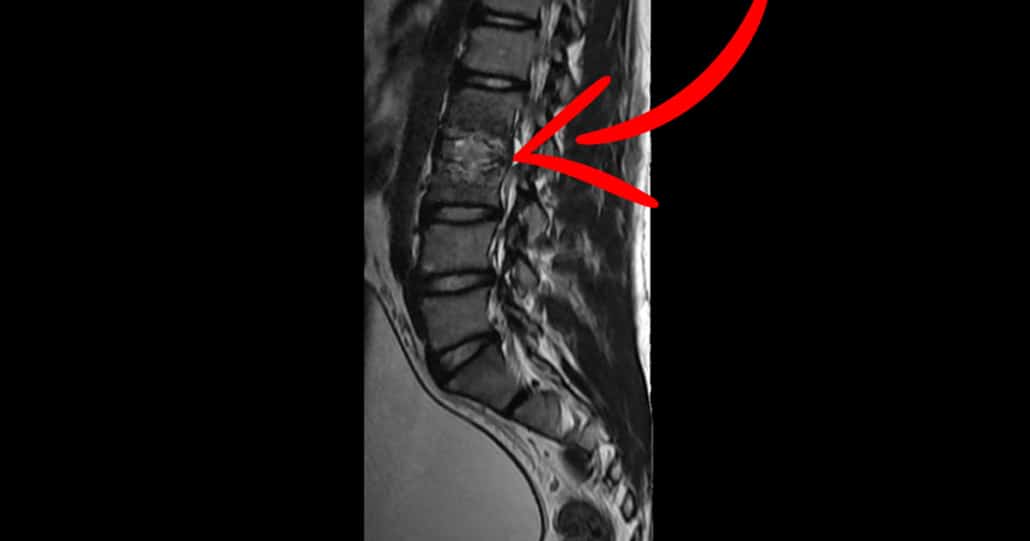
כאבי גב בגלל דלקת זיהומית אינם שכיחים אך חשוב להיות מודע להפרעה הבריאותית הזאת. כאבי גב הן מהבעיות השכיחות ביותר לאדם. כאבים אלו החלו כנראה מאז הזדקפות האדם ונגרמים בגלל סיבות וגורמי סיכון שונים. לרוב, כאבי הגב נגרמים בגלל סיבה מכנית. כלומר, מתיחת שריר, פריצת דיסק, פציעות, מצבים ניווניים ועוד. עם זאת בחלק קטן מהמקרים הכאבים הללו יכולים לנבוע מדלקת זיהומית.
סוגים מסוימים של זיהומים עלולים לגרום לכאבי גב. בין הזיהומים מהסוג הזה נמנה אוסטאומיאליטיס חולייתית, מורסה אפידורלית בעמוד השדרה, זיהומים בחלל הדיסק וזיהומים בכליות. כאשר מדובר בדלקת זיהומית בעמוד השדרה לאבחון ולטיפול מהירים יש תפקיד דרמטי במניעת נזקים בלתי הפיכים. בכל מקרה של כאבי גב חשוב שהקלינאי יבצע אבחנה מבדלת כדי לשלול דלקת זיהומית.
כאבי גב בגלל דלקת זיהומית – רקע
כאבי גב הם אחת התלונות הרפואיות הנפוצות ביותר בעולם, כאשר כ-80% מהאוכלוסייה יסבלו מהם לפחות פעם אחת במהלך חייהם. הסיבות לכאבי גב הן רבות וכוללות החל מגורמים מכאניים ופציעות שריר-שלד (כ-90% מהמקרים) גורמי אורח חיים (ישיבה, השמנה ועוד), מחלות פרקים וגם זיהומים. אחת הסיבות הפחות שכיחות היא חדירת חיידק לזרם הדם, והגעתו לאחד מחלקי עמוד השדרה. אלה יכולים להיות אחת החוליות או אחד הדיסקים הבין חולייתיים. אך חשוב לזכור שלא תמיד ברור מה מקור הזיהום. למעשה בקרב 30% – 70% מכלל החולים עם דלקת זיהומית בגב לא ברור מה מקור הזיהום.
שכיחות של דלקת זיהומית בעמוד השדרה
השכיחות של דלקת זיהומית בעמוד השדרה (למשל, Vertebral Osteomyelitis או Spondylodiscitis) נמצאת במגמת עלייה בעשורים האחרונים. נכון לשנת 2026 היא מוערכת בכ-2.2 עד 10 מקרים לכל 100,000 איש בשנה במדינות המערב. המחלה שכיחה משמעותית בקרב מבוגרים. השכיחות עולה בחדות מעל גיל 50, ומגיעה לשיאה (כ-1.5 מקרים ל-100,000) בקבוצת הגיל של 70-79 שנים. זיהומים בעמוד השדרה שכיחים בערך פי 2 בגברים לעומת נשים. בקרב ילדים וצעירים מתחת לגיל 20, השכיחות נמוכה מאוד ועומדת על כ-0.3 לכל 100,000 איש. האזור השכיח ביותר לזיהום הוא עמוד השדרה המותני (כ-58% מהמקרים), לאחר מכן עמוד השדרה החזי (30%) והצווארי (11%)
בשנים האחרונות קיימת מגמת עלייה בשכיחות של דלקות זיהומיות בעמוד השדרה. העלייה בשכיחות מוסברת במספר גורמים דמוגרפיים ורפואיים. ככל שתוחלת החיים עולה, גדל מספר האנשים עם מחלות רקע כרוניות (כמו סוכרת) המעלות את הסיכון לזיהום. גורם נוסף לכך היא הזמינות גבוהה של בדיקות MRI שמאפשרת לזהות מקרים שבעבר לא אובחנו או הוגדרו ככאבי גב כלליים. כמו כן ישנה עלייה בשימוש במכשירים פולשניים (כמו צנתרים) וניתוחי עמוד שדרה ואלה מעלים את הסיכון לזיהומים משניים. בקרב מטופלים שעוברים ניתוחי גב, שכיחות הזיהום עומדת על כ-1.5% עד 3.1%.
מה גורם לדלקת זיהומית בעמוד השדרה?
דלקת זיהומית בעמוד השדרה (Spinal Infection) נגרמת כאשר מחוללי מחלה, לרוב חיידקים, אך לעיתים גם פטריות או נגיפים, חודרים לרקמות עמוד השדרה. הגורמים והדרכים העיקריים להיווצרות הזיהום:
מחוללי הזיהום (הפתוגנים)
- חיידקים: הגורם השכיח ביותר (כ-70% מהמקרים) הוא החיידק סטפילוקוקוס אאוראוס (Staphylococcus aureus), כולל זנים עמידים לאנטיביוטיקה כמו MRSA. חיידקים נוספים כוללים E. coli וסטרפטוקוקוס.
- שחפת (Tuberculosis): זיהום שחפתי של עמוד השדרה (מחלת פוט) עדיין מהווה גורם משמעותי בחלקים מסוימים בעולם.
- פטריות ונגיפים: נפוצים פחות, ומופיעים בעיקר אצל אנשים עם מערכת חיסון מוחלשת מאוד.
דרכי חדירת הזיהום לעמוד השדרה
הזיהום אינו מתחיל בדרך כלל בעמוד השדרה עצמו, אלא מגיע אליו באחת מהדרכים הבאות:
- דרך זרם הדם (Hematogenous spread): הדרך השכיחה ביותר. זיהום ממקור מרוחק בגוף (כמו דלקת בדרכי השתן, זיהום בעור, דלקת ריאות או אפילו לאחר טיפול שיניים) נודד דרך הדם ומתיישב בחוליות או בדיסק.
- חדירה ישירה (Direct Inoculation): זיהום שנוצר בעקבות טראומה, פציעה חודרת, הזרקות לעמוד השדרה או כסיבוך לאחר ניתוח גב.
- התפשטות מרקמה סמוכה: זיהום ברקמה רכה קרובה המתפשט לעבר עצמות עמוד השדרה.
גורמי סיכון המגבירים את הסיכוי לזיהום
הסיכון לפתח דלקת זיהומית גבוה יותר אצל אנשים הסובלים מהמצבים הבאים:
- מערכת חיסון מוחלשת: סוכרת, סרטן, HIV, או שימוש ממושך בסטרואידים.
- גיל מתקדם: שחיקה של המערכת החיסונית ומחלות רקע.
- שימוש בסמים בהזרקה: מעלה משמעותית את הסיכון לחדירת חיידקים לזרם הדם.
- תזונה לקויה ועישון: פוגעים ביכולת הגוף להילחם בזיהומים.
זיהוי מוקדם של הגורם המדויק חיוני להתאמת הטיפול האנטיביוטי ומניעת נזק מבני לחוליות או לחץ על חוט השדרה.
סימנים ותסמינים
הסימנים והתסמינים של דלקת זיהומית בגב מתפתחים באופן הדרגתי ועלולים לכלול:
- כאבי גב שמחמירים בתנועה או שאינם משתפרים עם מנוחה.
- רגישות או אדמומיות בעמוד השדרה.
- חום, צמרמורות או הזעות לילה.
- התכווצויות שרירים או נוקשות בגב התחתון.
- קושי ללכת או להזיז את הרגליים.
- בעיות מעיים או שלפוחית השתן.
- חולשה או חוסר תחושה בידיים או ברגליים.
- נפיחות מקומית.
- הזנחה עלולה להוביל להתפתחות שיתוק ואף למוות. למרות היעילות של הטיפולים בזיהומים שיעור מקרי המוות לאחר זיהום נאמד בארצות הברית בעד 20% מהמקרים.
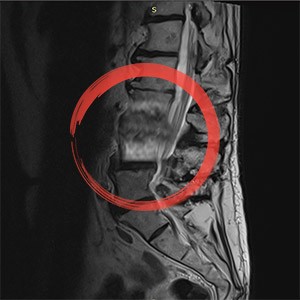
שלבי המחלה
דלקת זיהומית בעמוד השדרה (כגון אוסטיאומייליטיס או דיסקיטיס) מתקדמת לרוב במספר שלבים קליניים ופתולוגיים, החל מחדירת המחולל ועד לנזק מבני או נוירולוגי.
שלב החדירה והדגירה (Early Seeding)
בשלב הראשוני החיידקים (המגיעים לרוב דרך זרם הדם) מתיישבים בלוחיות הקצה של החוליה או בדיסק הבין-חולייתי. בשלב זה התסמינים אינם ספציפיים וכוללים לרוב כאב גב עמום שמתגבר בלילה. בבדיקות דימות ראשוניות (כמו רנטגן) עמוד השדרה עשוי להיראות תקין לחלוטין.
שלב הדלקת המקומית (Localized Infection)
בשלב הזה הזיהום מתבסס וגורם לבצקת ברקמות העצם והדיסק. הכאב הופך לממוקד וחד יותר, ולעיתים מופיע חום (בכ-50% מהמקרים). בדיקות דם יראו לרוב מדדי דלקת גבוהים (CRP ו-ESR).
שלב ההרס המבני (Tissue Destruction)
החיידקים גורמים להרס של גוף החוליה (Osteolysis) ולצמצום המרווח בדיסק הבין-חולייתי. הגב הופך נוקשה מאוד, ותיתכן הגבלה משמעותית בתנועה. בשלב זה ניתן לראות שינויים ברורים בבדיקת MRI, כגון הרס של לוחיות הקצה.
שלב היווצרות המוגלה והתפשטות (Abscess Formation)
הצטברות של מוגלה (אבצס) עלולה להתפשט לחללים סמוכים, כגון החלל האפידורלי (סביב חוט השדרה) או לשרירים סמוכים (כמו שריר הפסואס). ירידה במשקל, צמרמורות וכאב עז שאינו מגיב למשככי כאבים רגילים או למנוחה.
שלב הסיבוכים הנוירולוגיים והמכניים (Advanced Stage)
הרס העצם עלול להוביל לקריסת החוליה (שבר פתולוגי) או ללחץ ישיר של המוגלה על חוט השדרה. הופעת "דגלים אדומים" כגון חולשה ברגליים, נימול, קושי בהליכה או אובדן שליטה על סוגרים. זהו מצב חירום רפואי הדורש לעיתים קרובות התערבות ניתוחית דחופה.
שלב ההחלמה או הנזק הכרוני (Residual Stage)
לאחר טיפול אנטיביוטי ממושך, הזיהום מודבר, אך עמוד השדרה עלול להישאר עם עיוות מבני (קיפוזיס) או כאב כרוני. כ-23% מהמטופלים נותרים עם מוגבלות מסוימת לאחר סיום המחלה.
אבחון מוקדם באמצעות MRI בשלבים 1-2 הוא קריטי למניעת המעבר לשלבים המתקדמים והמסוכנים יותר.
אבחון
אבחון זיהום בגב מתבסס על היסטוריה רפואית, בדיקות גופנית ובדיקות מתקדמות. במהלך לקיחת ההיסטוריה נלמד הכול אודות הסימנים והתסמינים ואופן התפתחות כולל:
- מתי החלו, כיצד החלו ומה משפיע עליהם.
נלמד על הרקע הבריאותי של החולה ובכלל זה על:
- מחלות רקע, אשפוזים, ניתוחים, פציעות, טיפולים תרופתיים ממושכים, צריכת סמים, שתיית אלכוהול, תזונה ועוד.
במהלך הבדיקה הגופנית נבדוק את האזור הרלוונטי בעמוד השדרה. נתבונן בו, נמשש אותו ונניע אותו. נבחן את:
- עמוד השדרה המותני, בדיקה של עמוד השדרה הצווארי ובדיקה של עמוד השדרה הטורקלי. ובכלל זה .
כדי לאבחן זיהום בעמוד השדרה נצטרך להפנות את החולה לבדיקות מתקדמות כגון:
- בדיקות דם – שקיעת דם מוחשת, בדיקה של כדוריות הדם הלבנות, תרבית דם.
- דימות – צילום רנטגן (יראה את הפגיעה רק לאחר 10 – 14 ימים), מיפוי עצמות (עם טכנציום), CT ,MRI עם חומר ניגודי.
- ביופסיה
טיפול בזיהום הגורם כאבי גב
הטיפול עשוי לכלול:
- אנטיביוטיקה, תרופות אנטי פטרייתיות, משככי כאבים.
- ניתוח לניקוז המורסה או להסרת העצם או הדיסק הנגועים וייצוב את עמוד השדרה (ניתוח קיבוע).
כאבי גב בגלל דלקת זיהומית: סיכום עדכני
דלקת זיהומית בעמוד השדרה (Spinal Infection), הידועה רפואית לרוב כ-אוסטיאומיאליטיס של חוליות (Vertebral Osteomyelitis), דיסקיטיס (Discitis) או אבצס אפידורלי, היא מצב רפואי חמור ומורכב שעלול להוביל לנזק נוירולוגי קבוע ואף למוות אם אינו מטופל בזמן.
שכיחות (Epidemiology)
זיהומים בעמוד השדרה נחשבים לנדירים יחסית בהשוואה לסיבות אחרות לכאבי גב, אך שכיחותם נמצאת במגמת עלייה בעשור האחרון. השכיחות של דלקת זיהומית בעמוד השדרה מוערכת בעד 10 מקרים לכל 100,000 איש בשנה. העלייה בשכיחות מיוחסת לעלייה בגיל הממוצע של האוכלוסייה, עלייה בשימוש בתרופות המדכאות את מערכת החיסון, ושימוש גובר בפרוצדורות פולשניות בעמוד השדרה. המחלה שכיחה יותר בגברים (ביחס של 2:1 לעומת נשים) ובקרב מבוגרים מעל גיל 50.
גורמים (Etiology)
הזיהום נגרם על ידי חדירת פתוגנים (חיידקים, פטריות או טפילים) למבני עמוד השדרה. החיידק Staphylococcus aureus (סטפילוקוקוס זהוב) הוא הגורם השכיח ביותר (כ-40%-50% מהמקרים). חיידקים אחרים כוללים Escherichia coli ומינים של Streptococcus. במדינות מסוימות, שחפת (Pott's Disease) היא עדיין גורם משמעותי לזיהום גרמי בעמוד השדרה.
מנגנון חדירה:
הדרך ההתפשטות הנפוצה ביותר של המיקרואורגניזם היא דרך הדם. במצב זה חיידקים ממקור אחר בגוף (דרכי השתן, ריאות, פצעי עור) מגיעים דרך זרם הדם לחוליות. דרך חדירה נוספת של הזיהום היא באופן ישיר כתוצאה מטראומה, ניתוחי גב, או הזרקות אפידורליות. גם התפשטות מרקמה סמוכה יכולה להיות הדרך. במצב זה זיהום ברקמה רכה קרובה פולש לעמוד השדרה.
גורמי סיכון (Risk Factors)
ישנם מספר גורמי סיכון המעלים את הסבירות להתפתחות זיהום בעמוד השדרה ובכללם:
- דיכוי חיסוני: חולי סוכרת (גורם סיכון מרכזי), חולי סרטן, ומטופלים בסטרואידים או כימותרפיה.
- שימוש בסמים בהזרקה: חשיפה ישירה של מחזור הדם למזהמים.
- מחלות כרוניות: אי-ספיקת כליות, מחלות לב וזיהומים כרוניים בדרכי השתן.
- פרוצדורות רפואיות: ניתוחי גב קודמים או צנתורי לב.
- גיל מתקדם: מערכת חיסון חלשה יותר ושכיחות גבוהה של מחלות רקע.
אבחון (Diagnosis)
האבחון מהווה אתגר משמעותי כיוון שהתסמינים אינם ספציפיים (כאב גב עמום). תסמינים קליניים אפשריים כוללים:
- כאב גב לילי שאינו מוקל במנוחה
- חום (מופיע רק בכ-50% מהמקרים)
- ירידה במשקל
- נוקשות בגב.
- במקרים קשים: חסרים נוירולוגיים (חולשה ברגליים, אובדן שליטה על סוגרים).
בדיקות מעבדה:
מדדי דלקת מוגברים בדם (CRP ו-ESR) הם רגישים מאוד אך לא ספציפיים. תרביות דם חיוביות בערך ב-40%-60% מהמקרים.
דימות (Imaging):
- MRI: כלי האבחון המדויק ביותר (Standard of gold). מאפשר לראות שינויים בבצקת, הרס של הדיסק ואבצסים.
- CT: מועיל להערכת הרס גרמי ויכול לשמש להכוונת ביופסיה.
- ביופסיה: במידה ותרביות הדם שליליות, מתבצעת ביופסיה מהחוליה או מהדיסק להגדרה מדויקת של המזהם לצורך התאמת אנטיביוטיקה.
טיפול (Treatment)
הטיפול משלב לרוב גישה תרופתית שמרנית, ובמקרים מסוימים התערבות כירורגית.
- טיפול אנטיביוטי: מתן תוך-ורידי ממושך (לרוב 6-12 שבועות) של אנטיביוטיקה רחבת טווח, המותאמת לאחר מכן לתוצאות התרבית.
- קיבוע: שימוש במחוך גב להפחתת כאב ומניעת עיוות של עמוד השדרה בזמן תהליך ההחלמה של העצם.
- ניתוח: נדרש במקרים של:
- חוסר יציבות מבנית של עמוד השדרה.
- לחץ על חוט השדרה עם חסר נוירולוגי מתקדם.
- כישלון של הטיפול השמרני או צורך בניקוז אבצס גדול.
References:
Berbari, E. F., Kanj, S. S., Kowalski, T. J., Darouiche, R. O., Widmer, A. F., Schmitt, S. K., … & Osmon, D. R. (2015). 2015 Infectious Diseases Society of America (IDSA) clinical practice guidelines for the diagnosis and treatment of native vertebral osteomyelitis in adults. Clinical Infectious Diseases, 61(6), e26-e46.
Boden, S. D., & Emery, S. E. (2022). The Lumbar Spine (5th ed.). Lippincott Williams & Wilkins. [Chapter on Spinal Infections].
Cottle, L., & Riordan, T. (2008). Infectious celliditis and vertebral osteomyelitis. Journal of Infection, 56(6), 401-412.
Gouliouris, T., Aliyu, S. H., & Brown, N. M. (2010). Native septic arthritis: A review of current management and future prospects. Journal of Antimicrobial Chemotherapy, 65(suppl_3), iii21-iii31.
Nickerson, E. K., & Saunders, R. (2023). Vertebral osteomyelitis: A review of the diagnosis and management. Nature Reviews Rheumatology, 19(2), 112-125.
Zimmerli, W. (2010). Vertebral osteomyelitis. New England Journal of Medicine, 362(11), 1022-1029.
Tande, A. J., & Patel, R. (2014). Prosthetic joint infection. Clinical Microbiology Reviews, 27(2), 302-345. [Comparative analysis of bone infections].
Mylona, E., Samarkos, M., Kakalou, E., Fanourgiakis, P., & Skoutelis, A. (2009). Pyogenic vertebral osteomyelitis: A systematic review of clinical characteristics. Seminars in Arthritis and Rheumatism, 39(1), 10-17.
Duarte, R. M., & Vaccaro, A. R. (2013). Spinal infection: State of the art and management algorithm. European Spine Journal, 22(11), 2487-2499.