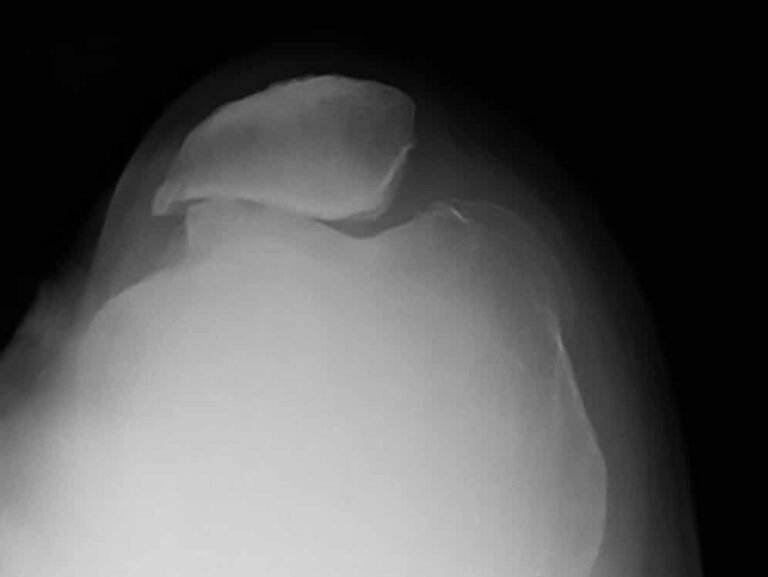
דלקת פרקים ניוונית: אבחון וטיפול מהירים עשויים למנוע נזקים בלתי הפיכים בפרקי הגוף. דלקת מפרקים ניוונית (OA/Osteoarthritis) היא הפרעה במפרקים וברקמות סביבם הכוללת שינויים ניווניים שונים. מחלה זאת פוגעת בין היתר לשחיקה של הסחוסים בתוך המפרקים. מחלות פרקים ובכלל זה מחלות פרקים ניווניות טורדות את האדם ופוגעות באיכות חייו. יש מספר רב של מחלות פרקים ובכללן:
- כאלה הנגרמות בגלל ליקוי אוטואימוני.
- מחלות הנגרמות בגלל מחלות מטבוליות.
- מחלת פרקים ניוונית ועוד.
למרות ההתקדמות האדירה של הרפואה והמדע הרי שבתחום הזה ההתקדמות היא מועטה. אין מזור למחלת פרקים ניוונית. כול שנתן לעשות הוא לצמצם את הסימנים והתסמינים של המחלה ולעכב את התפתחותה. אלא שכדי לעשות זאת צריך להתחיל לטפל בה בשלבים מוקדמים ככול האפשר. ולכן, במצב של דלקת פרקים ניוונית: אבחון וטיפול מהירים משרתים את האינטרסים שלכם.
דלקת פרקים ניוונית: אבחון וטיפול – רקע
דלקת פרקים ניוונית (Osteoarthritis; OA) היא מחלה שכיחה של המפרק המתבטאת בכאב, נוקשות, ירידה בתפקוד ולעיתים הגבלה משמעותית באיכות החיים. במשך שנים היא הוצגה כ״שחיקה״ של סחוס, אך כיום ההבנה המדעית היא שמדובר במחלה של המפרק כאיבר: הסחוס, העצם התת־סחוסית, הסינוביום (מעטפת המפרק), המניסקוס/לברום, רצועות, שרירים ומנגנוני כאב עצביים – כולם מעורבים בתהליך. (Hunter, 2019; Katz, 2021).
המשמעות המעשית: אבחון נכון נשען בעיקר על קליניקה והערכת תפקוד (לא “מרדף אחרי הדמיות”), וטיפול מיטבי מתבסס על שילוב של התערבויות לא־תרופתיות כבסיס (פעילות, תרגול, חינוך, ירידה במשקל), עם טיפול תרופתי/הזרקות לפי צורך והקשר רפואי, ולעיתים התערבות ניתוחית בשלב מתקדם. (NICE, 2022; Bannuru, 2019; Kolasinski, 2020; Moseng, 2024).
חלק א׳: אבחון – איך מזהים OA בצורה מדויקת, ומה לא לפספס
1) אבחון קליני: שלושת הקריטריונים הפשוטים
במקרים רבים ניתן לאבחן דלקת פרקים ניוונית ללא הדמיה כאשר מתקיימים מאפיינים טיפוסיים:
- גיל לרוב 45+
- כאב מפרקי שמוחמר בפעילות/עומס
- נוקשות בוקר קצרה (או היעדר נוקשות משמעותית), לרוב עד 30 דקות
(NICE, 2022). - היסטוריה קלינית טיפוסית כוללת כאב “מכני” (יותר בעמידה/עלייה במדרגות/הליכה, פחות במנוחה), תחושת “חריקה” (crepitus), ירידה בטווח תנועה, ולעיתים החמרות תקופתיות (“התקלחויות”) שיכולות לשקף גם מרכיב דלקתי סינוביאלי. (Katz, 2021).
2) בדיקה גופנית: מה חשוב לבדוק?
בדיקה שיטתית עוזרת לא רק לאשר דלקת פרקים ניוונית אלא גם לזהות גורמים שמגבירים כאב ותפקוד ירוד:
- טווחי תנועה פעילים/פסיביים וכאב בקצה טווח
- חריקות, רעשים (קרפיטציות)
- רגישות בקו המפרק (בברך), נוזל במפרק/סינוביטיס
- יישור/ציר (ורוס/ולגוס), יציבות רצועתית
- כוח שרירי ירך/ישבן, תבניות הליכה, עלייה/ירידה במדרגות
- מפרק סמוך (למשל ירך-ברך-גב תחתון כ״שרשרת״ תפקודית)
(Hunter, 2019; Katz, 2021).
3) “דגלים אדומים” ודיפרנציאל: מתי לחשוד שזה לא OA?
גם כשכאב נראה ניווני, חשוב לשלול מצבים מסוכנים/שונים:
- חום, אודם משמעותי, כאב חריף מאוד, קושי לדרוך חדש – חשד לזיהום/שיגדון/פסאודוגאוט
- ירידה במשקל, כאב לילה חריג, היסטוריה אונקולוגית – שיקול להמשך בירור
- סימנים מערכתיים (פריחה, כיבים, מעורבות מפרקים סימטרית, עייפות קשה) – לחשוב על דלקת מפרקים דלקתית (RA/פסוריאטית)
- כאב גב/ירך עם הקרנה/חולשה נוירולוגית – יכול להיות מקור עמוד שדרה
(NICE, 2022).
4) בדיקות מעבדה: בדרך כלל לא נדרשות
ב־OA “טהורה” בדיקות דם לרוב תקינות. מעבדה נשקלת כשיש חשד למחלה דלקתית, זיהומית או גבישית (למשל CRP/ESR, חומצת שתן, ניקור נוזל מפרקי לפי צורך). (Katz, 2021).
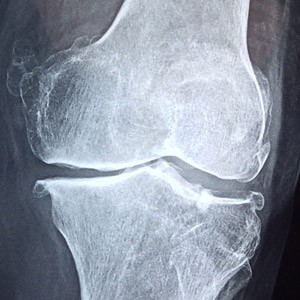
5) הדמיה: מתי כן, ומתי לא?
לא מאבחנים דלקת פרקים ניוונית לפי MRI כברירת מחדל. ההנחיות מדגישות שהדמיה אינה נדרשת כאשר התמונה הקלינית טיפוסית, והדמיה אינה אמורה “להוביל” את הטיפול השמרני. (NICE, 2022). כשיש צורך בהדמיה (למשל תסמינים לא טיפוסיים, טראומה, חשד לפתולוגיה אחרת, או לפני הליכים מסוימים), צילום רנטגן הוא לרוב הבחירה הראשונה במפרקים נושאי־משקל. מסמכי איכות קליניים מדגישים ש־MRI/CT/US אינם בדיקות מתאימות לאבחון שגרתי של OA בברך. (Australian Commission, 2024).
חשוב גם לציין: יש לא פעם פער בין חומרת ההדמיה לבין חומרת הכאב. כאב ב־OA יכול להיות מושפע מסינוביטיס, שינויים בעצם תת־סחוסית ומנגנוני רגישות עצבית – ולא רק מהסחוס עצמו. (Hunter, 2019).
6) מדדי תוצאה ותפקוד: למה זה חלק מהאבחון?
במקום להסתמך רק על “איך נראה הצילום”, מומלץ למדוד:
- כאב ותפקוד (למשל WOMAC בברך/ירך)
- מגבלות יומיומיות (הליכה, מדרגות, קימה מכיסא)
- מטרות אישיות (חזרה לספורט/עבודה/תחביבים)
גישה זו משתלבת עם תפיסת “טיפול ממוקד־מטופל” שמודגשת בהנחיות. (Bannuru, 2019; Kolasinski, 2020).
חלק ב׳: טיפול – מה עובד באמת, ולמי
עיקרון־על: ליבת הטיפול היא לא־תרופתית
בכל ההנחיות המרכזיות יש הסכמה רחבה:
- חינוך והכוונה לניהול עצמי
- פעילות גופנית/תרגול מובנה
- ירידה במשקל כשיש עודף משקל
הנחיות אלה מהוות את “עמוד השדרה” של הטיפול, גם אם בהמשך מוסיפים תרופות/הזרקות/ניתוח. (Bannuru, 2019; Kolasinski, 2020; Moseng, 2024; NICE, 2022).
1) טיפול לא־תרופתי: מה מומלץ, איך מיישמים
א. תרגול ופעילות גופנית: המרכיב היעיל ביותר לטווח ארוך
תרגול מפחית כאב ומשפר תפקוד, ובנוסף משפר ביטחון תנועתי ומפחית הימנעות מפעילות. ההנחיות אינן “נועלות” על סוג תרגול אחד, אלא מעודדות התאמה להעדפה, נגישות ומצב רפואי. (Kolasinski, 2020; Moseng, 2024).
מה בדרך כלל כדאי לכלול?
- אימון כוח (בעיקר ירך/ישבן בברך, וליבה/ישבן בירך)
- אימון אירובי מותאם (הליכה מדורגת, אופניים, שחייה/מים)
- אימון נוירו־מוטורי (שיווי משקל, שליטה, תבניות תנועה)
- תרגילי טווח תנועה וגמישות לפי צורך
ב. ירידה במשקל ותזונה (במיוחד OA ברך)
הפחתת משקל בגישה הדרגתית משפרת כאב ותפקוד, בעיקר בברך, וגם משפרת סיכון לביומכניקה לא מיטבית. (Bannuru, 2019; Moseng, 2024).
ג. חינוך, ניהול עצמי והיבטים פסיכו־סוציאליים
תוכניות ניהול עצמי (self-management) והעצמה (self-efficacy) מומלצות כבסיס, כולל תיאום ציפיות: דלקת פרקים ניוונית היא מחלה כרונית, אך ניתן לשפר תפקוד וכאב משמעותית גם ללא “ריפוי מוחלט”. (Kolasinski, 2020; NICE, 2022).
ד. עזרים, סדים וברייסים
- מקל הליכה/עזר הליכה לפי צורך
- ברייס טיביו־פמורלי או פטלו־פמורלי במצבים מתאימים
- התאמת נעליים/מדרסים במקרים נבחרים (לא תמיד מועיל; תלוי הנחיה)
(Kolasinski, 2020; AAOS, 2021).
ה. טיפולי “מודל רב־תחומי”
המציאות הקלינית מלמדת שמטופלים רבים מרוויחים מתוכנית משולבת: הדרכה, תרגול, טיפול ידני/רקמות רכות, והתקדמות מדורגת. גישה זו מתיישבת עם ההמלצה הכללית להימנע מטיפול “חד־מרכיבי” בלבד לאורך זמן. (Moseng, 2024).
2) טיפול תרופתי: מדרג יעיל ושמרני
א. NSAIDs מקומיים (בעיקר בברך/כף יד)
בהרבה הנחיות אלו קו ראשון תרופתי בברך, בגלל יעילות טובה וחשיפה מערכתית נמוכה יותר מאשר כדורים. (Kolasinski, 2020; Bannuru, 2019; AAOS, 2021).
ב. NSAIDs פומיים
יעילים להפחתת כאב ושיפור תפקוד, אך דורשים שיקול סיכון-תועלת (מערכת עיכול, כליות, לחץ דם/לב, אינטראקציות). בחלק מההנחיות הם מומלצים בחוזקה כאשר אין התוויות נגד. (Kolasinski, 2020; AAOS, 2021; AAOS, 2023).
ג. אצטמינופן (פאראצטמול)
מופיע בחלק מההנחיות כאפשרות מסוימת, אך ההשפעה לרוב קטנה. לעיתים מתאים למי שלא יכול NSAIDs, תוך הקפדה על מינון בטוח. (Kolasinski, 2020; NICE, 2022).
ד. דולוקסטין
יכול לעזור בחלק מהמטופלים, במיוחד כאשר יש מרכיב כאב כרוני משמעותי/רגישות מרכזית או דיכאון/חרדה נלווים. (Kolasinski, 2020).
ה. אופיאטים
הנחיות מרכזיות נוטות להימנע מאופיאטים (ובוודאי לא־טרמדול) בגלל יחס סיכון-תועלת בעייתי ונזק פוטנציאלי. אם בכלל – שימוש זהיר וקצר טווח במצבים נבחרים ובהכוונה רפואית. (Bannuru, 2019; Kolasinski, 2020).
ו. תוספים והליכים “ביולוגיים” (HA/PRP/תאי גזע)
כאן קיימת שונות בין הנחיות ומחלוקות מחקריות:
- בברך: חלק מההנחיות מאפשרות הזרקת חומצה היאלורונית בתנאים מסוימים, אך אחרות לא ממליצות לשימוש שגרתי. (Bannuru, 2019; AAOS, 2021).
- בירך: ה־AAOS מציין שלא כדאי לשקול HA לטיפול סימפטומטי בירך כי לא הראה יתרון על פלצבו. (AAOS, 2023).
- PRP/תאי גזע: בחלק גדול מההנחיות אין המלצה חיובית ברורה לשימוש שגרתי, לרוב בגלל הטרוגניות, איכות ראיות משתנה ועלויות. (Kolasinski, 2020; AAOS, 2021).
3) הזרקות: איפה הן נכנסות?
א. הזרקת סטרואידים תוך־מפרקית
יכולה להקל לטווח קצר, בעיקר בהתלקחות כאב/סינוביטיס. בברך ההמלצה לרוב חיובית לטווח קצר; בירך קיימת המלצה מתונה/תלויה הקשר, ובירך לעיתים מומלץ לבצע בהכוונת אולטרסאונד לשיפור דיוק. (Kolasinski, 2020; AAOS, 2023).
ב. אבלציה רדיו־פריקוונסית (RF) בברך
בחלק מההנחיות מופיעה כאופציה מותנית במצבים נבחרים, אך נדרשת בחירה קפדנית והבנת מגבלות הראיות. (Kolasinski, 2020).
4) טיפול ניתוחי: מתי לשקול הפניה?
לשקול ניתוח כאשר יש:
- כאב משמעותי מתמשך שמגביל איכות חיים ותפקוד למרות טיפול שמרני מיטבי
- ירידה מתקדמת ביכולת ללכת/לעבוד/לישון
- ממצאים תואמים (לא בהכרח “צילום נורא”, אלא התאמה קלינית)
- שיקולים כוללים גם BMI, סוכרת, עישון, בריאות נפשית וציפיות – כי אלו משפיעים על תוצאות הניתוח. (AAOS, 2023; AAOS, 2021).
בברך/ירך, החלפה מלאה (Arthroplasty) היא טיפול יעיל מאוד בשלב מתקדם, אך מטרת הטיפול השמרני היא לדחות/למנוע ניתוח כשניתן, ולהבטיח שמי שמגיע לניתוח – מגיע “מוכן” יותר תפקודית.
5) הטיפול השמרני והכירופרקטי: קו ההגנה הראשון
ההנחיות הקליניות העדכניות (ACR, EULAR, OARSI) מציבות את הטיפול הלא-ניתוחי כבסיס לניהול המחלה. בתוך כך, הטיפול הכירופרקטי (Chiropractic Bio-physics & Manual Therapy) זוכה לתיקוף מחקרי נרחב כחלופה בטוחה ויעילה לניהול כאב ושיפור תפקוד. בפועל, כירופרקטורים רבים מספקים שילוב של:
- הערכה תפקודית וביומכנית (הליכה, עומסים, “שרשרת תנועתית”)
- הדרכה לפעילות ותרגול מותאם
- טכניקות ידניות: מוביליזציה/מניפולציה, עבודה על רקמות רכות, מתיחות
- ייעוץ ארגונומי/העמסה מדורגת, ולעיתים הפניה לגורמים משלימים
המרכיבים שאינם “מגע” (תרגול, חינוך, ניהול עומסים) מתיישבים היטב עם ליבת ההנחיות. (Moseng, 2024; NICE, 2022).
א. יעילות קלינית: מטא-אנליזות 2025
מטא-אנליזת רשת (Network Meta-Analysis) שפורסמה ביוני 2025 וכללה 139 מחקרים קליניים (RCTs) עם כ-9,600 מטופלים, דירגה את יעילותן של התערבויות שמרניות שונות. הממצאים מחזקים את הגישה האינטגרטיבית:
- סד לברך (Knee Brace): דורג כיעיל ביותר להפחתת כאב בזמן פעילות ולשיפור תפקוד.
- הידרותרפיה ופעילות גופנית: דורגו במקומות הראשונים מיד אחרי השימוש בסד.
- טיפולים פסיביים: אולטרסאונד טיפולי דורג כיעיל פחות באופן משמעותי (Chen et al., 2025).
בהקשר לטיפול מנואלי (Manual Therapy), סקירה שיטתית משנת 2025 מצאה כי מניפולציות ומוביליזציות של המפרק יעילות יותר מ"טיפול רגיל" (Usual Care) בהפחתת כאב בטווח הקצר והבינוני. נמצא כי טיפול שנמשך מעבר ל-4 שבועות הניב תוצאות עדיפות משמעותית, וכי הטכניקה בטוחה לשימוש גם באוכלוסייה מבוגרת (Xu et al., 2025; Whedon et al., 2025).
ה־ACR/Arthritis Foundation מציינים ש־“Manual therapy with exercise” מומלץ מותנית נגד בהשוואה לתרגול בלבד בברך/ירך, משום שבמחקרים הקיימים התוספת מעל תרגול לא הודגמה באופן עקבי. (Kolasinski, 2020).
מחקרים נוספים:
- מחקר RCT קלאסי הראה ששילוב של טיפול ידני ותרגול בהנחיה קלינית שיפר תפקוד וכאב לעומת קבוצת ביקורת, במצב של דלקת פרקים ניוונית בברך (Deyle, 2000).
- מחקר נוסף של אותה קבוצה הדגיש יתרון לתוכנית קלינית (שכללה טיפול ידני ותרגול) לעומת תוכנית תרגול ביתית בלבד. (Deyle, 2005).
- במצב של דלקת פרקים ניוונית בירך, RCT הראה תוצאות טובות יותר לטיפול ידני לעומת תרגול בלבד במדדים מסוימים. (Hoeksma, 2004).
- סקירות שיטתיות ומטא־אנליזות עדכניות יותר מצאו שלטיפול ידני יכולה להיות תרומה להקלה בכאב ושיפור תפקוד, בעיקר בטווח קצר, אך קיימת הטרוגניות גדולה בין פרוטוקולים ואיכות המחקרים. (Tsokanos, 2021; Zhu, 2024).
ב. ראיות כירופרקטיות ספציפיות:
מחקר פיילוט אקראי שבדק טיפול ידני/מניפולטיבי שניתן ע״י כירופרקטורים (או תחת פיקוחם) עבור דלקת פרקים ניוונית בברך הראה שיפור בתוך קבוצות. בין־קבוצתית לא נמצאה שונות מובהקת בטווח הקצר, אך המחקר נועד גם להראות היתכנות ולהעריך גודל מדגם למחקר מאשש גדול (Dwyer, 2015).
לגבי דלקת פרקים ניוונית בירך, קיימים פרוטוקולים ומחקרי תכנון (כולל RCT protocol) המצביעים על ניסיון לבנות בסיס ראיות טוב יותר, אך אין כאן “שפע” של RCTs גדולים עם מסקנה חד־משמעית. (de Luca, 2011).
ב. הטיפול הכירופרקטי ומשבר האופיואידים
אחת התרומות המשמעותיות ביותר של הכירופרקטיקה למערכת הבריאות היא הפחתת התלות בתרופות נרקוטיות. מחקר ענק שפורסם ב-2024, שהתבסס על נתונים של מעל 115 מיליון מטופלים (TriNetX database), הראה כי מטופלים עם כאב גב רדיקולרי (תופעה נלווית שכיחה בשינויים ניווניים בעמוד השדרה) שפנו לכירופרקט כגורם מטפל ראשוני, היו בסיכון מופחת ב-68% לקבלת מרשם לטרמדול (Tramadol) במהלך שנת המעקב הראשונה, בהשוואה לאלו שפנו לרופא משפחה (Risk Ratio 0.32) (Trager et al., 2024; Farabaugh et al., 2024).
מנגנונים פיזיולוגיים בטיפול הכירופרקטי:
- Neuromodulation: המניפולציה השדרתית והמפרקית גורמת לגירוי של מכנורצפטורים, המדכא את העברת אותות הכאב בקרן האחורית של חוט השדרה (Gate Control) ומעורר שחרור אנדורפינים.
- שיקום ביומכני: החזרת טווח התנועה ותיקון תבניות תנועה לקויות מפחיתים את העומס המכני הממוקד על הסחוס הפגוע.
ג. אז איך לשלב כירופרקטיקה בצורה מבוססת־ראיות?
הגישה הסבירה ביותר, בהתאם להנחיות ולמגבלות הראיות:
- לשים את הליבה במרכז: תרגול/פעילות, ירידה במשקל, חינוך וניהול עומסים – זה “הטיפול העיקרי”. (Moseng, 2024; NICE, 2022).
- טיפול ידני כתוספת אפשרית, בעיקר להפחתת כאב קצר־טווח ושיפור תנועה כדי לאפשר השתתפות טובה יותר בתרגול.
- בחירה זהירה של מטופלים: דלקת פרקים ניוונית מתקדמת מאוד, אוסטאופורוזיס, שבריריות גבוהה, או חשד לפתולוגיה אחרת – מחייבים זהירות, תיאום עם רופא, ולעיתים הימנעות ממניפולציות מסוימות.
- שקיפות קלינית: להציג למטופל שהראיות לתרגול חזקות יותר מאשר לטיפול ידני “כמרכיב בודד”, ולהימנע מהבטחות לא מציאותיות (“יישור סחוס”, “החזרת המפרק לקדמותו”). (Kolasinski, 2020).
6) מסקנות מעשיות
- אבחון דלקת פרקים ניוונית הוא בעיקר קליני; הדמיה אינה חובה כשיש תמונה טיפוסית, ורנטגן הוא קו ראשון כשצריך. (NICE, 2022; Australian Commission, 2024).
- ליבת הטיפול: פעילות/תרגול, ירידה במשקל, חינוך וניהול עצמי – עם התאמה אישית. (Bannuru, 2019; Kolasinski, 2020; Moseng, 2024).
- תרופות/הזרקות הן “קומה שנייה”: NSAIDs מקומיים/פומיים לפי סיכון, דולוקסטין במקרים נבחרים, סטרואידים תוך־מפרקיים להקלה קצרה; אופיאטים – לרוב להימנע. (AAOS, 2021; Kolasinski, 2020; AAOS, 2023).
כירופרקטיקה יכולה להשתלב בעיקר דרך עבודה תפקודית, הדרכה ותרגול, עם טיפול ידני כתוספת אפשרית (Kolasinski, 2020; Tsokanos, 2021; Zhu, 2024; Dwyer, 2015).
References:
American Academy of Orthopaedic Surgeons. (2021). Management of osteoarthritis of the knee (non-arthroplasty), 3rd edition: Evidence-based clinical practice guideline. AAOS. https://www.aaos.org/globalassets/quality-and-practice-resources/osteoarthritis-of-the-knee/oak3cpg.pdf
American Academy of Orthopaedic Surgeons. (2023). Management of osteoarthritis of the hip: Evidence-based clinical practice guideline. AAOS. https://www.aaos.org/globalassets/quality-and-practice-resources/osteoarthritis-of-the-hip/oah-cpg.pdf
Australian Commission on Safety and Quality in Health Care. (2024). Osteoarthritis of the knee clinical care standard 2024. https://www.safetyandquality.gov.au/sites/default/files/2024-08/osteoarthritis-knee-clinical-care-standard-2024.pdf
Bannuru, R. R., Osani, M. C., Vaysbrot, E. E., Arden, N. K., Bennell, K., Bierma-Zeinstra, S. M. A., … McAlindon, T. E. (2019). OARSI guidelines for the non-surgical management of knee, hip, and polyarticular osteoarthritis. Osteoarthritis and Cartilage, 27(11), 1578-1589.
Chen, X., Fan, Y., Tu, H., & Luo, Y. (2025). Clinical efficacy of different therapeutic options for knee osteoarthritis: A network meta-analysis based on randomized clinical trials. PLoS One, 20(6), e0324864.
de Luca, K., Pollard, H., & Cassa, T. (2011). A randomized controlled trial of chiropractic management of the lower limb kinetic chain for the treatment of hip osteoarthritis: A study protocol. Journal of Manipulative and Physiological Therapeutics, 34(9), 598-605.
Deyle, G. D., Allison, S. C., Matekel, R. L., Ryder, M. G., Stang, J. M., Gohdes, D. D., … Garber, M. B. (2005). Physical therapy treatment effectiveness for osteoarthritis of the knee: A randomized comparison of supervised clinical exercise and manual therapy procedures versus a home exercise program. Physical Therapy, 85(12), 1301-1317.
Deyle, G. D., Henderson, N. E., Matekel, R. L., Ryder, M. G., Garber, M. B., & Allison, S. C. (2000). Effectiveness of manual physical therapy and exercise in osteoarthritis of the knee: A randomized, controlled trial. Annals of Internal Medicine, 132(3), 173-181.
Dwyer, L., Sutherland, G., Krauss, J., & colleagues. (2015). Manual and manipulative therapy in addition to rehabilitation for osteoarthritis of the knee: Assessor-blind randomized pilot trial. Journal of Manipulative and Physiological Therapeutics, 38(2), 85-95.
Farabaugh, R., Hawk, C., Taylor, D., Daniels, C., Noll, C., & Schneider, M. (2024). Cost of chiropractic versus medical management of adults with spine-related musculoskeletal pain: A systematic review. Chiropractic & Manual Therapies, 32, 8.
Hoeksma, H. L., Dekker, J., Ronday, H. K., Heering, A., & van der Lubbe, N. (2004). Comparison of manual therapy and exercise therapy in osteoarthritis of the hip: A randomized clinical trial. Arthritis & Rheumatism, 51(5), 722-729.
Hunter, D. J., & Bierma-Zeinstra, S. M. A. (2019). Osteoarthritis. The Lancet, 393(10182), 1745-1759.
Katz, J. N., Arant, K. R., & Loeser, R. F. (2021). Diagnosis and treatment of hip and knee osteoarthritis: A review. JAMA, 325(6), 568-578.
Kolasinski, S. L., Neogi, T., Hochberg, M. C., Oatis, C., Guyatt, G., Block, J., … Reston, J. (2020). 2019 American College of Rheumatology/Arthritis Foundation guideline for the management of osteoarthritis of the hand, hip, and knee. Arthritis Care & Research, 72(2), 149-162.
Moseng, T., Dagfinrud, H., Østerås, N., & colleagues. (2024). EULAR recommendations for the non-pharmacological core management of hip and knee osteoarthritis: 2023 update. Annals of the Rheumatic Diseases, 83(6), 730-741.
National Institute for Health and Care Excellence. (2022). Osteoarthritis in over 16s: Diagnosis and management (NG226). NICE.
Trager, R. J., Cupler, Z. A., DeLano, K. J., Perez, J. A., & Dusek, J. A. (2024). Association between chiropractic spinal manipulation and tramadol prescription for adults with radicular low back pain: A retrospective cohort study using US medical records. BMJ Open, 14(5), e078105.
Tsokanos, A., Livieratou, E., Billis, E., Tsekoura, M., Tatsios, P., Tsepis, E., & Fousekis, K. (2021). The efficacy of manual therapy in patients with knee osteoarthritis: A systematic review. Medicina, 57(7), 696.
Whedon, J. M., Anderson, B., Mackenzie, T. A., Grout, L., & Moonaz, S. (2025). Impact of chiropractic care on use of prescription opioids in patients with spinal pain. Pain Medicine.
Xu, M., Chen, B., Wang, Y., Wang, X., & Han, D. (2025). The effectiveness of manual therapy for relieving pain, stiffness, and dysfunction in knee osteoarthritis: a systematic review and meta-analysis. Pain Physician, 20, 229-243..
Zhu, B., Zhang, L., Wang, Q., & colleagues. (2024). The effects of manual therapy in pain and safety of patients with knee osteoarthritis: A systematic review and meta-analysis. Systematic Reviews, 13, (Article).