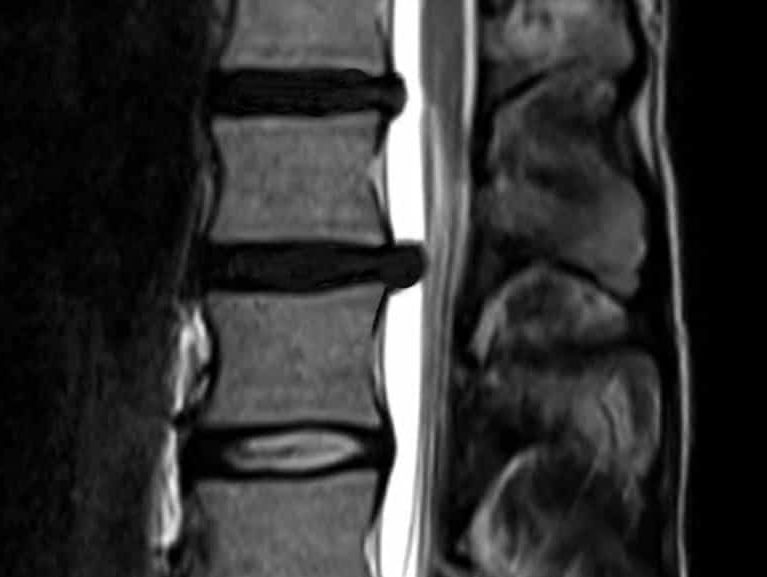
פריצת דיסק בגב העליון אינה דבר שכיח. היציבות היחסית של עמוד השדרה באזור הזה מצמצמת את העומסים המוטלים עליו. עומס מופחת משמעותו פחות נזקים לדיסקים הבין חולייתיים. החשיבות הקלינית של פריצת דיסק תלויה ברמת הנזק שגורם הדיסק לחוט השדרה ו/או לשורשי העצבים.
אורח החיים המודרני הכרוך בישיבה ממושכת ובחוסר פעילות גופנית מטיל עומסים חוזרני על הגב. עומסים אלו, על הציר של הזמן, סופם להזיק גם לדיסקים הבין חולייתיים. נזק לדיסק בין חולייתי עלול להגיע לכדי בלט דיסק או גרוע יותר לכדי פריצת דיסק. דיסק שניזוק יכול ללחוץ על השק התקלי, על שורשי העצבים או על חוט השדרה. לחץ כזה עלול על ציר הזמן לגרום להתפתחות דלקת, כאבים בגב העליון ומגבלות תנועה. כל דיסק עלול להיפגע ולפרוץ אך ישנם דיסקים שעקב מיקומם נמצאים בסיכון גבוה יותר לכך. במאמר הנוכחי "פריצת דיסק בגב העליון" נפרט אודות הפרעה זאת, הגורמים לה וכיצד נאבחן אותה.
פריצת דיסק בגב העליון – רקע
נזק לדיסק הבין חולייתי בעמוד השדרה הוא מצב נדיר יחסית. בין יתר הנזקים שעלולים להתפתח או להתרחש בגב העליון נמנה פריצת דיסק. פריצת דיסק בגב העליון עלולה לגרום בין היתר:
- כאבי גב עליון / אמצעי, תסמינים עצביים כגון נימול ועוד, כאבים בחזה,
על פי מחקרים שונים, השכיחות של פריצת דיסק בגב העליון אצל אנשים אסימפטומטיים:
- נעה בין 11% ל -37%
עם זאת, השכיחות של פריצת דיסק חזה סימפטומטית נמוכה בהרבה, ומהווה:
- רק 1% מכלל פריצות הדיסק בעמוד השדרה
הדיסקים הבין חולייתיים בגב העליון הפגיעים ביותר לפריצה כוללים:
T11-T12, ואחריה T12-L1 ו- T9-T10
האבחנה של פריצת דיסק בבית החזה יכולה להיות מאתגרת בשל השתנות הסימפטומים ודמיונם למצבים אחרים. MRI הוא שיטת ההדמיה השימושית ביותר להדגמת פריצת הדיסק והשפעתה על חוט השדרה ושורשי העצבים. הטיפול בפריצת דיסק בבית החזה תלוי בחומרת התסמינים, סוג ומיקום הפריצה, ונוכחות של ליקוי נוירולוגי. ברוב המקרים טיפול שמרני כמו זה הניתן על ידי כירופרקט עשוי לתת מענה יעיל.
גורמים לפריצת דיסק בגב העליון
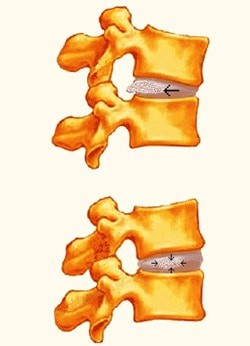
נזקים לדיסקים הבין חולייתיים נגרמים בעיקר באחד משני האופנים הבאים:
1) נזקים בגלל חבלה חדה
פריצת דיסק בגב העליון יכולה להתרחש על רקע טראומטי ובכלל זה:
- תאונת דרכים
- נזקי נפילה
- נזקים הנובעים מפציעת ספורט
- כול מנגנון אחר שמוביל לכך שתוך שניות אנו עוברים ממצב של רקמה בריאה למצב של רקמה פצועה
2) נזקים מצטברים בגלל עומס יתר חוזרני
עומס יתר חוזרני הוא אחד הגורמים העיקריים להתפתחות פציעות שכיחות בגב העליון ובגב המרכזי ובכלל זה פריצת דיסק. עומס יתר גורם לנזק מצטבר בדיסק הבין חולייתי עד לפריצתו. למעשה רובם המכריע של פריצות הדיסק מתרחשות באופן הזה ולא באופן טראומטי. נזק מצטבר לדיסק הבין חולייתי יכול להיגרם:
- סדרה של פציעות קלות
- יציבה לא טובה שמעלה את העומסים על הגב
- עבודה בעלת מאפיינים של מאמצים נשנים
- חוסר פעילות גופנית או פעילות גופנית לא נכונה
- השמנה ועוד
פריצת דיסק בגב העליון – סימנים ותסמינים
חשוב לזכור דיסק פרוץ בגב העליון או במקום אחר לא יגרום בהכרח לסימנים ותסמינים. ישנם מחקרים רבים שמוצאים, באקראי, בלטים ואף פריצות דיסק בקרב כ- 30% מהאנשים שאינם מתלוננים על כאבי גב. אך ישנם גם מקרים קשים שבהם הנזקים עלולים להיות קשים והתסמינים חריפים. הסימנים והתסמינים בגין פריצת דיסק בגב העליון משתנים בהתאם:
- מיקום הדיסק
- עוצמת הלחץ על הרקמה העצבית
- חומרת הנזק שנוצר
דיסק בין חולייתי או כל גורם אחר שמפעיל לחץ על שורש עצב או על חוט השדרה משבשים את התפקוד של הרקמה מחד וגורמים לגירוי דלקתי. לחץ חזק ומתמשך עלול לגרום לנזק בלתי הפיך בעצב ולכול הרקמות שהוא מעצבב. בין הסימנים והתסמינים שעלולים להתפתח במצב שבו הדיסק הבין חולייתי נפרץ ניתן למנות:
- כאבים מקומיים בגב העליון עם הקרנות כאב לגפה או לגפיים התחתונות
- תחושה של שריפה, נימול והירדמות בגפה או בגפיים התחתונות
- תיתכן גם חולשה של שריר או שרירים בגפה או בגפיים התחתונות
- במצבים קשים החולה יסבול מפגיעה בסוגרים, פגיעה בתפקוד המיני ועוד
במקרים קשים יש צורך להיעזר בגורם מקצועי כמו כירופרקט כדי להפחית את הלחץ על העצב ולטפל בבעיה. יחד עם זאת צריך לציין שישנם גם מקרים אחרים שאינם נגמרים באורח ידידותי ודורשים כירורגיה. אלו מקרים שהסבל הוא רב וממושך והנזק עלול להיות בלתי הפיך אם החולה לא ינותח.
פריצת דיסק בגב העליון – אבחון
היסטוריה רפואית
אבחון של פריצת דיסק בגב העליון יתחיל עם לקיחה של היסטוריה רפואית אישית ומשפחתית. בשלב הזה נשאף ללמוד כול פרט אפשרי בריאותו האישית והמשפחתית של החולה.
נברר למשל והאם יש קשר בין הרקע הבריאותי האישי והמשפחתי של החולה לבעיה הנוכחית. האם אתם או מי מבני המשפחה שלכם סובלים מדלקת פרקים, עקמת, דיכאון בעיות חברתיות
לקיחת ההיסטוריה הרפואית תאפשר לנו להבין:
- מהם התסמינים שמרגיש החולה
- מה המיקום שלהם
- מתי וכיצד החלו
- מה עוצמתם וכמה הם מגבילים אתכם
- האם יש מנח או תנועה שמעצימים את התסמינים או מפחיתים אותם
- ננסה להבין האם התסמינים שאתם סובלים מהם החלו בגלל פעילות גופנית או עבודה לקויים
- נעריך את הסיכוי שיש רקע פסיכולוגי לכאבים בגב העליון (סובלים מבעיות שינה, מלחץ נפשי מוגבר, חרדות או דיכאון? בעיות חברתיות? בעיות במקום העבודה?…)
- נעריך האם התסמינים קשורים לפעילות גופנית או לעבודה שלכם?
- נלמד על ההיסטוריה של שימוש בתרופות או סמים ועוד
בדיקה פיזית
השלב הבא הוא בדיקה גופנית שתתמקד באזור הכאב אך גם בשרשרת הקינטית של הגב העליון. במהלך הבדיקה הגופנית:
- נתבונן בגב העליון וביתר חלקי עמוד השדרה במטרה לזהות ליקויים, נפיחות ועוד. נבחן את היציבה שלכם נלמד כיצד אתם עומדים יושבים והולכים
- נמשש את הגב העליון במטרה לאתר אזורים רגישים ופצועים, ננסה לזהות את האזור הפצוע בגב העליון ולהעריך את חומרת הפציעה
- נבחן באופן פסיבי ואקטיבי את טווחי התנועה של עמוד השדרה בכלל ושל עמוד השדרה בכלל ושל עמוד השדרה עליון בפרט
- נבחן את איזון השרירים
- נערוך מגוון של בדיקות כירופרקטיות, אורתופדיות ונירולוגיות
דימות ובדיקות מעבדה
ברוב המקרים המידע המופק מהיסטוריה הרפואית ומהבדיקה הגופנית מספיקים לצורך הגיעה לאבחון מדויק. אבחנה זאת אמורה לאפשר את התחלת הטיפול בבעיה או לחלופין להפנות את החולה להמשך בירור. לעתים מהמקרים אין די מידע כדי לקבוע אבחון או שיש צורך לשלול פתולוגיה אחרת. במצבים הללו נפנה את החולה לביצוע בדיקות מתקדמות כולל בין היתר:
- צילומי רנטגן
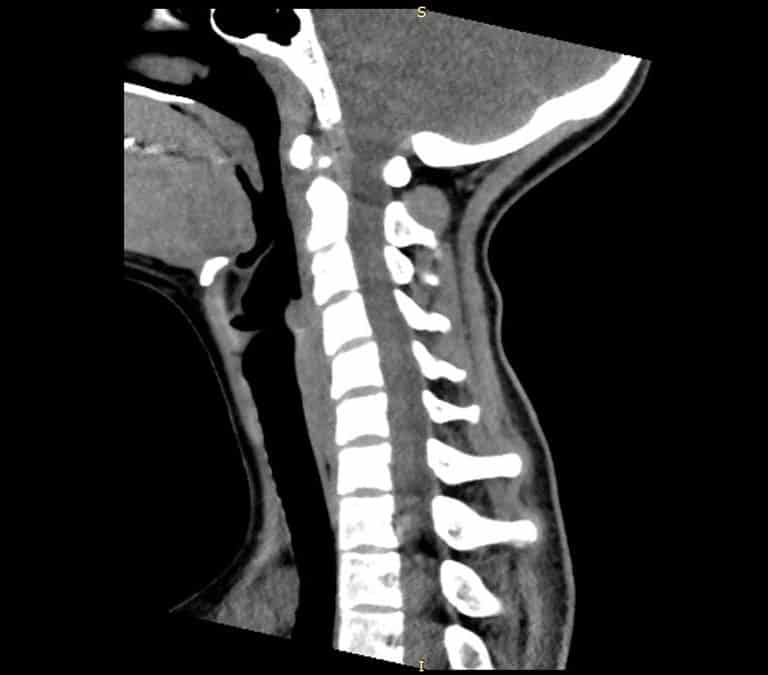
- הדמית CT או MRI
- בדיקות EMG ועוד
דגלים אדומים ודגלים צהובים
בכל שלב ננסה לאתר סימנים ותסמינים המהווים דגלים אדומים או צהובים. דגלים אדומים הם סימפטומים המחייבים הפנייה לחדר מיון לבירור מעמיק. סימנים ותסמינים המהווים דגלים אדומים כוללים:
- אובדן משקל בלתי מוסבר
- תחושה של חולי כללי
- חום
- אובדן שליטה על סוגרים ועוד
סימנים ותסמינים אלו מעלים חשש שהגורם לתלונתו של החולה אינו נזק מכני כמו פריצת דיסק אלא עלול לנבוע מדלקת זיהומית, סרטן או ממחלה קשה אחרת.
דגלים צהובים הם סימפטומים שיש לזהות כיוון שהם עלולים לעקב את החלמת החולה. סימפטומים המהווים דגלים צהובים כוללים:
- דיכאון
- חרדות
- לחצים נפשיים קיצוניים ועוד
טיפול עצמי
תוכלו לנסות ולהקל בעצמכם על התסמינים הנובעים מדיסק פרוץ בגב כפוף לתנאים הבאים:
- התסמינים אינם חריפים מידי או בלתי נסבלים
- הסימפטומים אינם מחריפים ונמוגים
- הכאבים אינם מקרינים למקומות אחרים בגוף
- לא התפתחו חסרים נוירולוגיים
- לא קיים אובדן משקל בלתי מוסבר או חום
אם נעשיתם מודעים לכאב בגב העליון בראשיתם סביר להניח שטיפול עצמי עשוי להספיק. העקרונות של טיפול עצמי כוללים:
- הקפידו להמשיך להיות פעילים ובלבד שהפעילות אינה גורמת להחמרה בכאבים
- ניתן להניח קומפרסים חמים על מקום הכאב (זהירות מכוויות)
- נסו לצמצם את תנועות או מנחים כמו ישיבה או עמידה ממושכת שעלולים להחמיר את הבעיה
- הקפידו לישון בתנוחה שאינה יוצרת גירוי נוסף של העצב בגב. ברוב המקרים נכון לישון על הצד עם כרית בין הברכיים או על הגב עם כרית מתחת לברכיים
- הימנעו או לכול הפחות צמצמו את השימוש בתרופות נגד כאב. שימוש בתרופות אלו עלול להפחית את הכאב ובלעדיו אתם עלולים להתנהג באופן שיחמיר את הכאב
- עם השיפור בכאב התחילו באורח הדרגתי לחזור לפעילות גופנית מתונה. פעילות נכונה תאיץ את הריפוי שלכם.
טיפול כירופרקטי
אם אתם סובלים מתסמינים הנובעים מפריצת דיסק בגב שאינם מגיבים לטיפול עצמי נסו לקבל עזרה מקצועית. לחץ מתמשך של דיסק על רקמה עצבית עלול לגרום לכאבים כרוניים ולנזקים בלתי הפיכים. לרוב, כאבי גב ויתר התסמינים הנובעים מדיסק פרוץ בגב העליון יכולים להיות מטופלים באופן שמרני. כלומר ללא תרופות וללא ניתוחים. כירופרקטיקה ביססה את המוניטין שלה בטיפול בבעיות עמוד שדרה כולל בסימנים ותסמינים הנובעים מדיסק פרוץ. כירופרקט מיומן באיתור כשלים ביומכניים בעמוד השדרה ובטיפול בהם. שיפור התפקוד של החוליות מפחית גם את הלחץ המופעל על העצב ובכך פוחתת הדלקת, הכאבים ויתר התסמינים.
במרפאתנו נטפל בדיסק הפרוץ באמצעות שילוב של מכשור רפואי מודרני וטכניקות ריפוי ידניות. מכשירים שאנו מטפלים באמצעותם בדלקת הנוצרת עקב פריצת הדיסק בגב כוללים:
- לייזר רך
- אולטרה סאונד
- גלי הלם ועוד
טכניקות הריפוי הידניות תאפשרנה לנו:
- לשפר את תפקוד החוליות
- להחזיר את טווח התנועה של החוליות למצבן התקין
- לשפר את האיזון לשרירים ויתר הרקמות הרכות ועוד
עם שוך הכאבים יחל השלב השיקומי ובו נוודא שהגב כשיר לעמוד בעומסים שמציבים בפניו חיים פעילים ויצרניים.
פריצת דיסק בגב העליון – מניעה
ישנם מספר גורמים שעשויים למנוע את פריצת הדיסק שלכם.
- ראשית חכמה צמצמו את העומסים השליליים המוטלים על גבכם. עשו זאת באמצעות הקפדה על יציבה טובה והקפדה על אורח חיים ואופן עבודה ארגונומי
- שנית הקפידו להיות פעילים גופנית. פעילות גופנית מאוזנת המורכבת מפעילות אירובית, כוח וגמישות תמנע ניוון מחד ומאידך תשביח את רקמות הגוף השונות ותאפשר להן לעמוד בעומסים באופן טוב יותר.
- הקפידו על אורח חיים בריא הכולל משקל תקין והימנעות מעישון.
References:
Disc Herniation – StatPearls – NCBI Bookshelf
Thoracic Disc Herniation – Spine – Orthobullets
Herniated Thoracic Disc | Barrow Neurological Institute
Atypical Presentation of Thoracic Disc Herniation: Case … – Hindawi
Surgical treatment of thoracic disc herniation: an overview | SpringerLink
Evaluation of clinical outcomes, complication rate, feasibility, and applicability of transfacet pedicle-sparing approach in thoracic disc herniation: a systematic review and meta-analysis | Journal of Orthopaedic Surgery and Research | Full Text
Multiple thoracic disc herniations: case report and review of the literature | Spinal Cord