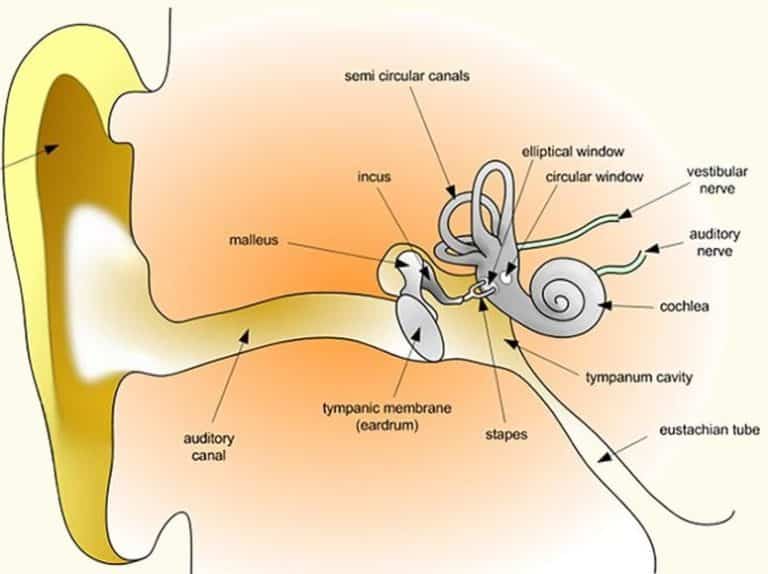
ורטיגו סירוגי תנוחתי: גורמים אפשריים לכך נדונים במאמר הנוכחי. ורטיגו סירוגי תנוחתי (Benign Paroxysmal Positional Vertigo – BPPV) הוא ההפרעה הווסטיבולרית הפריפרית השכיחה ביותר. הפרעה זאת, מהווה אחוז ניכר מכלל התלונות על סחרחורת במרפאות ייעודיות. אנשים הסובלים מהתפתחות ההפרעה הזאת מתארים תחושה שהם נעים סביב או שהכול מסתובב סביבכם. לפי נתונים ממקורות שונים מעל מחצית מהאוכלוסייה לאחר גיל 60 מתלוננת על ורטיגו לפחות פעם אחת בחיים. על פי הערכות שונות 2.5% מהאוכלוסייה צפויה לסבול מוורטיגו לפחות פעם אחת בשלב כלשהו בחייהם. מעל גיל 60 השכיחות של התופעה עולה דרמטית ומעל מחצית מהמבוגרים בגיל הזה יחלו בה.
המאמר הנוכחי סוקר את הספרות המדעית העדכנית ומתמקד במנגנונים הפתופיזיולוגיים, בקשר הדו-כיווני עם בריאות העצם (אוסטאופורוזיס) וחסרים תזונתיים (ויטמין D), ובפרוטוקולי האבחון והטיפול המתקדמים לכל אחת משלוש התעלות החצי-קשתיות. דגש מיוחד ניתן למקומה של הכירופרקטיקה בניהול ההפרעה, החל מאבחנה מבדלת מול סחרחורת צווארית ועד לביצוע תמרוני החזרה ושיקום וסטיבולרי. חשוב לדעת, ורטיגו עלול להיגרם גם בגלל הפרעות בריאותיות אחרות כולל:
- פגיעה בעמוד השדרה הצווארי.
- ליקוי באוזן התיכונה.
- שבץ מוחי ועוד.
מסיבה זאת חשוב לאבחן מה גורם להתפתחות התסמין הזה ובמידת הצורך לטפל בו. טיפול מהיר בוורטיגו סירוגי תנוחתי עשוי למנוע עוגמת נפש מתמשכת. במאמר "ורטיגו סירוגי תנוחתי: גורמים" נדון בנושא בהרחבה.
1) ורטיגו סירוגי תנוחתי: גורמים – רקע
ורטיגו סירוגי תנוחתי שפיר (Benign Paroxysmal Positional Vertigo – BPPV) הוא הסיבה השכיחה ביותר לורטיגו ממקור פריפרי (מערכת שיווי המשקל באוזן הפנימית). הוא מתאפיין בהתקפים קצרים, חוזרים, של “סחרחורת סיבובית” שמופיעה בעקבות שינוי תנוחת הראש ביחס לכבידה, למשל התהפכות במיטה, הטיית הראש לאחור, קימה משכיבה או כפיפה קדימה. ההתקף לרוב נמשך שניות עד פחות מדקה, אך תחושת חוסר היציבות יכולה להימשך שעות-ימים, בעיקר בגלל “רגישות” מערכת שיווי המשקל לאחר האירוע (Bhattacharyya, 2017).
המרכיב הקריטי שמבדיל BPPV מסוגי סחרחורת אחרים הוא תלות ברורה בתנוחה/תנועה והופעה התקפית קצרה, לעיתים עם בחילה, ומלווה לעיתים קרובות בניסטגמוס (תנועות עיניים אופייניות) בעת בדיקות תנוחה. הקריטריונים האבחנתיים התפעוליים של BPPV הוגדרו והותאמו על ידי אגודת באראני (Bárány Society) (von Brevern, 2015).
2) שכיחות: עד כמה זה נפוץ?
במחקר אוכלוסייה גדול, שכיחות מצטברת (Lifetime prevalence) של BPPV הוערכה סביב ~2.4%, שכיחות שנתית סביב ~1.6%, ושיעור היארעות (incidence) שנתי סביב ~0.6% (von Brevern, 2007). המשמעות הקלינית: מדובר בתופעה שכיחה יחסית, עם עומס משמעותי על איכות חיים, תפקוד וסיכון לנפילות.
2.1 נתונים אפידמיולוגיים עדכניים
השכיחות של BPPV עולה באופן ליניארי עם הגיל. מחקרים עדכניים מצביעים על שכיחות מצטברת במהלך החיים (Lifetime Prevalence) של כ-2.4% באוכלוסייה הכללית, עם היארעות שנתית של כ-0.6% (Neuhauser, 2016). בקרב אוכלוסיית הקשישים (מעל גיל 60), השכיחות מזנקת דרמטית, כאשר עד 9% מהקשישים עלולים לסבול מ-BPPV שאינו מאובחן, המתבטא לעיתים קרובות כחוסר יציבות כרוני ולאו דווקא כהתקפי ורטיגו קלאסיים (Bhattacharyya et al., 2017).
2.2 BPPV בתוך “עולם הסחרחורת”
בקליניקות סחרחורת ובטיפול ראשוני, BPPV מהווה נתח גדול מהמקרים של ורטיגו פריפרי. במחקר אוכלוסייתי/מרפאתי אחד דווח ש-BPPV היווה כ~26.6% ממקרי הוורטיגו שנבדקו (Ghosh, 2023). גם אם שיעורים משתנים בין מדינות, שיטות אבחון ואוכלוסיות המסקנה עקבית: זהו גורם מוביל.
2.3 גיל ומין
BPPV שכיח יותר בגיל הביניים ומעלה, עם עליה ברורה עם הגיל (von Brevern, 2007). רבות מהעבודות מצביעות על שכיחות גבוהה יותר בנשים, במיוחד סביב ואחרי גיל המעבר, אם כי לא בכל המחקרים היחס זהה (Messina, 2017; Wen, 2025). מבחינה מעשית כככל שהגיל עולה, עולה ההסתברות שהסחרחורת התלוית-תנוחה היא BPPV, במיוחד בנוכחות גורמי סיכון מטבוליים/אורתופדיים. פער זה מיוחס למנגנונים הורמונליים הקשורים למטבוליזם של הסידן בגיל המעבר, המשפיעים על יציבותם של הקריסטלים (אוטוקוניה) באוזן הפנימית (Kim et al., 2024).
3) הישנות (Recurrence) – למה זה חוזר?
BPPV נוטה לחזור. בעבודה פרוספקטיבית עם מעקב ארוך דווח על קצב הישנות משמעותי, הערכה של כ~15% לשנה ובאומדן מצטבר עד כ~50% לאחר כ~40 חודשים באוכלוסיית טיפול מסוימת (Nunez, 2000). מחקר איטלקי גדול מצא טווח הישנות רחב (בין 15% ל-50%) ומשייך הישנות לגורמי סיכון קרדיו-מטבוליים ואחרים (Messina, 2017). במטא-אנליזה עדכנית המתמקדת בגורמי סיכון להישנות לאחר מניפולציות החזרה (כמו Epley), זוהו באופן עקבי גורמים כגון יתר לחץ דם, סוכרת, אוסטאופורוזיס, גיל מתקדם, מיגרנה וחסר ויטמין (D) (Wen, 2025).
4) מנגנון (Etiology & Pathophysiology)
באוזן הפנימית קיימות תעלות חצי-קשתיות (semicircular canals) שמזהות תנועות סיבוב של הראש, וכן איברי האוטוליתים (אוטריקול וסאקול) שמזהים תאוצה קווית וכבידה. על גבי האוטריקול נמצאות גבישים זעירים של סידן-קרבונט (“אוטוקוניה”). במצב תקין, גבישי קלציום קרבונט (אוטוקוניה) מקובעים על גבי הממברנה האוטוליתית ב-Utricle. התהליך הפתולוגי מתחיל כאשר גבישים אלו ניתקים ממקומם ונודדים אל תוך אחת התעלות החצי-קשתיות. שם הם משבשים את אותות שיווי המשקל בזמן שינוי תנוחה (von Brevern, 2015). המיקום השכיח ביותר הוא התעלה האחורית (כ-85-90% מהמקרים) בשל מנחה האנטומי הנמוך ביותר במצב שכיבה (Bhattacharyya et al., 2017).
4.1 שני מנגנונים מרכזיים: קנלית'יאזיס לעומת קופולולית'יאזיס
ההבנה המכנית של BPPV נשענת על שתי תיאוריות מרכזיות. שני המנגנונים תומכים בהבנה ש-BPPV הוא בעיקר בעיה מכנית-פיזיקלית בתוך מערכת שיווי המשקל, ולא “דלקת” כללית או בעיית לחץ דם כשלעצמה – אם כי גורמי רקע שונים יכולים להעלות סיכון לניתוק האוטוקוניה או להישנות (von Brevern, 2015; Alolayet, 2025):
א. קנאליתיאזיס (Canalithiasis)
המצב השכיח ביותר (מעל 90% מהמקרים). הגבישים צפים בחופשיות בתוך הנוזל האנדולימפתי של התעלה. בעת שינוי תנוחת הראש, כוח הכבידה גורם לגבישים לנוע, ויוצר כוח גרר המניע את האנדולימפה ומסיט את הקופולה (חיישן התנועה). הסטה זו גורמת לירי עצבי שגוי המתפרש במוח כסיבוב ראש מהיר. המאפיין הקליני הוא ניסטגמוס (ריצוד עיניים) המופיע לאחר השהיה (Latency) של מספר שניות, מתגבר ואז דועך (Crescendo-Decrescendo) תוך פחות מ-60 שניות (AAO-HNSF, 2017).
- גבישים “חופשיים” בתעלה, נעים עם שינוי תנוחה ויוצרים זרימה בנוזל התעלה ← גירוי לא תקין ← ורטיגו קצר.
ב. קופולוליתיאזיס (Cupulolithiasis)
קופולולית'יאזיס: מצב נדיר יותר בו הגבישים נדבקים ישירות לקופולה, והופכים אותה לרגישה לכוח הכבידה (במצב תקין לקופולה ולנוזל צפיפות זהה, ולכן היא אינה רגישה לכבידה). המאפיין הקליני הוא ניסטגמוס המופיע מיד עם שינוי התנוחה ונמשך כל עוד הראש נשאר בתנוחה המגרה, ללא דעיכה משמעותית (Helminski, 2024).
- גבישים נצמדים ל”קופולה” ויוצרים רגישות ממושכת יותר לתנוחה.
4.2 חוקי אוולד (Ewald's Laws)
האבחון המדויק של התעלה הפגועה מתבסס על ניתוח כיוון הניסטגמוס בהתאם לחוקי אוולד. החוק הראשון קובע כי הניסטגמוס יופיע במישור התעלה המגורה. בתעלה האחורית (Posterior Canal), זרימת נוזל המתרחקת מהאמפולה (Ampullofugal) היא המעוררת, וגורמת לניסטגמוס ורטיקלי מעלה וסיבובי (Torsional) כלפי האוזן הפגועה (North 49 Therapy, 2025).
4.3 אידיופתי מול משני
ברוב המקרים מדובר ב-BPPV אידיופתי (ללא טריגר ברור), אך חלק מהמקרים מוגדרים משניים למצב קודם/נלווה, לדוגמה טראומת ראש, מיגרנה וסטיבולרית, מחלת מנייר, דלקת מבוך/נויריטיס וסטיבולרי, או מצבים נוספים (Ghosh, 2023; Alolayet, 2025).
5) גורמי סיכון מרכזיים (Risk Factors) – מי נמצא בסיכון גבוה יותר?
חשוב להבדיל בין גורמי סיכון להופעה ראשונה של BPPV גורמי סיכון להישנות אחרי אירוע או אחרי טיפול מניפולטיבי מוצלח. ברוב המקרים יש חפיפה. להלן גורמי הסיכון:
5.1 גיל מתקדם
הסיכון ל-BPPV עולה עם הגיל (von Brevern, 2007). ההסבר הסביר: “שחיקה” של מבנה האוטוליתים, שינויים במטבוליזם של סידן, ירידה ביכולת תיקון רקמות, ושכיחות גבוהה יותר של מחלות רקע שמגבירות סיכון (Alolayet, 2025). גם שכיחות של בעיות צוואר/מוגבלות תנועתית עולה עם הגיל – גורם שמשפיע בהמשך גם על אופן הבדיקה והטיפול.
5.2 מין נשי, גיל מעבר והקשר לעצם/סידן
במספר מחקרים ומטא-אנליזות נצפתה שכיחות מוגברת אצל נשים, בעיקר בגיל הביניים ומעלה, והקשרים עקביים בין BPPV לבין מדדים של בריאות עצם (Messina, 2017; Wen, 2025). ההשערה הביולוגית: אוטוקוניה מבוססת על סידן-קרבונט ולכן הפרעות במטבוליזם סידן/עצם עשויות להשפיע על יציבותה.
5.3 אוסטאופורוזיס/אוסטאופניה וצפיפות עצם נמוכה
קיימת ספרות מצטברת המקשרת בין BPPV לבין אוסטאופורוזיס/צפיפות עצם נמוכה. מטא-אנליזה מקיפה שפורסמה בשנת 2024 בכתב העת Journal of Personalized Medicine אישרה את הקשר ההדוק בין ירידה בצפיפות העצם לבין BPPV. החוקרים מצאו כי בקרב נשים עם אוסטאופורוזיס, הסיכון לפתח BPPV גבוה פי 2.14 בהשוואה לקבוצת הביקורת, ובקרב גברים הסיכון גבוה פי 2.41 (Kim et al., 2024). מחקרי אוכלוסייה גדולים וסקירות מצביעים על קשר סטטיסטי (Alolayet, 2025; Wen, 2025).
בעבודה גדולה המבוססת על נתוני סקר בריאות לאומי הודגשה הרלוונטיות של גורמים מטבוליים-שלדיים כאפשרות לרקע פתופיזיולוגי (Yoo, 2025). הקישור אינו “סיבה יחידה”, אבל הוא מתפקד כגורם סיכון חשוב, בעיקר להישנות. המנגנון המשוער הוא שמטבוליזם לקוי של סידן, המוביל לדלדול עצם, פוגע גם ביכולת התחזוקה והשחלוף של האוטוקוניה באוזן הפנימית, מה שמוביל להתפוררותם ולניתוקם.
5.4 חסר/אי-ספיקה של ויטמין D
ויטמין D ממלא תפקיד קריטי בספיגת סידן ובהומאוסטזיס של האוטוקוניה. מטא-אנליזה נוספת משנת 2024 ב-BMJ Open הדגימה כי רמות נמוכות של ויטמין D בסרום קשורות באופן מובהק לשכיחות גבוהה של BPPV. חשוב מכך, המחקר הראה כי מתן תוסף ויטמין D למטופלים עם BPPV חוזר ורמות ויטמין נמוכות, הפחית את שיעור ההישנות (Recurrence rate) בצורה דרמטית (יחס סיכויים של 0.41) (Yang et al., 2024). ממצאים אלו מחייבים התייחסות תזונתית כחלק אינטגרלי מהטיפול המונע (Rhim, 2024; Li, 2025).
במחקר אקראי (randomized trial) תוספת ויטמין D + סידן בחולים עם התקפים חוזרים ורמות נמוכות הפחיתה הישנויות (Jeong, 2020). מחקר RCT נוסף מצא שתיסוף ויטמין D (ללא סידן) באנשים עם רמות נמוכות הפחית הישנות לאחר טיפול מניפולטיבי מוצלח (Kong, 2024). סקירות עדכניות מסכמות שהקשר בין חסר ויטמין D לבין הישנות נראה יציב יחסית, אם כי פרוטוקולים שונים, מינונים שונים ואוכלוסיות שונות מקשים על “כלל זהב” אחד (Rhim, 2024; Li, 2025).
5.5 טראומת ראש
טראומה יכולה לגרום לניתוק מכני של אוטוקוניה. מחקר nested case-control גדול מצא קשר בין טראומת ראש קודמת לבין סיכון מוגבר להתפתחות ורטיגו סירוגי תנוחתי (Yoo, 2025). מעבר להופעה, טראומה גם מזוהה בספרות כגורם סיכון להישנות ולמורכבות קלינית (Alolayet, 2025; Wen, 2025). חשוב במיוחד לשים לב לטראומה “קטנה” יחסית (נפילה/מכה) שלא תמיד נתפסת משמעותית על ידי המטופל, אך יכולה להופיע בתשאול מדויק.
5.6 מיגרנה (כולל מיגרנה וסטיבולרית)
מיגרנה נקשרה ל-BPPV ולהישנות במספר עבודות. בסקירה שיטתית עדכנית הודגש קשר בין מיגרנה לבין BPPV, אם כי המנגנון אינו חד-משמעי (Alolayet, 2025). מחקר שפורסם ב-2026 מצא שמיגרנה היא מנבא עצמאי להישנות BPPV ומדווח על עליה משמעותית בסיכון לחזרה (Koçdor, 2026). מבחינה קלינית, כאשר יש היסטוריה של מיגרנה – במיוחד עם תסמינים וסטיבולריים – כדאי לצפות לסיכון מוגבר לאירועים חוזרים ולשקול ניהול רב-מערכתי.
5.7 מחלות אוזן פנימית/וסטיבולריות נלוות
מצבים כמו מחלת מנייר, דלקת מבוך, נויריטיס וסטיבולרי או תחלואה וסטיבולרית אחרת יכולים להעלות סיכון ל-BPPV משני, ולעיתים להשפיע על מהלך והישנות (Ghosh, 2023; Wen, 2025). ההסבר האפשרי: פגיעה/דלקת/שינויים הידרודינמיים באוזן הפנימית מקלים על ניתוק אוטוקוניה או על “התיישבות” שלהם בתעלה.
5.8 גורמים קרדיו-מטבוליים: יתר לחץ דם, סוכרת, דיסליפידמיה ועוד
הספרות אינה תמיד אחידה, אך יש עקביות הולכת ומתחזקת לקשר בין BPPV (בעיקר הישנות) לבין גורמים קרדיו-מטבוליים:
- מחקר רב-מרכזי באיטליה מצא קשר בין יתר לחץ דם, היפרכולסטרולמיה, סוכרת ותחלואה קרדיווסקולרית לבין הישנות BPPV (Messina, 2017).
- סקירה שיטתית עדכנית מסכמת שיתר לחץ דם, סוכרת, היפרליפידמיה ועוד דווחו כקשורים להופעה ולהצלחת טיפול ראשוני (Alolayet, 2025).
- מטא-אנליזה להישנות לאחר מניפולציות מצאה יתר לחץ דם וסוכרת כגורמי סיכון משמעותיים להישנות (Wen, 2025).
המנגנונים המשוערים כוללים מיקרו-וסקולופתיה של האוזן הפנימית, סטרס חמצוני ושיבושים מטבוליים המשפיעים על תפקוד וסטיבולרי ויציבות אוטוליתים, אך עדיין מדובר בתחום מחקר פעיל (Liu, 2025).
5.9 מגבלות צוואריות/פתולוגיה צווארית – לא כגורם ל-BPPV עצמו, אבל כגורם קליני חשוב
בעיות צוואריות (למשל ספונדילוזיס) לא בהכרח “גורמות” ל-BPPV, אך הן עשויות:
- להקשות על ביצוע בדיקות תנוחה ומניפולציות החזרה
- לשנות בחירת מניפולציה/טכניקה
- להעלות סיכון/אי-נוחות בתנועות צוואר פסיביות
מחקר ייעודי בדק שאלת בטיחות מניפולציית Epley באנשים עם בעיות צוואר ומציע מניפולציה חלופית בטוחה יותר בהקשר זה (Rashad, 2010). זה רלוונטי במיוחד בקליניקות שריר-שלד, כולל כירופרקטיקה, שבהן שכיחות בעיות צוואר גבוהה.
6) שילוב כירופרקטיקה: איפה זה נכנס (ואיפה לא)?
6.1 כירופרקטיקה כ”שער אבחוני” במרפאות שריר-שלד
לא מעט מטופלים עם סחרחורת מגיעים תחילה לקליניקות שריר-שלד בגלל כאבי צוואר, תחושת “ראש כבד”, חוסר יציבות או סחרחורת שמופיעה בתנועה. כאן התפקיד הכירופרקטי המרכזי הוא:
- תשאול מדויק: האם הסחרחורת התקפית וקצרה? האם קשורה לתנוחה? האם יש בחילות? האם יש טריגר אופייני כמו התהפכות במיטה?
- זיהוי דגלים אדומים: תסמינים נוירולוגיים חדשים, כאב ראש חריג, חולשה/נימול, הפרעה בדיבור/ראייה, אטקסיה משמעותית, או ורטיגו ממושך שאינו תלוית-תנוחה, מצריכים הערכה רפואית דחופה.
- אבחנה מבדלת: BPPV מול סחרחורת צווארית (cervicogenic dizziness), מיגרנה וסטיבולרית, הפרעה אורתוסטטית ועוד. הקריטריונים האבחוניים של BPPV מסייעים כאן (von Brevern, 2015; Bhattacharyya, 2017).
6.2 ערך מוסף כירופרקטי: גורמי סיכון והישנות
כאן יש תרומה משמעותית: כיוון שהישנות קשורה לגורמים מטבוליים/וסקולריים/עצם-סידן, מרפאת שריר-שלד יכולה להדגיש למטופל:
- בירור חסר ויטמין D ושקילת תיקון חסר בהתאם לרופא/ה, במיוחד אם יש הישנויות (Jeong, 2020; Kong, 2024)
- תשומת לב לבריאות עצם (אוסטאופורוזיס) והפניה להמשך בירור/טיפול (Wen, 2025)
- איזון גורמי סיכון קרדיו-מטבוליים בשיתוף רופא/ה (Messina, 2017; Alolayet, 2025)
- זיהוי מיגרנה כגורם סיכון להישנות וניהול מתאים (Koçdor, 2026)
7) נקודות קליניות מסכמות
- BPPV שכיח מאוד: שכיחות מצטברת סביב 2-3% באוכלוסייה (von Brevern, 2007).
- הגורם הישיר הוא ניתוק אוטוקוניה והגעתה לתעלות החצי-קשתיות (von Brevern, 2015).
- גורמי סיכון בולטים: גיל, מין נשי/גיל מעבר, אוסטאופורוזיס/בריאות עצם, חסר ויטמין D, טראומת ראש, מיגרנה, מחלות אוזן פנימית, וגורמים קרדיו-מטבוליים (Alolayet, 2025; Wen, 2025; Yoo, 2025).
- הישנות נפוצה וקשורה בחלקה לגורמי רקע ניתנים להתערבות (Messina, 2017; Jeong, 2020; Kong, 2024).
היבט כירופרקטי נכון: אבחון והכוונה מדויקת, התאמת מניפולציות החזרה (במיומנות ובהתאמת צוואר), והובלת ניהול גורמי סיכון להישנות, תוך הימנעות מהצהרות יתר על SMT כטיפול ישיר להתפתחות ורטיגו סירוגי תנוחתי (Bhattacharyya, 2017; Rashad, 2010).
8) סיכום
ורטיגו סירוגי תנוחתי הוא מחלה מורכבת בעלת בסיס מכני ברור אך עם השפעות רב-מערכתיות. ההתקדמות המחקרית בשנים האחרונות (2020-2026) חידדה את ההבנה כי אין מדובר רק בבעיה "מקומית" של האוזן, אלא בהפרעה הקשורה קשר הדוק למצב המטבולי של המטופל, בדגש על בריאות העצם ורמות ויטמין D.
References:
Alolayet, H., & Murdin, L. (2025). Benign paroxysmal positional vertigo: A systematic review of the effects of comorbidities. Frontiers in Neurology, 16, 1595693.
Bhattacharyya, N., Gubbels, S. P., Schwartz, S. R., Edlow, J. A., El-Kashlan, H., Fife, T., Holmberg, J. M., Mahoney, K., Hollingsworth, D. B., Roberts, R., Seidman, M. D., & Steiner, R. W. (2017). Clinical practice guideline: Benign paroxysmal positional vertigo (Update). Otolaryngology-Head and Neck Surgery, 156(3_suppl), S1-S47.
Ghosh, A., Bhattacharyya, A., Ghosh, S., & Bhattacharyya, S. (2023). Epidemiology of benign paroxysomal positional vertigo (BPPV) and risk factors for secondary BPPV: A population-based study. The Egyptian Journal of Otolaryngology, 39, (Article 456).
Koçdor, P., Öztürk, K., Özlüoğlu, L. N., & colleagues. (2026). Role of migraine in recurrent benign paroxysmal positional vertigo. American Journal of Otolaryngology, 47(2), 104794.
Kong, T. H., Jung, S. Y., Seo, Y. J., & Shim, D. B. (2024). Vitamin D supplementation in preventing the recurrence of benign paroxysmal positional vertigo. Laryngoscope Investigative Otolaryngology, 9(1), e1225.
Li, Y., & colleagues. (2025). Association between vitamin D, vitamin D supplementation and benign paroxysmal positional vertigo: A systematic review and meta-analysis. Frontiers in Neurology.
Liu, D., & colleagues. (2025). Research progress on risk factors of recurrence of benign paroxysmal positional vertigo. Frontiers in Neurology.
Messina, A., Casani, A. P., Manfrin, M., & Guidetti, G. (2017). Italian survey on benign paroxysmal positional vertigo. Acta Otorhinolaryngologica Italica, 37(4), 328-335.
Balance Dizziness Centre: North 49 Introduction to Vestibular Therapy Hybrid Course
Neuhauser HK. The epidemiology of dizziness and vertigo. Handb Clin Neurol. 2016;137:67-82.
Nunez, R. A., Cass, S. P., & Furman, J. M. (2000). Short- and long-term outcomes of canalith repositioning for benign paroxysmal positional vertigo. Otolaryngology-Head and Neck Surgery, 122(5), 647-652.
Rashad, U. M. (2010). Patients with benign paroxysmal positional vertigo and cervical spine problems: Is Epley’s manoeuvre contraindicated, and is a proposed new manoeuvre effective and safer? The Journal of Laryngology & Otology, 124(11), 1167-1171.
Rhim, G., & Kim, M. J. (2024). Vitamin D supplementation and recurrence of benign paroxysmal positional vertigo. Nutrients, 16(5), 689.
von Brevern, M., Radtke, A., Lezius, F., Feldmann, M., Ziese, T., Lempert, T., & Neuhauser, H. (2007). Epidemiology of benign paroxysmal positional vertigo: A population-based study. Journal of Neurology, Neurosurgery & Psychiatry, 78(7), 710-715.
von Brevern, M., Bertholon, P., Brandt, T., Fife, T., Imai, T., Nuti, D., Newman-Toker, D. E., & Zee, D. S. (2015). Benign paroxysmal positional vertigo: Diagnostic criteria. Journal of Vestibular Research, 25(3-4), 105-117.
Wen, Y., Fan, Y., & Jian, B. (2025). Identifying key risk factors for the recurrence of benign paroxysmal positional vertigo following successful canalith repositioning maneuvers: A meta-analysis. European Journal of Medical Research, 30, 262.
Yoo, D. M., Yang, B.-R., Han, K., Choi, H. G., Choe, G., Choi, J. W., & Kim, B. J. (2025). The association between head trauma and BPPV: A nested case-control study using a national health screening cohort. Diagnostics, 15(17), 2171.