תסמונת פיריפורמיס מה גורם לה? תסמונת הפיריפורמיס (Piriformis Muscle Syndrome) מתפתחת כאשר שריר הפיריפורמיס גורם לסיאטיקה. סיאטיקה היא תסמונת הכוללת מגוון של סימנים ותסמינים הנובעים מגירוי של העצב הסיאטי. אלה כוללים כאבים בישבן, הקרנות כאב במורד הרגל, שינויים תחושתיים ומוטוריים בגפה התחתונה. גורמי הסיכון להתפתחות התסמונת כוללים מאמצי יתר של שריר הפיריפורמיס, מיקום אנטומי לקוי של העצב הסיאטי ועוד.
בגלל הדמיון בין התסמינים של תסמונת הפיריפורמיס לאלו של בלט או פריצת דיסק בגב התחתון חשוב לערוך הליך של אבחנה מבדלת. ההליך שמתבסס על הממצאים מהמפגש שלנו עם החולה צריך לשלול הפרעות שיכולות לדמות לתסמונת פירפורמיס. הפרעות אלה יכולות לכלול הפרעות בבעמוד השדרה המותני, הפרעות בירך, הפרעות במפרקי העצה והכסל ועוד. במאמר "תסמונת פיריפורמיס מה גורם לה" נדון בנושא.
תסמונת פיריפורמיס מה גורם לה – רקע
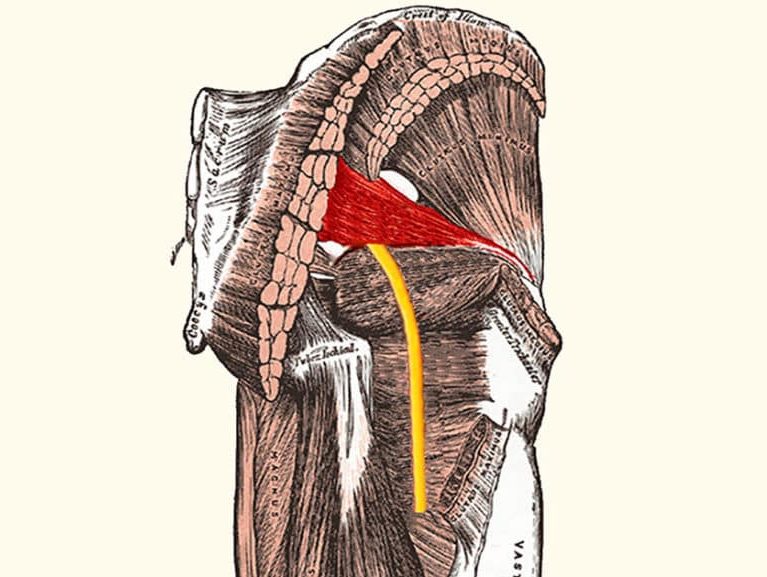
תסמונת פיריפורמיס (Piriformis Syndrome, PS) היא תסמונת לכידה עצבית, של העצב הסיאטי. בהפרעה זאת נלחץ ומגורה העצם הסיאטי (ולעיתים גם המבנים הנוירו־וסקולריים הסמוכים) על-ידי שריר הפיריפורמיס באזור העכוז העמוק. התוצאה היא כאב עמוק בישבן, לעיתים עם הקרנה לאורך הירך האחורית ועד השוק -“סיאטיקה לא דיסקוגנית”. כיום מקובל לראות את תסמונת הפיריפורמיס כתת-סוג של “תסמונת העכוז העמוק” (Deep Gluteal Syndrome), שבה לכידת העצב יכולה להיגרם גם על-ידי שרירים או מבנים אחרים באזור (Hwang, 2020; Martin, 2015; Sharma, 2023).
על אף שתוארה כבר בשנות ה־40 של המאה ה־20, האבחנה והאפידמיולוגיה של התסמונת עדיין שנויים במחלוקת, והספרות מדגישה חוסר אחידות בקריטריוני האבחון. אולם בשנים האחרונות פורסמו עבודות שמנסות למפות בצורה מסודרת את הגורמים וגורמי הסיכון להתפתחות התסמונת -החל מווריאציות אנטומיות, דרך טראומה ומיקרו-טראומה ועד אורח חיים יושבני (Goidescu, 2022; Siahaan, 2019; Islam, 2022).
במאמר זה נסקור לעומק את הגורמים והגורמים המקדימים העיקריים:
- סיווג בין תסמונת ראשונית (אנטומית) לשניונית (נרכשת)
- גורמים אנטומיים ומבניים
- גורמים ביומכניים וטראומטיים
- אורח חיים יושבני, ישיבה ממושכת ו-BMI
- מין, גיל, היריון ומאפייני אוכלוסייה
- גורמים מערכתיים ופתולוגיות נלוות
- וריאציות בעצב הסיאטי ותסמונת העכוז העמוק
תסמונת פיריפורמיס ראשונית ושניונית
מבחינה אטיולוגית, נהוג להבחין בין PS “ראשונית” (Primary) ל־PS “שניונית” (Secondary). לפי סקירה קלאסית ורענון עדכני של הספרות:
- PS ראשונית מוגדרת כתסמונת שמקורה בעיקר בוריאציות אנטומיות ביחסים בין שריר הפיריפורמיס לעצב הסיאטי -לדוגמה, מעבר העצב דרך השריר או חלוקה גבוהה מוקדמת שלו (Goidescu, 2022; Cholewa, 2024).
- PS שניונית נגרמת בדרך כלל מ”גורם מעורר” נרכש כגון טראומה, מיקרו-טראומה חוזרת, עומס יתר ספורטיבי, היפרטרופיה של השריר, צלקות, ציסטות, מסות, או ישיבה ממושכת על משטח קשיח. (Siahaan, 2019; Carro, 2016)
במחקר קליני על 65 מטופלים עם אבחנה מאושרת בהזרקה, Siahaan (2019) מדווח שהגורמים המקדימים השכיחים ביותר היו:
- היסטוריה של מיקרו-טראומה בישיבה על משטחים קשים (36.9%).
- הליכה/ריצה למרחקים ארוכים (18.5%).
- ישיבה ברגליים משוכלות (10.8%)
- עם שיעור גבוה של נשים ומבוגרים מעל גיל 60.
חלוקה זו בין ראשונית לשניונית חשובה להבנת ההבדל בין אנשים “מועדים” מלידה לבין אלה שמפתחים את התסמונת על רקע עומסי חיים, עבודה ואורח חיים.
גורמים אנטומיים ומבניים להתפתחות תסונת פיריפורמיס
קשרים אנטומיים בין הפיריפורמיס לעצב הסיאטי
הגורם האנטומי המפורסם ביותר הוא הווריאציות ביחסי העצב הסיאטי לשריר הפיריפורמיס. כבר Beaton ו-Anson בשנות ה־30 תיארו שישה טיפוסי יחס (Hwang, 2020; Goidescu, 2022):
- הטיפוס השכיח הוא מעבר העצב בשלמותו מתחת לשריר
- וטיפוסים פחות שכיחים כוללים מעבר אחד מענפי העצב דרך השריר, מעליו או שילובים שונים.
ניתוחים אנטומיים עדכניים וסקירות מטא-אנליטיות מצביעים על כך שווריאציות אלו אינן נדירות. בחלק מהעבודות תוארו וריאציות בכ־10-20% מהאוכלוסייה (Goidescu, 2022; Cholewa, 2024). עם זאת, הקשר הישיר בין וריאציה אנטומית לבין הופעת סימפטומים אינו חד-משמעי:
- מחקרים קליניים ומבוססי MRI מצאו תדירות דומה של וריאציות גם באוכלוסייה ללא תסמינים.
- חלק מהחוקרים טוענים שאין הוכחה מספקת שווריאציה כשלעצמה היא גורם סיכון עצמאי לתסמונת (Sharma, 2023).
לכן, נראה כי וריאציות אנטומיות מגדילות את הפוטנציאל ללכידת העצב, אך לרוב נדרש שילוב עם גורמים נוספים כגון עומס, טראומה, היפרטרופיה או שינויי רקמה רכה כדי שיתפתחו סימפטומים.
היפרטרופיה, התקצרות וצלקות בשריר הפיריפורמיס
בספרות מתוארים מספר מצבים שבהם הפיריפורמיס עצמו הופך לגורם מכני לוחץ:
- היפרטרופיה של השריר: בעקבות עומס יתר ספורטיבי, עבודה פיזית או פיצוי תנועתי.
- פיברוזיס וצלקות לאחר טראומה (נפילה על הישבן, תאונת דרכים), ניתוחים באגן או זיהומים.
- ראש כפול או שריר כפול: בדיסקציות אנטומיות תוארו מקרים של שני ראשים לשריר, היוצרים מרחב צר יותר סביב העצב. (Goidescu, 2022; Larionov, 2022; Cholewa, 2024)
בסקירה האנטומית של Goidescu (2022) הודגם כי לאורך מסלול העצב הסיאטי והצרור הפודנדלי קיימות נקודות מגע רבות עם שריר הפיריפורמיס והרקמות הסמוכות, שבהן כל שינוי בנפח השריר, דלקת או עיבוי פיברוטי עלולים לצמצם את המרווח ולגרום ללכידה.
תסמונת גלוטאלית עמוקה (Deep Gluteal Syndrome)
בשנים האחרונות הוצע המושג תסמונת גלוטלית עמוקה (Deep Gluteal Syndrome). זהו מכלול של מצבים שבהם העצב הסיאטי נלכד במרחב התת גלוטאלי על-ידי מבנים שונים. מבני אלה יכולים לכלול (Carro, 2016; Hwang, 2020; Gonzalez-Lomas, 2021):
רקמות שריר
אלו הם הגורמים השכיחים ביותר לתסמונת:
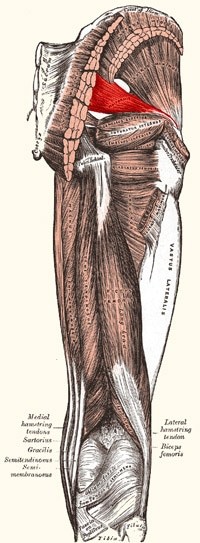
- שריר הפיריפורמיס (Piriformis muscle): הגורם המרכזי והידוע ביותר (ולכן התסמונת נקראה בעבר "תסמונת פיריפורמיס"). השריר יכול להיות נוקשה, מכווץ יתר על המידה, מוגדל (היפרטרופי) או בעל וריאציה אנטומית שבה העצב עובר דרכו.
- שרירי התאומים עליון ותחתון (Gemellus muscles Superior & Inferior):חלק מקבוצת שרירים סמוכים לפיריפורמיס.
- השריר הסותם הפנימי (Obturator internus): קבוצת שרירים קטנים יותר הממוקמים בסמוך לפיריפורמיס, שיכולה גם היא ללחוץ על העצב.
- שריר השריר הירך המרובע (Quadratus femoris): שריר קטן נוסף שעלול להיות מעורב בדחיסה, במיוחד במצב הנקרא תסמונת תפס אישיו-פמורלי (Ischiofemoral impingement).
- שרירי מיתר הירך (Hamstrings): החלק המקורב (proximal) של גידי שרירי המיתר, בנקודת החיבור שלהם לאגן (Ischial tuberosity), עלול ללחוץ על העצב הסיאטי.
- שרירי העכוז (Gluteal muscles): בעיקר שריר העכוז הגדול (Gluteus maximus) ושריר העכוז הקטן (Gluteus minimus) יכולים להיות מעורבים בדחיסה.
רקמות רכות אחרות:
- רצועות סיביות (Fibrous bands): רקמות צלקת או רצועות סיביות מולדות המכילות כלי דם עלולות ללכוד את העצב. לעיתים קרובות אלו נחשבות לגורם הרלוונטי ביותר.
- רקמת צלקת: היווצרות רקמת צלקת כתוצאה מטראומה (כמו נפילה על הישבן), פציעה או ניתוח קודם באזור האגן או הירך.
- כלי דם חריגים: ורידים מורחבים או מומים בכלי דם באזור עשויים ליצור לחץ על העצב.
- נגעים תופסי מקום (Space-occupying lesions): מקרים נדירים יותר כוללים גידולים שפירים (כמו נוירומה או ציסטה גנגליונית) או מורסות שמתפתחים בחלל ומפעילים לחץ על העצב.
מבנים גרמיים (עצמות):
תסמונת תפס אישיו-פמורלי (Ischiofemoral impingement): מצב שבו ישנה הצרות של המרווח שבין עצם הירך (Femur) לבין עצם הישיבה (Ischium), מה שגורם לצביטה של השריר והעצב שביניהם.
בהקשר זה, תסמונת פיריפורמיס מוגדרת כתת-קבוצה שבה הפיריפורמיס הוא הגורם הדומיננטי ללכידה. אולם מבחינת גורמי סיכון, אותם עקרונות אנטומיים (מרחב עמוק צר, מבנים מרובים סביב העצב) רלוונטיים גם כאן ומעצימים את ההשפעה של גורמים ביומכניים.
גורמים ביומכניים, טראומטיים ומיקרו-טראומה
טראומה חריפה
טראומה ישירה לאזור העכוז מוזכרת שוב ושוב כגורם מעורר אופייני להתפתחות PS שניונית. הטראומה עלולה להיות תוצאה של נפילה על הישבן, פגיעה ספורטיבית, חבלות בתאונות דרכים ועוד (Siahaan, 2019; Hwang, 2020). נזקי הטראומה עלים להוביל לדימום, דלקת מקומית, פיברוזיס ואיחוי לא תקין של השריר והרקמות סביב העצב. כתוצאה מכך עלולה להתפתח לכידה עצבית כרונית.
מקרים נוספים מתוארים לאחר ניתוחי ירך ואגן, הזרקות חוזרות לאזור, או פגיעות מאומנות (כגון בעיטות חוזרות בספורט לחימה). כולם מצבים שבהם תיתכן פגיעה ברקמות הרכות והיווצרות צלקות לוחצות (Carro, 2016; Cass, 2015).
מיקרו-טראומה ועומס יתר ספורטיבי
מיקרו-טראומה חוזרת, כזו שאינה גורמת לפציעה גלויה, נחשבת גורם מרכזי ב-PS שניונית. Siahaan (2019) מדווח על שכיחות גבוהה של היסטוריה של ישיבה על משטחים קשים, הליכה/ריצה למרחקים ארוכים וישיבה ברגליים משוכלות בקרב מטופלים עם PS. בספרות מוזכרת במיוחד קבוצת ספורטאים שבהן נצפתה שכיחות מוגברת של PS:
- גולשי סקי, שחקני טניס ורוכבי אופניים למרחקים ארוכים.
כול העוסקים בענפי ספורט אלה חשופים לפעילות חוזרת של רוטציה חיצונית וייצוב של מפרק הירך בתנוחה מאומצת (Siahaan, 2019; Cass, 2015).
Carro (2016) מתאר ב-Deep Gluteal Space Problems כי עומס חוזר על השרירים המסובבים החיצוניים של הירך, במיוחד בפעילות מעל טווחים רגילים או בתנועות חזקות ופתאומיות, עלול להביא להיפרטרופיה ולדלקת של הפיריפורמיס וללכידה דינמית של העצב הסיאטי.
דפוסי תנועה ויציבה
חולשה של שרירי העכוז (gluteus medius/minimus) והליבה, יחד עם קיצור יחסי של ההמסטרינג ושרירי הירך המסובבים, עלולים ליצור דפוסי תנועה שבהם הפיריפורמיס “עובד יתר על המידה” כמייצב. כתוצאה מכך השרירי נוטה למתח כרוני, ספאזם או התקצרות. מספר עבודות בתחום הפיזיותרפיה מציינות כי אצל מטופלים עם PS הודגמו דפוסים של ירידה ביציבות האגן, צניחת אגן בצד הנגדי וחולשה גלוטאלית (Siraj, 2022; Hopayian, 2018).
אורח חיים יושבני, ישיבה ממושכת ו־BMI
אחד הקווים העקביים ביותר בספרות המודרנית הוא הקשר בין אורח חיים יושבני ותסמונת פיריפורמיס.
ישיבה ממושכת
כבר בעבודות מוקדמות הוזכרו “wallet neuritis” -גירוי של העצב הסיאטי עקב ישיבה על ארנק בכיס האחורי -ו”sciatic notch syndrome” כתת-צורות של לכידת העצב באזור העכוז. (Sharma, 2023)
במחקרו של Siahaan (2019) נמצא כי משך הישיבה היומי הממוצע בקרב חולי PS היה כ-5 שעות, ובקרב רבים הייתה היסטוריה של ישיבה ממושכת על משטח קשיח.
מחקרי שכיחות בקבוצות אוכלוסייה ספציפיות, כגון סטודנטים וקבוצות מקצועיות יושבניות (פקידות קבלה, עובדי משרד), מצאו שכיחות משמעותית של נוקשות פיריפורמיס ותסמינים דמויי תסמונת פריפורמיס (Warner, 2018; Nawaz, 2020; Desai, 2019).
אורח חיים יושבני בקרב סטודנטים
Fatima ו-Amin (2022) דיווחו על שכיחות גבוהה של נוקשות פיריפורמיס ופגיעה בפעילות ובאיכות החיים בקרב סטודנטים לתואר ראשון, עם קשר ברור בין ישיבה ממושכת, חוסר פעילות גופנית והופעת סימפטומים. ממצאים דומים על שכיחות PS או נוקשות פיריפורמיס בקרב סטודנטים מתוארים גם בעבודות אחרות, המחזקות את התפיסה שסטודנטים, במיוחד בסביבות ללא ארגונומיה מתאימה, הם קבוצה בסיכון (Warner, 2018; Siraj, 2022).
BMI ומשקל גוף
הקשר בין BMI לתסמונת פיריפורמיס מורכב יותר. במחקרו של Siahaan (2019) רוב המטופלים היו ב־BMI תקין, והוא לא מצא קשר ברור בין BMI לבין שכיחות PS, אך ציין עבודות שהראו כי BMI גבוה יכול לשנות את היחסים בין השריר לרקמה התת-עורית ולתרום ללחץ מקומי.
לעומת זאת, מחקרי שכיחות של “piriformis tightness” מצאו עלייה בשכיחות עם העלייה ב-BMI והגיל (Desai, 2019; Fatima & Amin, 2022).
ייתכן שהשמנה מעצימה את השפעת הישיבה הממושכת (משקל גבוה על אזור העכוז והעצב) ומקטינה את סבילות הרקמות לעומס סטטי.
מגדרין, גיל, היריון ומאפייני אוכלוסייה
מגדר: שכיחות גבוהה יותר בנשים
רוב העבודות הקליניות מדווחות על שכיחות גבוהה יותר של PS בנשים. סקירת הספרות שסוכמה אצל Siahaan (2019) מציינת מחקרים שבהם היחס נשים:גברים הגיע אף ל־6:1, עם הצעות להסבר אנטומי -זוויות שונות של האגן והירכיים, המשפיעות על מנוף שריר הפיריפורמיס ועל ציר העומס.
במחקר על חולי PS מאושרים בהזרקה, Siahaan (2019) מצא יחס של כ-1:3 לטובת נשים. גם במחקרי שכיחות בקרב חולי כאב גב תחתון (Islam, 2022) ובקבוצות סטודנטים, נצפתה שכיחות גבוהה יותר בקרב נשים או לכל הפחות התייצגות שווה במחלות שבהן נשים בדרך-כלל מדווחות יותר על כאב אגן/גב.
הצעות נוספות כוללות השפעות הורמונליות (שינויים ברקמות החיבור בתקופת היריון ולאחריו) ושינויי יציבה ואגן בזמן היריון, שעשויים להעלות עומס על השרירים המייצבים והפיריפורמיס (Siahaan, 2019).
גיל
PS יכולה להופיע בטווח רחב של גילאים, אך רוב הסדרות מתארות שיא שכיחות בעשורים הרביעי עד השישי. סקירת Hopayian (2018) מצאה גיל ממוצע סביב 40-50 בשורת מחקרים, בעוד שבמחקר של Siahaan (2019) דווקא הקבוצה מעל גיל 60 הייתה הדומיננטית (47% מהמטופלים).
ייתכן שהבדלים אלה משקפים אוכלוסיות שונות (קהילה לעומת בית חולים שלישוני), אך באופן כללי ניתן לומר שגיל מבוגר מלווה בעלייה בשכיחות תהליכי ניווניות, ירידה בגמישות הרקמות ואולי גם ירידה בפעילות גופנית -כולם עשויים להגדיל סיכון ל-PS, במיוחד בשילוב אורח חיים יושבני.
גורמים מערכתיים ופתולוגיות נלוות
הספרות על גורמים מערכתיים ל-PS ספציפית עדיין מוגבלת, אך כמה כיוונים עיקריים עולים:
- נוירופתיות מטבוליות: סוכרת והפרעות מטבוליות אחרות עלולות להגביר רגישות לפגיעה עצבית ולשנות את סף התסמינים בלכידה קלה (Hwang, 2020; Goidescu, 2022).
- תהליכים דלקתיים מקומיים: בורסיטיס, דלקת גידים, זיהומים או דלקת מפרקים באזור האגן והירך, אשר משנים את הדינמיקה של השרירים והרקמות הרכות (Carro, 2016; Sharma, 2023).
- מסות תופסות מקום: ציסטות גנגליוניות, גידולים, המטומות גדולות, או ורידים מורחבים במרחב העכוז העמוק תוארו כגורמי לכידה משניים (Choi, 2022; Hwang, 2020).
יש להדגיש: בחלק גדול מהמקרים הגורמים הללו אינם “גורמי סיכון” קלאסיים אלא גורם סיבתי ספציפי (כמו ציסטה או גידול), ולכן הם חלק מהאבחנה המבדלת ומהווים “Red Flags” המחייבים הדמיה.
וריאציות בעצב הסיאטי ותסמונת העכוז העמוק
הספרות המודרנית מדגישה יותר ויותר את מורכבות האנטומיה של העצב הסיאטי:
- נקודת חלוקה גבוהה (High division) של העצב לשני ענפיו.
- פיצול לשלושה ענפים (trifurcation).
- וריאציות במסלול העצב סביב הפיריפורמיס והמבנים הסובגלוטאליים.
Sharma (2023) מסכם סקירה שיטתית עדכנית שהראתה כי מעבר הענף הפיבולרי דרך שריר הפיריפורמיס ושריר פיריפורמיס כפול הם בין הווריאציות השכיחות, אך הנתונים לגבי הקשר הישיר ל-PS סותרים. Bartret ועמיתיו (2018) אף הציעו שאין הוכחה מספקת לקשר חד-משמעי.
Goidescu (2022) הראה, באמצעות דיסקציות ו-MRI, כי לאורך המסלול של העצב הסיאטי והצרור הפודנדלי קיימות מספר נקודות שבהן מרחב הלחיצה צר במיוחד. בנקודות אלה, הימצאות של וריאציה אנטומית, יחד עם היפרטרופיה, צלקות או מסה מקומית יכולה בקלות יחסית להפוך ללכידה סימפטומטית.
בנוסף, כמפורט למעלה, תסמונת גלוטלית עמוקה יכולה להיגרם ממגוון גורמים שאינם הפיריפורמיס. לכן בראייה מודרנית PS הוא רק חלק מספקטרום נרחב של לכידת העצב הסיאטי (Carro, 2016; Hwang, 2020; Gonzalez-Lomas, 2021).
גורמי סיכון אפידמיולוגיים: מה אומרים מחקרי השכיחות?
מספר מחקרי חתך ניסו למפות גורמי סיכון באוכלוסיות שונות:
חולי כאב גב תחתון כרוני
Islam (2022) מצא שכיחות של כ-18.3% ל-PS בקרב 219 מטופלים עם כאב גב תחתון כרוני. גורמים קשורים כללו גיל, סוג עיסוק (עבודות פיזיות ו”Housewives”), ובמידה מסוימת BMI גבוה.
סטודנטים ועובדים יושבניים
מחקרי Fatima & Amin (2022), Warner ועמיתיו (2018) ו-Desai (2019) הראו שכיחות גבוהה של נוקשות פיריפורמיס ו-PS באוכלוסייה סטודנטיאלית וברצפטיוניסטיות/עובדי משרד, עם קשר מובהק לישיבה ממושכת, היעדר פעילות גופנית ושעות רבות מול מחשב.
מאפיינים דמוגרפיים
מחקרו של Siahaan (2019) הדגיש מגדר נקבי, גיל מבוגר ועיסוקים הכרוכים בעמידה ממושכת, כפיפה והרמת משאות (כמו “עבודת בית” ו”עבודת שטח”) כמאפיינים חוזרים בקרב חולי PS.
בסקירה שיטתית של Hopayian ו-Danielyan (2018) הובהר כי איכות הראיות עדיין מוגבלת, אך ניתן לזהות תבנית חוזרת: נשים בגיל הביניים ומעלה, עם היסטוריה של עומס או טראומה באזור העכוז/הירך, לעיתים קרובות עם אורח חיים יושבני או עבודה פיזית חוזרת.
מודל אינטגרטיבי: אינטראקציות בין הגורמים
הנתונים שהוצגו מצביעים על כך שאין “גורם בודד” שמסביר את רוב מקרי תסמונת הפיריפורמיס. במקום זאת, מדובר ברשת של גורמים:
- אנטומיה בסיסית: וריאציות במסלול העצב, מבנה האגן והמרחב הסובגלוטאלי.
- עומס מכני: טראומה, מיקרו-טראומה, פעילות ספורטיבית ועיסוקים פיזיים.
- אורח חיים: ישיבה ממושכת, חוסר פעילות, משקל גוף.
- מאפיינים אישיים: מין, גיל, אולי גם השפעות הורמונליות.
- גורמים מערכתיים: נוירופתיות, דלקת ומסות תופסות מקום.
לדוגמה, אדם עם וריאציה אנטומית של העצב העובר דרך הפיריפורמיס, העובד בעבודה יושבנית, בעל BMI גבוה יחסית וממעט בפעילות גופנית:
- נמצא, ככל הנראה, בסיכון גבוה יותר לפתח PS כאשר מתווסף אירוע מיקרו-טראומטי (כגון שינוי חד ברמת הפעילות, נפילה קלה, או תקופה של ישיבה ממושכת במיוחד) (Siahaan, 2019; Goidescu, 2022; Sharma, 2023).
באופן דומה, ספורטאי צעיר ללא וריאציה אנטומית משמעותית אך עם עומס גבוה ורב-שנים על הרוטטורים החיצוניים של הירך, עלול:
- לפתח היפרטרופיה ודלקת מקומית ולחץ דינמי על העצב. בעיקר אם קיימת חולשה יחסית של שרירי העכוז האחרים שמכריחה את הפיריפורמיס “לעבוד שעות נוספות” (Cass, 2015; Carro, 2016).
המשמעויות הקליניות: מי נמצא בסיכון וכיצד ניתן למנוע?
הבנת הגורמים וגורמי הסיכון אינה רק עניין תאורטי; יש לה השלכות משמעותיות על מניעה ואבחון מוקדם:
קבוצות סיכון עיקריות
- נשים בגיל הביניים ומעלה, במיוחד עם היסטוריה של כאב גב/עכוז כרוני.
- אוכלוסיות יושבניות -סטודנטים, עובדי מחשב, נהגים.
- עובדים פיזיים עם כיפוף, הרמת משאות או עמידה ממושכת.
- ספורטאים בענפי ריצה למרחקים, ספורט רוטציוני (טניס) ורכיבה ממושכת.
צעדי מניעה אפשריים
- הפחתת זמן ישיבה רצופה; הפסקות תנועה, ארגונומיה של הכיסא והגובה.
- תרגילי מתיחה וחיזוק ייעודיים לשרירי העכוז והירך, במיוחד בקרב אוכלוסיות יושבניות.
- איזון עומס באימונים: הדרגתיות, חיזוק שרשרת Posterior Chain והימנעות מקפיצות חדות בעומס.
- זיהוי מוקדם של כאב ישבן עמוק והימנעות מהדבקת תווית “פריצת דיסק” ללא בירור מתאים (Miller, 2012; Hwang, 2020; Hopayian, 2018).
המודעות לכך שתסמונת פיריפורמיס היא לרוב תוצר של שילוב בין אנטומיה נתונה לבין עומסים ואורח חיים, מאפשרת גישה שיקומית־מניעתית: שינוי דפוסי תנועה וישיבה, חיזוק והגמשה, ושילוב טיפול שמרני מוקדם -לפני שנגרם נזק עצבי ממושך או צורך בהתערבות פולשנית.
References:
Cass, S. P. (2015). Piriformis syndrome: A cause of nondiscogenic sciatica. Current Sports Medicine Reports, 14(1), 41-44.
Cholewa, J., Niczyporuk, J., Onyśk, M., Samczuk, M., Iwaniuk, K., Daniluk, A., et al. (2024). Piriformis syndrome -anatomical causes. Diagnosis and treatment. Journal of Pre-Clinical and Clinical Research.
Desai, K., & Anand, V. (2019). Prevalence of piriformis tightness with relevance of sitting posture and body mass index. International Journal of Physiotherapy and Occupational Therapy.
Fatima, M., & Amin, S. (2022). Prevalence of piriformis tightness and its impact on daily life among university students. Pakistan Journal of Medical & Health Sciences.
Goidescu, O.-C., Enyedi, M., Tulin, A.-D., Tulin, R., Vacaroiu, I. A., Nica, A. E., Dragos, D., Ionescu, D., Georgescu, D., & Miron, A. (2022). Overview of the anatomical basis of the piriformis syndrome -Dissection with magnetic resonance correlation. Experimental and Therapeutic Medicine, 23, 113.
Gonzalez-Lomas, G. (2021). Deep gluteal pain in orthopaedics: A challenging diagnosis. Journal of the American Academy of Orthopaedic Surgeons.
Hopayian, K., & Danielyan, A. (2018). Four symptoms define the piriformis syndrome: An updated systematic review of its clinical features. European Journal of Orthopaedic Surgery & Traumatology, 28(2), 155-164.
Hwang, Y., Son, B. C., & colleagues. (2020). Sciatic nerve entrapment (deep gluteal syndrome) as a cause of failed back surgery syndrome. The Nerve, 6(2), 114-121.
Islam, F., Mansha, H., Gulzar, K., Raza, A., Raque, A., & Haider, S. (2022). Prevalence of piriformis muscle syndrome among individuals with low back pain. Pakistan Journal of Health Sciences, 3(4).
Martin, H. D., Reddy, M., & Gómez-Hoyos, J. (2015). Deep gluteal syndrome. Journal of Hip Preservation Surgery, 2(2), 99-107.
Miller, T. A., White, K. P., & Ross, D. C. (2012). The diagnosis and management of piriformis syndrome: Myths and facts. Canadian Journal of Neurological Sciences, 39(5), 577-583.
Sharma, S., Kaur, H., Verma, N., & Adhya, B. (2023). Looking beyond piriformis syndrome: Is it really the piriformis? Hip & Pelvis, 35(1), 1-5.
Siahaan, Y. M. T., Ketaren, R. J., Hartoyo, V., & Tiffani, P. (2019). The predisposing factors of piriformis syndrome: Study in a referral hospital. Malang Neurology Journal, 5(2), 76-79.
Siraj, S. A., & colleagues. (2022). Physiotherapy for piriformis syndrome using sciatic nerve mobilization and stretching: A clinical study. Journal of Back and Musculoskeletal Rehabilitation.
Warner, S., Munawar, A., Ahmad, A., Fatima, M., & Waqas, M. (2018). Prevalence of piriformis syndrome among University of Lahore male students. Rawal Medical Journal, 43(2), 306-308.