נזק בלתי הפיך בחוט השדרה בעקבות פציעה עלול להתפתח באופן מהיר. פציעה של חוט השדרה עלולה לגרום לפגיעה קבועה בתפקודי הגוף מתחת לנקודת הנזק ולשינויים בכוח ותחושות. גורמים אפשריים לנזק כזה כוללים טראומה (תאונת דרכים, נפילה בבית, פציעת ספורט) ניוון או מחלות. מתברר שנזק עצבי בלתי הפיך בחוט השדרה מתרחש מהר יותר ממה שסברו המומחים.
לפי המחקר הנוכחי פציעה של חוט השדרה תגרום לנזק בלתי הפיך תוך 40 יום בלבד. במקרה של פציעת חוט שדרה יש לקחת את הנתון הזה בחשבון. נזק בלתי הפיך בחוט השדרה הוא מצב רפואי קיצוני המחייב התנהלות מהירה. צריך להחליט מהר מה נכון לעשות ומתי נכון לעשות. איחור בזיהוי הנזק ופוטנציאל ההתדרדרות במצב חוט השדרה עלול לשאת מחיר בריאותי כבד. חשוב לציין היכולת לרפא חוט שדרה שניזוק מוגבלת. מחקרים רבים הנעשים ברחבי העולם נותנים תקווה שהדבר התאפשר ביום מן הימים.
נזק בלתי הפיך בחוט השדרה – רקע
חוט השדרה הוא רכיב מרכזי במערכת העצבים המרכזית, המתפקד כ"כביש מהיר" להעברת מידע בין המוח לשאר חלקי הגוף. מדובר למעשה, בצרור גלילי של רקמת עצב ותאי תמיכה המשתרע מגזע המוח ועד לחלק התחתון של עמוד השדרה (אזור החוליה המותנית השנייה, L2). חוט השדרה מוגן בתוך תעלת השדרה שנוצרת על ידי חוליות עמוד השדרה, עטוף בשלוש שכבות הגנה (קרומי המוח) ומוקף בנוזל שדרה (CSF) המשמש כבולם זעזועים.
תפקידיו העיקריים כוללים:
- העברת מסרים מוטוריים: שליחת פקודות תנועה מהמוח אל השרירים בכל רחבי הגוף.
- העברת מידע סנסורי: העברת תחושות (מגע, כאב, טמפרטורה) מהגוף בחזרה אל המוח.
- מרכז רפלקסים: ביצוע פעולות אוטונומיות ומהירות (כמו הרחקת היד מחפץ לוהט) ללא צורך במעורבות מודעת של המוח.
- בקרה על מערכות פנימיות: ויסות תפקוד איברים פנימיים, כגון שלפוחית השתן, מערכת העיכול ולחץ הדם.
פגיעה בחוט השדרה (SCI) היא מצב רפואי חמור שעלול לגרום לנזק בלתי הפיך לחוט השדרה ולתפקודיו. SCI עלול לגרום לאובדן חלקי או מלא של:
- תחושה, תנועה ותפקודים אוטונומיים מתחת לרמת הפציעה.
- כמו גם כאב כרוני וסיבוכים משניים.
שכיחות הפגיעות בחוט השדרה (SCI)
שכיחות הפגיעות בחוט השדרה (SCI) נמצאת במגמת עלייה עולמית, המושפעת מהזדקנות האוכלוסייה ומשיפור ביכולות האבחון. נכון לשנים 2024-2025, להלן הנתונים העדכניים:
נתונים עולמיים (2024-2025)
- שכיחות כוללת: למעלה מ-15 מיליון בני אדם חיים כיום עם פגיעה בחוט השדרה ברחבי העולם.
- היארעות שנתית: מדי שנה מתווספים בין 250,000 ל-500,000 מקרים חדשים ברמה הגלובלית. שיעור ההיארכות העולמי מוערך ב-10 עד 83 מקרים לכל מיליון נפש.
- מגדר: קיימת דומיננטיות גברית מובהקת; כ-79%-80% מהנפגעים הם גברים.
- גיל ממוצע: הגיל הממוצע בעת הפציעה עלה משמעותית לאורך העשורים ועומד כיום על כ-43-44 שנים.
התפלגות אזורית ומדינות נבחרות (נתוני 2024-2025)
- ארה"ב: כ-308,620 בני אדם חיים עם פגיעה בחוט השדרה, עם כ-18,000 מקרים חדשים בשנה (כ-54 מקרים למיליון נפש).
- בריטניה: עדכון נתונים ממאי 2024 הכפיל את ההערכות הקודמות; כיום מעריכים כי ישנם 105,000 נפגעים במדינה, עם כ-4,400 מקרים חדשים בשנה.
- הודו: הערכות לשנת 2025 מצביעות על כ-1.5 מיליון בני אדם החיים עם SCI.
- מדינות ה-7MM: ב-2024 דווח על כ-960,000 מקרים מאובחנים במדינות אלו (ארה"ב, גרמניה, צרפת, איטליה, ספרד, בריטניה ויפן).
גורמים עיקריים לפגיעה:
- תאונות דרכים: הגורם המוביל (כ-37.5%).
- נפילות: גורם משמעותי במיוחד בקרב בני 60 ומעלה (כ-31.7%).
- אלימות: כ-15.4% מהמקרים.
- ספורט ופנאי: כ-8%.
מגמות (2025)
ראוי לציין שמספר האנשים החיים עם פגיעת חוט השדרה ברחבי העולם עלה באופן משמעותי. בהסתכלות לאחור, בין 1990 ל-2019, מספר המקרים עלה ביותר מ-50%, וגם השנים שבהן אנשים חיים עם הנכות עלו. למרות שיש תחזית שמספר המקרים החדשים עשוי לרדת מעט בקרב גברים עד 2030, צפוי שהשיעורים יעלו גם בקרב גברים וגם נשים בקבוצות גיל מסוימות.
בישראל מדווח על עלייה במספר פצועי חוט השדרה עקב אירועי הלחימה האחרונים. במקביל, בשנת 2025 החלו ליישם בשיבא טיפולים חדשניים (כמו מערכת ה-ARC-EX) לשיקום נפגעי עמוד שדרה צווארי, המאפשרים שיפור בתפקודי ידיים.
סימנים ותסמינים בגין פגיעה בחוט השדרה
יכולת השליטה שלכם ברגליים ובתפקודים נוספים תלויה במיקום הנזק בחוט השדרה ובחומרת הנזק. אזורי פגיעה שכיחים בחוט השדרה כוללים בעיקר את חוט השדרה הצווארי ואת חוט השדרה המותני. הנזק בחוט השדרה עלול לגרום לאובדן מלא של תחושות ושליטה מוטורית או אובדן חלקי. בין הסימנים והתסמינים האפשריים בגין פגיעה בחוט השדרה נמנה:
- כאבים קשים.
- איבוד תנועה חלקי או מלא.
- שינוי תחושתי חלקי או מלא של תחושות כולל נימול, הירדמות.
- איבוד מלא או חלקי של שליטה על הסוגרים.
- שינויים בתפקוד מיני ובפוריות.
- קושי תפקודי של הריאות ודרכי הנשימה.
- אובדן שיווי משקל.
- שיתוק של הגוף וארבעת הגפיים (quadriplegia) או של האגן ושתי הגפיים (Paraplegia) ועוד.
המהירות שבה מתפתחים התסמינים הללו
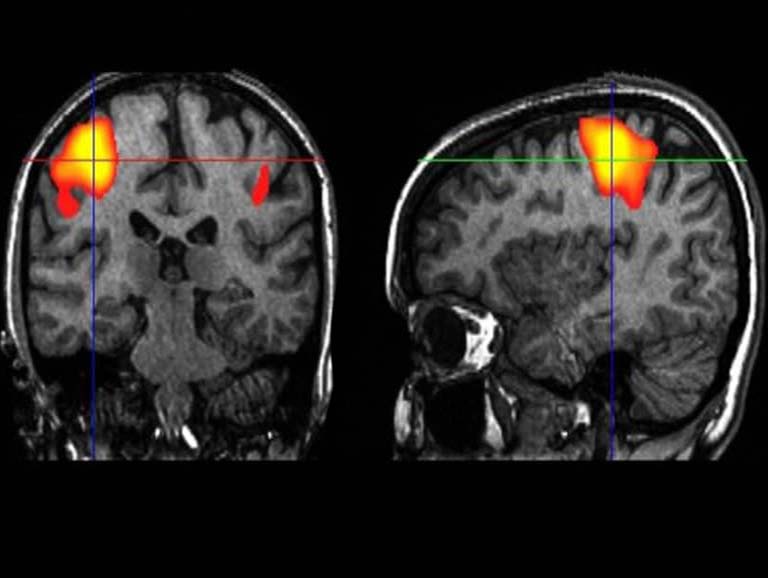
חומרת הנזקים בחוט השדרה בעקבות פציעה של חוט השדרה אינם מזוהים מיד או מובנים לחלוטין. המחקר המסוקר תרם מעט להבנה הזאת. לטענת החוקרים תוך מעט יותר מחודש ימים שלאחר פציעת חוט השדרה ישנם כבר נזקים בלתי הפיכים ואובדן נפח של החומר הלבן והחומר האפור במוח ועקב כך פגיעה במסלולים עצביים שונים. לצורך המחקר עשו החוקרים שימוש בציוד מדידה חדיש שמאפשר לזהות את הנזקים הללו לחוט השדרה ולמוח וכן להבחין בשינויים הנוצרים באזורים אלו לאחר טיפולים ושיקום של חוט השדרה לאחר פציעה.
לטענת החוקרים פציעה של חוט השדרה עלולה לשנות את המבנה ואת התפקוד של חוט השדרה ושל המוח. כך למשל היכולת של חולה ללכת או להזיז את ידיו יכולה להיות מוגבלת לאחר נזק כזה בחוט השדרה. באיזו מהירות יכולים להתפתח הנזקים והשינויים הללו והמגבלות הנלוות להם? כמה זמן לוקח לחוט השדרה להשתקם מהנזקים הללו אם בכלל? הידע הזה היה חסר. ההנחה המקובלת הייתה שלוקח שנים עד שחולה שסובל מפציעה של חוט השדרה מראה גם שינויים אנטומיים בחוט השדרה ובמוח. המחקר הנוכחי הדגים כיצד שינויים אלה מגיעים באופן מהיר הרב יותר, כבר תוך 40 יום.
הגורמים לפגיעה בחוט השדרה
רמת וחומרת הפגיעה בחוט השדרה תלויה במיקום ובהיקף הנזק לחוט השדרה ולסיבי העצבים שלו. פגיעות בעמוד השדרה יכולות לגרום לאובדן חלקי או מלא של תפקודים חושיים, מוטוריים או אוטונומיים מתחת לרמת הפציעה, כמו גם לכאב כרוני ולסיכון מוגבר לסיבוכים משניים . ניתן לסווג את הגורמים לפגיעות בחוט עמוד השדרה לשתי קטגוריות:
- טראומטית.
- ולא טראומטית.
פגיעות טראומטיות בחוט השדרה נובעות מכוחות חיצוניים הפוגעים בחוט השדרה או במבנים סביבו. הגורמים השכיחים ביותר לפגיעות טראומטיות בעמוד השדרה הם:
- תאונות דרכים, נפילות ואלימות, אשר מהוות עד 90% מהמקרים ברחבי העולם (1).
פגיעות לא טראומטיות בעמוד השדרה מתרחשות עקב גורמים פנימיים שמשפיעים על חוט השדרה או על אספקת הדם שלו, כמו:
- שינויים ניווניים, דלקת זיהומית, גידולים, דלקת או בעיות רפואיות מולדות (1).
המחקר בנושא
המחקר, שפורסם ב-Journal of Neuroscience (גיליון ינואר 2025), בוחן כיצד דלקת עצבית כרונית שאינה חולפת מהווה מחסום פיזיולוגי לשיקום רקמות לאחר פגיעה בחוט השדרה.
פרוטוקול הטיפול (Depletion Strategy)
החוקרים השתמשו בגישה של "פינוי תאים" כדי לבדוק אם נוכחות תאי הדלקת היא זו שמונעת את הצמיחה:
- החומר המעכב: נעשה שימוש ב-PLX-5622, מעכב סלקטיבי של הקולטן CSF1R (Colony-stimulating factor 1 receptor).
- השיטה: המעכב ניתן דרך המזון (Dietary administration). קולטן זה חיוני להישרדותם של מיקרוגליה ומקרופאגים; חסימתו מובילה למוות של תאים אלו ולניקוי אזור הפציעה מהם.
- התזמון: הטיפול התמקד בשלב הכרוני של הפציעה (שבועות לאחר הפגיעה הראשונית), במטרה להוכיח שהסביבה הדלקתית היא זו שמעכבת רגנרציה גם זמן רב אחרי שהטראומה הסתיימה.
תגובת האקסונים (Differential Regeneration)
המחקר גילה כי לא כל האקסונים מגיבים באותו אופן להסרת הדלקת:
- סיבים סנסוריים (CGRP+): אלו הם סיבי כאב וטמפרטורה. הם הראו את הרגנרציה הדרמטית ביותר. ברגע ש"מחסום" המקרופאגים הוסר, סיבים אלו צמחו לתוך מרכז הנגע.
- סיבים סרוטונינרגיים (5-HT+): סיבים היורדים מהמוח וחשובים לשליטה מוטורית. גם הם הראו יכולת צמיחה משופרת לתוך אזור הפציעה לאחר הטיפול ב-PLX-5622.
- סיבים קורטיקו-ספינליים (CST): אלו הסיבים האחראים על תנועה רצונית עדינה. כאן הממצא היה מפתיע: הסרת הדלקת לבדה לא הספיקה כדי לעורר צמיחה משמעותית שלהם, מה שמעיד על כך שהם דורשים תמריצים נוספים (כמו עידוד מנגנוני צמיחה פנימיים בתא).
התובנה המנגנונית
החוקרים הסיקו כי המקרופאגים בתוך הנגע הכרוני פועלים כ"פקק" פיזי וכימי. הם לא רק תופסים מקום, אלא גם מפרישים פקטורים שיוצרים סביבה עוינת. הסרתם פותחת "חלון הזדמנויות" פיזיולוגי לצמיחה.
מה הן ההשלכות של המחקר הנוכחי?
ההשלכות הקליניות של המחקר משמעותיות, שכן הן משנות את התפיסה לגבי "חלון ההזדמנויות" לטיפול:
- שיקום בשלב הכרוני: המחקר מוכיח שפגיעה בחוט השדרה אינה "מצב סטטי". העובדה שניתן לעורר צמיחת אקסונים גם בשלב הכרוני (זמן רב אחרי הפציעה) מעודדת מאוד עבור חולים ותיקים, שעד כה נחשבו לבעלי פוטנציאל שיקום נמוך.
- Targeted Immunotherapy (טיפול אימוני ממוקד): במקום דיכוי דלקת כללי (כמו בסטרואידים), המחקר מציע שימוש בתרופות ספציפיות (כמו מעכבי CSF1R) שמטרתן "לנקות" את אזור הנגע מתאים דלקתיים מסוימים המונעים רגנרציה.
- שילוב טיפולים (Combinatorial Therapy): הממצא לגבי סיבי ה-CST (שלא צמחו רק מהסרת הדלקת) מדגיש שבעתיד יהיה צורך בשילוב: הסרת המחסום הדלקתי באמצעות תרופות, יחד עם גירוי צמיחה פנימי (כמו טיפול גנטי) או השתלת תאים, כדי להשיג שיקום מוטורי מלא.
- ניהול כאב נוירופתי: מאחר שסיבי CGRP+ (סיבי כאב) צומחים במהירות לאחר הסרת הדלקת, קלינאים יצטרכו לוודא שצמיחה זו אינה מובילה להחמרת כאב נוירופתי, אלא מתועלת לשיקום תפקודי תקין.
- סמנים ביולוגיים (Biomarkers): המחקר מצביע על כך שרמות CSF1 בנגע יכולות לשמש כסמן למעקב אחר מצב הדלקת הכרונית וליעילות הטיפול בבני אדם.
סיכום המחקר
להלן סיכום אינטגרטיבי של המחקר, מסודר מההקשר המדעי ועד ליישום המעשי:
הרקע והתגלית: הדלקת כמחסום פיזי
המחקר (2025) חושף כי פגיעה בחוט השדרה אינה נותרת "צלקת סטטית", אלא מאופיינת בדלקת עצבית כרונית שאינה חולפת. צפיפות גבוהה של מקרופאגים ומיקרוגליה באזור הפציעה יוצרת מחסום פיזיולוגי וכימי אקטיבי, המונע מהאקסונים (שלוחות העצב) לצמוח מחדש ולגשר על הנגע.
המנגנון והניסוי: "ניקוי" השטח
כדי לבדוק אם הסרת הדלקת תאפשר שיקום, השתמשו החוקרים במעכב PLX-5622 (החוסם את הקולטן CSF1R). הטיפול הוביל לתוצאות הבאות:
- פינוי תאים: דילול משמעותי של תאי הדלקת המעכבים.
- צמיחה סלקטיבית: סיבים תחושתיים (CGRP+) וסיבי סרוטונין (5-HT+) הראו צמיחה מחודשת מרשימה לתוך מרכז הפגיעה.
- מגבלות הצמיחה: סיבים מוטוריים רצוניים (CST) לא צמחו מהסרת הדלקת לבדה, מה שמעיד על צורך בתמריצים נוספים עבורם.
השלכות קליניות וטיפוליות
הממצאים פותחים פתח לגישות טיפוליות חדשות עבור חולים בשלב הכרוני:
- שינוי פרדיגמה: הוכחה לכך שניתן לעורר רגנרציה גם זמן רב לאחר הפציעה.
- טיפול משולב: הבנה ששיקום מוטורי מלא ידרוש שילוב של "ניקוי דלקתי" יחד עם עידוד צמיחה גנטי או תאי.
- פיתוח תרופתי: שימוש במעכבי CSF1R כפלטפורמה פוטנציאלית לטיפולים עתידיים בבני אדם להסרת המחסום המונע שיקום.
References:
Spinal cord injury – World Health Organization (WHO) 16 April 2024. https://www.who.int/news-room/fact-sheets/detail/spinal-cord-injury
Margetis K, Das JM, Emmady PD. Spinal Cord Injuries. [Updated 2025 Jun 2]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-.
Patrick Freund, Nikolaus Weiskopf, John Ashburner, Katharina Wolf, Reto Sutter, Daniel R Altmann, Karl Friston, Alan Thompson, Armin Curt, 'MRI investigation of the sensorimotor cortex and corticospinal tract after acute spinal cord injury: a prospective longitudinal study', The Lancet Neurology, July 2, 2013.