איך מונעים חריקת שיניים? הידוק לסתות וחריקת שיניים מתרחשים לרוב במהלך השינה. פעולות אלה הן חלק מדרכי התגובה הטבעיות של הגוף במצבים של דחק. לפעולות בלתי רצוניות אלו עלולות להיות השלכות בריאותיות משמעותיות ובכלל זה כאבי ראש, כאבים בלסתות ונזקים כבדים לשיניים וללסתות. מניעת חריקת שיניים עשויה למנוע נזקים קשים ודלקות במפרקי הלסת וברקמות הסובבות.
פציעה של מפרקי הלסת ושל הרקמות הסובבות בגלל חריקת שיניים, הידוק לסתות או מסיבה אחרת עלולה לגרום למגוון רחב של סימנים ותסמינים כולל כאבי פנים ועוד. ארגון השינה הארצי בארצות הברית הוציא המלצות למלחמה בחריקת שיניים: חריקת שיניים היא סימן למתח. עזרו לעצמכם להוריד מתחים על ידי הרגלי שינה שגרתיים. שמרו על חדר השינה קריר, מוחשך ונוח. הקפידו על מספיק שעות שינה. שמרו על רמת פעילות גופנית גבוהה. נסו להירדם על הצד לא על הגב.
איך מונעים חריקת שיניים – רקע
חריקת שיניים (Bruxism) מוגדרת כיום כהתנהגות של פעילות שרירי הלעיסה, בשינה או בערות. פעילות זאת, מאופיינת במגע שיניים חוזר (שחיקה/חריקה) או ביצוב/דחיקה של הלסת (הידוק לסתות) (Lobbezoo, 2018; Verhoeff, 2025). ההבנה שזאת התנהגות עם פוטנציאל סיכון (ולעתים אף גורם־מגן במצבים מסוימים) ולא מחלה כשלעצמה, מזיזה את מרכז הכובד מהדחקה סימפטומטית להתערבות מניעתית חכמה. התנהלות כזאת מחייבת זיהוי טריגרים, ניהול עומסים דנטליים/שריריים, ויסות עירות ותגובות סטרס. בכך אנו מפחיתים את הסיכונים למיקרוטראומה דנטלית ולכאב מיופשיאלי.
בעידן כלי ניטור לבישים כגון EMA) Ecological Momentary Assessment) ו- EMG לסריקת ברוקסיזם בערות, ניתן לעצב תכנית מניעה מותאמת־אישית. תכנית כזאת מחברת בין רפואת שינה, רפואת שיניים, שיקום, רפואה התנהגותית וכירופרקטיקה (Zani, 2021; Stanisic, 2024). הטיפול בברוקסיזם תלוי בחומרת הסימפטומים ובסוג הברוקסיזם. חלק מהטיפולים האפשריים טיפולים תרופתיים ועוד. עם זאת, אין תרופה מבוססת לברוקסיזם והיעילות של טיפולים מסוימים עדיין אינה ודאית. לכן, אם אתה חושד שיש לך ברוקסיזם חשוב להתייעץ עם קלינאי בתחום.
מהי השכיחות של חריקת שיניים?
שיעורי שכיחות של חריקת שיניים משתנים לפי שיטת אבחון (דיווח עצמי לעומת פוליסומנוגרפיה/EMG), גיל, סטרס ותחלואה נלווית. בכול הנוגע למצב של חריקת שיניים אצל ילדים ובני נוער הנתונים אינם אחידים (Manfredini, 2013). ככלל, הטיות אבחוניות (הישענות על דיווח עצמי בלבד) מנפחות או מקטינות הערכות. ולכן הערכה אינסטרומנטלית או לכל הפחות שילוב דו"חות EMA משפרים תקפות (Manfredini, 2013; Zani, 2021).
אומדן עולמי עדכני מצביע על שכיחות של:
- כ־21% לברוקסיזם בשינה וכ־23% בערות באוכלוסייה הכללית (Zieliński, 2024).
גורמים וגורמי סיכון
הספרות המחקרית מציעה מודל רב־גורמי להתפחות התופעה של חריקת שיניים:
- פסיכו־התנהגותי: סטרס, חרדה, מתחים נפשיים, שינה מקוטעת/עוררות מיקרו־אוטונומית (Lavigne, 2007; Kuhn, 2018).
- נוירוכימי/תרופתי: מעכבי קליטה חוזרת סלקטיביים של סרוטונין (SSRIs), מעכבי ספיגה חוזרת של סרוטונין ונוראפינפרין (SNRIs), אמפטמינים, וחלק מהאנטידופמינרגיים. כול אלה ועוד עשויים לעורר או להחמיר חריקת שיניים (Garrett, 2018; George, 2021).
- סביבתי/אורחות חיים: קפה, עישון, אלכוהול קשורים לעלייה בסיכון (Kuhn, 2018).
- שינה/נשימה: הקשר לאפניאה חסימתית שנוי במחלוקת: מחקרים פוליסומנוגרפיים מצביעים לעתים על שכיחות גבוהה של שנת ברוקסיזם (SB) בקרב חולי אפניאה חסימתית, אך מטה־אנליזות עדכניות מטילות ספק בקשר סיבתי עקבי (Li, 2023; Błaszczyk, 2024).
- בעיות התאמה בסגירת הפה (אוקלוזיה)/ביומכאניקה: לעומת העבר, הגורם האוקלוזי נחשב משני. יש חשיבות יותר לעומס מצטבר ולרגישות שרירית/מפרקית (Lobbezoo, 2018; Manfredini, 2024).
סימנים ותסמינים של חריקות שיניים
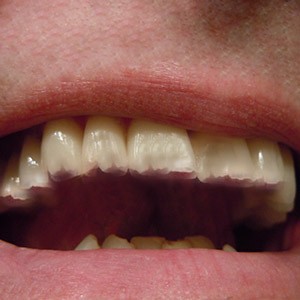
חריקת שיניים עלולה לגרום למגוון רחב של נזקים ובכללם (Goldstein, 2021):
- נזק לשיניים כגון שחיקת אמייל ודנטין, שברים מיקרוסקופיים בשחזורים ועוד.
- ונזק למפרק הלסת כגון שחיקת סחוסים, קרע מיניסקוס, דלקת פרקים ניוונית ועוד.
- קיים קשר בין מיקום ותפקוד הלסת ליציבה של הצוואר ולכן, פגיעה במפרק הלסת עלולה לגרום לפגיעה צווארית.
בסופו של תהליך, הסימנים והתסמינים שעלולים להתפתח בגלל חריקת שיניים עלולים לכלול:
- נוקשות צווארית.
- כאבי צוואר.
- כאבי ראש בוקר. על פי מחקרים שונים אדם שמהדק לסתות נמצא בסיכון גבוה פי 3 לסבול מכאבי ראש.
- כאב בגב העליון ועוד.
- כאבים בפנים.
- כאב באוזן או ליד האוזן.
- כאב /עייפות בשרירי הלעיסה.
- קליקים במפרק הלסת (TMD)
- פגיעה בשיניים עצמן.
- שיניים רגישות ועוד.
אבחון
קיים קונצנזוס הממליץ על גישת “הסתברות”:
- דיווח עצמי (possible), בדיקה קלינית עם סימנים ותסמינים (probable) ואישור אינסטרומנטלי שהוא מוחלט (definite) (Lobbezoo, 2018; Verhoeff, 2025).
- בשינה, Polysomnography (PSG) מזהים פעילות שרירים קצבית (Rhythmic Masticatory Muscle Activityׂ) בערות. EMA עם התוכנה בסמארטפון ממפה “מיקרו־התנהגויות” (teeth contact/mandible bracing) בזמן אמת (Zani, 2021; Stanisic, 2024).
- בדיקה כוללת הערכת שחיקה, רגישות, טווחי פתיחה, ו“דגלים אדומים” (כאב מפרקי מתקדם, נעילה, ירידה סנסורית) המחייבים הפניה מתואמת.
טיפול רפואי וכירופרקטי
הטיפול הרפואי/דנטלי של חריקת שיניים כולל:
- הסברה וניהול סטרס/שינה
- סד אוקלוזלי להגנת שיניים והפחתת העמסה.
- ביו־פידבק (סדים עם רטט/חשמל מותנה בשינה, אימון EMG בערות).
- סקירת תרופות (שקילת שינוי SSRI/מינון)
טיפול TMD נלווה (Minakuchi, 2022; Jadidi, 2013; Conti, 2014; Gerstner, 2020):
- בוטולינום טוקסין – רעלן זה מפחית עוצמת כיווץ אך עם אי־ודאות לגבי תועלת ארוכת־טווח וסיכונים תפקודיים/גרמיים. הטיפול עם בוטולינום אינו קו ראשון (Coelho, 2025; de la Torre Canales, 2024; de Souza Nobre, 2024).
- כירופרקטי/פיזיולוגי: טיפול שמרני בהפרעות במפרק הלסת הכולל חינוך, תרגול שליטה מוטורית, מוביליזציות צוואריות/קרניומנדיבולריות, ביו־פידבק בערות, ושילוב לייזר רך לשיכוך כאב מיופציאלי (La Touche, 2020; Vieira, 2023; Liberato, 2023; Díaz, 2025; Aisaiti, 2021).
הערה: מניפולציה צווארית דורשת סקר דגלים אדומים ופרוטוקולי בטיחות (Chu, 2023).
איך מונעים חריקת שיניים: עקרונות-על למניעה
ברוקסיזם הוא רב־פקטורי ודינמי, ולכן המניעה נשענת על תמהיל הכולל:
- צמצום טריגרים, ניהול זמני־סיכון (לילה/עומס תעסוקתי), יצירת “בלמים” ביומכאניים, ושיקום וויסות עצבי־התנהגותי.
להלן תכנית תלת־שכבתית: מניעה ראשונית (מניעת הופעה/החמרה), שניונית (עצירת שחיקה/כאב מתהווה), ושלישונית (מניעת נזק מצטבר והישנויות):
מניעה ראשונית: צמצום טריגרים ושיפור תנאי הרקע
היגיינת שינה ו־CBT-I ממוקדת (כשיש אינסומניה/יקיצות):
- שמירה על שעת שינה/יקיצה עקבית, הגבלת קפאין/אלכוהול בערב, חשיפה לאור בוקר, ופרקי מעברים רגועים.
- מנגנון: הפחתת מיקרו־עוררות אוטונומית שמקדימה פרצי פעילות שרירי הלעיסה הקצבית (Rhythmic Masticatory Muscle Activity – RMMA ) (Lavigne, 2007). כשקיימת אינסומניה,טיפול קוגניטיבי התנהגותי משפרת שינה ומפחיתה טריגרים אוטונומיים. בחלק מהנבדקים נצפית ירידה בקֶצב אירועי שנת ברוקסיזם (SB) עקב קיטוע מופחת של שינה (Minakuchi, 2022).
ניהול סטרס וחרדה:
אימון נשימה, הפחתת מתח מבוססת מיינדפולנס (MBSR), טיפול קוגניטיבי התנהגותי (CBT) כללי, ואימון מודעות־עצמית בערות לצמצום חריקת שיניים. אפליקציות EMA שולחות “משוב” אקראי ומעודדות תיקון יציבה/הרפיה וכך מצמצמות זמן מגע שיניים “שקט” המזיק (Zani, 2021).
סקירת תרופות:
SSRIs ותרופות נוספות עלולות לגרום ברוקסיזם. יש לשוחח עם הרופא על חלופות (Garrett, 2018; George, 2021).
שינויים באורח חיים:
הפסקת עישון, צמצום קפאין/אלכוהול מקטין סיכון ובייחוד החמרות ליליות (Kuhn, 2018).
התאמת סביבת שינה
הפחתת גירויים, טיפול בכאב אחר (כאב צוואר/כתף) שעלול להעלות עוררות.
סקר OSA נלווה לפי קליניקה:
להפנות להערכת שינה אנשים שסובלים מנחירות, ישנוניות יומית, השמנה/צוואר עבה. הקשר בין שנת ברוקסיזם (SB) דום נשימה חסימתי בשינה אינו חד־משמעי, אך טיפול בדום נשימה חסימתי בשינה עשוי להפחית עומס אוטונומי ולסייע בחלק מהמקרים (Li, 2023; Błaszczyk, 2024).
מניעה שניונית: בלימה מוקדמת של נזק, עם ניטור ואינדיקטורים
סד אוקלוזלי מגן (rigid/stabilization):
סד כזה מונע שחיקה דנטלית ושבר שחזורים, מפחית עומסים על רקמות פריודונטליות, ומשכך כאב אצל חלק מהחולים. יש עדויות מעורבות לגבי הפחתת הפעילות של שרירי הלעיסה, אך הגנת השיניים והפחתת עומס הן מטרות הליבה (Gerstner, 2020; Minakuchi, 2022).
סדי ביופידבק (full-occlusion biofeedback splint, גירוי רטט/חשמלי מותנה):
RCTs הדגימו עיכוב EMG של שרירי הלעיסה והפחתת עוצמת אירועים. השפעת הכאב פחות עקבית אך ככלי מניעה שניונית למניעת עומסים ממושכים עשוי להיות יעיל (Jadidi, 2013; Conti, 2014; Bergmann, 2020 בתוך הסקירות).
ביופידבק בערות:
EMG/יישומי תזכורת לאימון “שפתיים יחד, שיניים בנפרד, לשון בחך”, רילקסציה פרוגרסיבית, ושבירת הרגלי חריקה והידוק סטטיים (Vieira, 2023; Asquini, 2022).
פוטוביומודולציה (לייזר רך (PBM/LLLT) לכאב מיופציאלי/TMD נלווה:
מטה־אנליזות עדכניות מצביעות על הפחתת כאב ושיפור תפקוד ב־TMD עם פרוטוקולים אינפרה־אדומים (≥750-808 nm) תוך 4-10 מפגשים, האפקט בברוקסיזם עצמו עקיף ונובע מירידת כאב/היפרטוניות (Díaz, 2025; Ren, 2022; Aisaiti, 2021). אצל ילדים עם שנת ברוקסיזם הודגם שינוי מדדים מיידי לאחר LED, אך המסקנות מוגבלות ודורשות מחקרים נוספים (Kobayashi, 2022).
פיזיותרפיה/כירופרקטיקה ממוקדת ללסת ולצוואר:
מוביליזציות אזוריות (TMJ/צוואר), תרגילי שליטה נוירומוסקולרית, מתיחות וייצוב, מקלים כאב ומשפרים פתיחה/תפקוד בטווח הקצר. יעילות קטנה-בינונית ומבוססת יותר לכאב מאשר להפחתת שנת ברוקסיזם כשלעצמו (La Touche, 2020; Liberato, 2023; Vieira, 2023; Chu, 2023). כלל בטיחות: אין מניפולציה עתירת כוח בנוכחות דגלים אדומים או כאב חריף לא מאובחן.
פרמקולוגיה:
אין “תרופת מניעה” ספציפית לשנת ברוקסיזם. מגן שיניים/ביו־פידבק/התנהגות הם הבסיס. בוטולינום טוקסין עשוי להפחית עוצמת כיווץ (EMG) ולא בהכרח תדירות אירועים אך אינו קו מניעה ראשון בשל הטרוגניות ביעילות ושיקולי בטיחות (ירידת כוח לעיסה, השפעה אפשרית על עצם הלסת) (Coelho, 2025; de la Torre Canales, 2024; Moussa, 2024).
מניעה שלישונית: טיפול בנזק מצטבר ומניעת הישנויות
שיקום דנטלי שמרני:
העלאת גובה נשך בזהירות, “ריפוד” נקודות סיכון, ושימוש מתמשך בסדים מגנים.
תכנית תחזוקה:
ניטור מחזורי (בדיקה/צילום/מדדי שחיקה), רענון הרגלי EMA בערות, ובדיקת התאמת הסד (שחיקה/יציבות).
טיפול בתחלואה נלווית:
מיגרנה/כאב צוואר/OSA כמקורות עוררות/כאב כי טיפול בהם מפחית “לחץ אילוסטטי” על מערכת הלעיסה (Li, 2023).
חינוך ארגונומי:
הימנעות ממאמצי לסת ממושכים (נגינה בכלי נשיפה, לעיסת מסטיק כרונית), ותכנון עומסים במקצועות עתירי דיבור/שירה.
פרוגנוזה
ברוב המקרים ניתן לייצב נזק דנטלי ולהפחית כאב באמצעות שילוב הגנות מכאניות, ויסות התנהגותי וטיפול בכאב מיופציאלי נלווה. תוצאים טובים במיוחד במטופלים שמקבלים חבילת התערבויות ולא טיפול בודד. פרוגנוזה פחות טובה כשיש תרופות או הרגלים מתמשכים המעוררים שנת ברוקסיזם, או דום נשימה חסימתי בשינה והפרעות שינה בלתי מטופלות אחרות (Minakuchi, 2022; Goldstein, 2021).
מניעת חריקת שיניים: עיקרי הדברים
- הפחתת טריגרים: סטרס, קפאין/אלכוהול, עישון; איזון תרופות סרוטונרגיות.
- שינה: היגיינת שינה, במידת הצורךטיפול קוגניטיבי התנהגותי (CBT), סקר דום נשימה חסימתי בשינה לפי קליניקה.
- הגנה דנטלית: סד קשיח בלילה, ביו־פידבק לילי/ערות למטופלים נבחרים.
- כאב ושריר: תרגול שליטה נוירומוסקולרית, פיזיו/כירופרקטיקה בטוחה, לייזר רך לכאב TMD כתוספת מבוססת-ראיות.
- מעקב תקופתי: אחר חריקת שיניים באמצעות EMA, ביקורות שיניים, עדכון תכנית לפי נתוני ניטור.
References:
Asquini, G., de Felice, A., Bianchi, A., et al. (2022). Effectiveness of manual therapy applied to craniomandibular and cervical regions for temporomandibular disorders: A systematic review. Journal of Oral Rehabilitation, 49(7), 761-779.
Błaszczyk, B., Waliszewska-Prosół, M., Więckiewicz, M., et al. (2024). Sleep bruxism may not be associated with obstructive sleep apnea: A systematic review and meta-analysis. Sleep Medicine Reviews, 78, 101994.
Chu, E. C.-P., & Abdulla, S. Y. (2023). Temporomandibular disorder treated with chiropractic therapy: A case report and literature review. Cureus, 15(3), e35675.
Coelho, M. S., et al. (2025). Botulinum toxin for bruxism: An overview. Toxins, 17(4), 91.
Conti, P. C. R., de Alencar, E. N., da Mota Corrêa, A. S., Lauris, J. R. P., & Porporatti, A. L. (2014). Contingent electrical stimulation inhibits jaw muscle activity during sleep in masticatory myofascial pain: A randomized controlled trial. Oral Surgery, Oral Medicine, Oral Pathology and Oral Radiology, 118(5), 550-559.
Díaz, L., Farias-Valenzuela, M., et al. (2025). Effectiveness of low-level laser therapy on temporomandibular disorders: A systematic review of randomized clinical trials. Photodiagnosis and Photodynamic Therapy, 53, 104558.
de la Torre Canales, G., Muñoz Lora, V. R. M., et al. (2024). Botulinum toxin-A for the treatment of myogenous temporomandibular disorders: An umbrella review of systematic reviews. Drugs & Therapy Perspectives, 40(8), 353-366.
de Souza Nobre, B. B., et al. (2024). Exploring botulinum toxin’s impact on masseter hypertrophy and masticatory performance. Scientific Reports, 14, 15723.
Garrett, A. R., Hawley, J. S., & Jue, S. G. (2018). SSRI-associated bruxism: A systematic review of published case reports. Psychosomatics, 59(3), 221-232.
George, S., & Kishore, A. (2021). Drug-induced bruxism: A comprehensive literature review. Therapeutic Advances in Drug Safety, 12, 1-16.
Gerstner, G. E., & Kittendorf, A. L. (2020). Over-the-counter bite splints: A randomized controlled trial. Journal of Oral Rehabilitation, 47(12), 1541-1550.
Goldstein, G., Buckman, J., et al. (2021). Bruxism: Best evidence consensus statement. Journal of Prosthodontics, 30(S1), 3-17.
Jadidi, F., Castrillon, E., & Svensson, P. (2013). Effect of contingent electrical stimulation on jaw muscle EMG activity during sleep: A randomized controlled trial. Acta Odontologica Scandinavica, 71(5), 1050-1058.
Kobayashi, F. Y., Gavião, M. B. D., et al. (2022). Immediate evaluation of infrared LED photobiomodulation on childhood sleep bruxism: A randomized clinical trial. Medicine (Baltimore), 101(29), e29431.
Kuhn, M., Türp, J. C., & Hugger, A. (2018). Risk factors for bruxism: A systematic review. Journal of Orofacial Orthopedics, 79(6), 361-377.
La Touche, R., et al. (2020). Effect of manual therapy and therapeutic exercise applied to the cervical region on pain and pressure pain sensitivity in TMD: A systematic review and meta-analysis. Pain Medicine, 21(11), 2548-2561.
Lavigne, G. J., Manzini, C., & Kato, T. (2007). Genesis of sleep bruxism: Motor and autonomic-cardiac interactions. Archives of Oral Biology, 52(4), 381-384.
Li, D., Wang, L., et al. (2023). Sleep bruxism is highly prevalent in adults with obstructive sleep apnea. Journal of Clinical Sleep Medicine, 19(9), 1687-1696.
Liberato, F. M. G., Nascimento, L. R. (2023). Manual therapy applied to the cervical joint reduces pain and improves jaw function in TMD: Systematic review of RCTs. Journal of Oral & Facial Pain and Headache, 37(2), 101-111.
Lobbezoo, F., Ahlberg, J., et al. (2018). International consensus on the assessment of bruxism: Report of a work in progress. Journal of Oral Rehabilitation, 45(11), 837-844.
Manfredini, D., Winocur, E., et al. (2013). Epidemiology of bruxism in adults: A systematic review of the literature. Journal of Orofacial Pain, 27(2), 99-110.
Manfredini, D., & Lobbezoo, F. (2024). Five years after the 2018 consensus definitions of sleep and awake bruxism: An explanatory note. Journal of Oral Rehabilitation, 51(3), 623-624.
Minakuchi, H., Sato, F., et al. (2022). Managements of sleep bruxism in adults: A systematic review. Journal of Prosthodontic Research, 66(4), 489-505.
Moussa, M. S., et al. (2024). Adverse effect of botulinum toxin-A injections on mandibular bone: A systematic review and meta-analysis. Journal of Stomatology, Oral and Maxillofacial Surgery, 125(6), e93-e103.
Ren, H., Li, L., et al. (2022). Comparative effectiveness of low-level laser therapy with TENS for TMD pain: A meta-analysis. Journal of Oral Rehabilitation, 49(1), 125-136.
Stanisic, N., et al. (2024). A smartphone application to report awake bruxism: Multi-language validation. Journal of Oral Rehabilitation, 51(6), 545-554.
Verhoeff, M. C., Lobbezoo, F., et al. (2025). Updating the bruxism definitions: Report of an international consensus meeting. Journal of Oral Rehabilitation, 52(4), 345-352.
Vieira, L. S., et al. (2023). The efficacy of manual therapy approaches on pain, mouth opening, and disability in TMD: Systematic review and meta-analysis of RCTs. Life, 13(2), 292.
Zani, A., Lobbezoo, F., Bracci, A., et al. (2021). Smartphone-based ecological momentary assessment of awake bruxism behaviors. Journal of Oral Rehabilitation, 48(11), 1265-1276.
Zieliński, G., et al. (2024). Global prevalence of sleep bruxism and awake bruxism: A systematic review and meta-analysis. Journal of Clinical Medicine, 13(14), 4259.