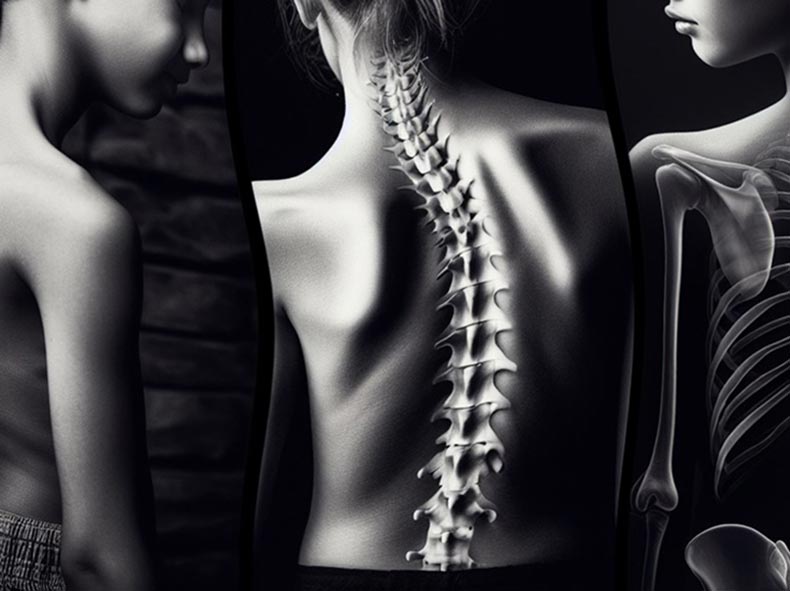
עקמת בגב (סקוליוזיס) היא מצב הגורם לעקמומיות של עמוד השדרה בצורת S או C. מדובר בהפרעה שכיחה המקיפה עד רבע מכלל האוכלוסייה. עקמת יכולה להתפתח אצל אנשים בכל גיל, אבל לרוב היא תתפתח במהלך גיל ההתבגרות. אצל רוב האנשים העקמת, כאשר קיימת, היא קלה וחסרת משמעות קלינית. בחלק מהמקרים היא עלולה להשפיע על תפקודים שונים ולגרום לתסמינים שונים. עקמת חמורה יכולה לגרום לכאבי גב וגם להשפיע על היציבה, איכות התנועה ויעילות הנשימה.
האבחנה הסופית של עקמת דורשת צילום רנטגן של עמוד השדרה, שבו ניתן למדוד את מידת העקמומיות באמצעות שיטת קוב. הטיפול הטוב ביותר בעקמת תלוי במספר גורמים, כגון גיל, גודל העקומה, התקדמות העקומה ופוטנציאל הצמיחה של האדם. במקרים קלים די בטיפול כירופרקטי ותרגילים ייעודיים כדי לשפר את תפקוד עמוד השדרה במקרים קשים יהיה צורך במחוך ואולי גם בניתוח. במאמר "עקמת בגב" נדון בנושא לפרטיו.
עקמת בגב – רקע
עקמת (Scoliosis) היא עיוות תלת־ממדי של עמוד השדרה הכולל סטייה במישור הקדמי־אחורי (קורונלי), שינויי קשת במישור הצדדי (סגיטלי) ורכיב סיבובי של החוליות. ההגדרה המקובלת היא עקומה של לפחות 10 מעלות לפי מדידת זווית Cobb בצילום עמידה (Kaelin, 2020). למרות שברוב המקרים מדובר בעקמת “אידיופתית” (ללא סיבה אחת ברורה), ההחלטות הקליניות, מתי להסתפק במעקב, מתי להתערב בשיקום/מחוך, ומתי לשקול ניתוח, מבוססות על עקרון מרכזי: סיכון להתקדמות (progression) לאורך הגדילה או לאורך השנים בבגרות.
חשוב להדגיש מראש שתי נקודות שמפחיתות בלבול נפוץ:
- עקמת אינה “רק יציבה עקומה”. אצל חלק מהאנשים מדובר בהטיה יציבתית/פונקציונלית שיכולה להשתפר עם טיפול בגורם (כאב, הבדל אורך רגליים, ספאזם), אך עקמת מבנית אמיתית מתאפיינת גם ברכיב סיבובי ובתבנית קבועה יותר (Negrini, 2018).
- מטרת טיפול שמרני בילדים/מתבגרים היא בעיקר למנוע התקדמות לעקומות שדורשות ניתוח, לא בהכרח “ליישר לגמרי” את עמוד השדרה (Weinstein, 2013; Kaelin, 2020).
המאמר יציג את הסוגים העיקריים של עקמת, גורמים וסיכון להתקדמות, אבחון מודרני (כולל שיקולי קרינה) והטיפול העדכני, מעקב, תרגול ייעודי, מחוכים, ניתוחים קלאסיים וטכנולוגיות “ללא איחוי” (כמו tethering). בסיום יופיע פרק נפרד על טיפול כירופרקטי, מה ניתן לומר בזהירות על סמך המחקר, ומה לא.
1) סוגי עקמת: לא כל עקמת היא אותה מחלה
א. עקמת אידיופתית של גיל ההתבגרות (AIS)
זהו הסוג השכיח ביותר. מופיע בדרך כלל סביב גילאי 10-18, בעיקר בבנות, ולעיתים מתגלה בבדיקת סקר או כשההורים שמים לב לאי־סימטריה של כתפיים/שכמות/מותניים. ההחלטה הטיפולית תלויה מאוד בגודל העקומה ובבשלות השלד (Weinstein, 2013; Sanders, 2008).
ב. עקמת מולדת (Congenital)
נגרמת ממומים בהתפתחות חוליות (למשל hemivertebra). הסיכון להתקדמות יכול להיות גבוה יותר ודורש מעקב מומחה מוקדם (Jada, 2017).
ג. עקמת נוירו־שרירית (Neuromuscular)
מתפתחת בהקשר של מחלות נוירולוגיות/שריריות (למשל CP, דושן). יש היבטים תפקודיים/נשימתיים משמעותיים ושיקולים טיפוליים שונים (Jada, 2017).
ד. עקמת דגנרטיבית במבוגרים (Adult degenerative / de novo)
מתפתחת לאחר הבשלת השלד, לרוב מעל גיל 40-50, על רקע שחיקה אסימטרית של דיסקים ומפרקי פאסט, חוסר יציבות וסטייה הדרגתית; לעיתים מלווה בהיצרות תעלה ותסמינים נוירולוגיים (Kotwal, 2011; Silva, 2010; Kelly, 2020).
2) למה עקמת מתקדמת? גורמי סיכון מרכזיים
בעקמת אידיופתית בגיל ההתבגרות, ההתקדמות מושפעת בעיקר מ:
- גודל העקומה בתחילת המעקב (מעלות Cobb גבוהות יותר = סיכון גבוה יותר)
- פוטנציאל גדילה שנותר (ככל שיותר גדילה, סיכון גדול יותר)
- סוג העקומה ומיקומה (חזה/מותן, דפוסי קימור)
- מין נקבה כגורם סיכון להתקדמות משמעותית (Negrini, 2018; Kaelin, 2020)
לכן ההערכה של “כמה עוד נשאר לגדול” היא קריטית. כאן נכנסות מדידות בשלות שלד כמו Risser וגם מערכות מדויקות יותר כמו Sanders Maturity Scale, שנמצאה בקורלציה טובה יותר להתנהגות עקמת בהשוואה ל־Risser במספר מחקרים (Sanders, 2008).
3) סקר ואיתור מוקדם: האם כדאי לעשות בדיקות סקר בבתי ספר?
בארה״ב, כוח המשימה USPSTF סיכם שהראיות אינן מספיקות כדי להמליץ בעד או נגד סקר שגרתי לכלל האוכלוסייה הא־תסמינית בגילאי 10-18 (“I statement”) (Grossman, 2018). המשמעות היא לא ש”אין טעם לבדוק”, אלא שהאיזון בין תועלת לנזק (כולל הפניות יתר, הדמיות וחרדה) לא הוכרע ברמה מחקרית מספקת. בפועל, במקומות רבים עדיין נהוג לאתר עקמת כשיש סימנים חיצוניים, בולטות צלעות, כתף אחת גבוהה, אי־סימטריה באגן, ולבצע הערכה קלינית ראשונית לפני הדמיה (Grossman, 2018; Negrini, 2018).
4) אבחון: מה בודקים לפני שרצים לצילום?
א. בדיקה קלינית
- הסתכלות בעמידה: כתפיים, שכמות, משולשי מותניים, אגן
- מבחן כיפוף קדימה (Adam’s forward bend): מחפש “גבנון” צלעי/מותני שמרמז על רכיב סיבובי
- שימוש ב־scoliometer להערכת זווית סיבוב (ATR) כדי להחליט אם צריך צילום (Negrini, 2018)
ב. הדמיה
אבחון ומעקב של עקמת מבנית מסתמכים על צילום עמידה של עמוד השדרה והערכת זווית Cobb (Kaelin, 2020). עם זאת, ילדים ובני נוער לעיתים עוברים צילומים חוזרים לאורך שנים, ולכן שיקולי קרינה חשובים. מערכות הדמיה כמו EOS פותחו כדי להפחית קרינה בהדמיות עמידה (Dubousset, 2010), ומחקרים העריכו מינוני קרינה וסיכון מצטבר בהשוואה לרנטגן דיגיטלי סטנדרטי (Law, 2017). בנוסף, מחקרים עדכניים ממשיכים לבדוק מהימנות/חזרתיות של מדידות תלת־ממדיות במערכות EOS (Bellamy, 2026).
5) איך מחליטים על טיפול? לפי מעלות Cobb וגדילה
המסגרת הקלאסית בנויה על שלוש תחנות: מעקב, מחוך, ניתוח, אך היום מוסיפים גם תרגול ייעודי (PSSE) כמרכיב חשוב.
א. מעקב (Observation)
בדרך כלל לעקומות קטנות עם סיכון נמוך להתקדמות, מבצעים מעקב קליני והדמייתי תקופתי (Kaelin, 2020).
ב. מחוך (Bracing)
אינדיקציות נפוצות למחוך במתבגרים שעדיין גדלים הן סביב 25°-40° (או 25°-45° לפי מסגרות שונות), ובמיוחד כאשר יש עדות להתקדמות או בשלות שלד נמוכה (Kaelin, 2020; El Hawary, 2019).
הראיה החזקה ביותר בעידן המודרני היא ניסוי BrAIST: מחוך הפחית משמעותית את התקדמות העקומה עד לסף ניתוח, והראה קשר מנה־תגובה ברור, יותר שעות מחוך = יותר הצלחה (Weinstein, 2013).
ג. תרגול ייעודי לעקמת (PSSE) – למשל Schroth, SEAS ואחרים
הנחיות SOSORT הדגישו תרגול ייעודי (Physiotherapeutic Scoliosis-Specific Exercises) כחלק מטיפול שמרני בעקמת בזמן גדילה, לעיתים לבד ולעיתים כתוספת למחוך (Negrini, 2018).
במחקרים אקראיים, תרגילי Schroth הודגמו כמשפרים מדדים כמו Cobb/ATR ואיכות חיים בהשוואה לטיפול סטנדרטי בלבד (Kuru, 2016; Schreiber, 2016). מטא־אנליזה עדכנית מצאה ש־PSSE יעילים יותר מטיפול סטנדרטי/תרגול כללי בשיפור מדדי עיוות מסוימים, אם כי קיימת שונות בפרוטוקולים ובאיכות המחקרים (You, 2024).
ד. ניתוח (Surgical correction)
ניתוח נשקל לרוב בעקומות שמתקדמות לכיוון 45°-50° בגיל ההתבגרות, במיוחד אם יש עוד גדילה צפויה או סיכון המשך התקדמות (Jada, 2017; Kaelin, 2020). הניתוח השכיח הוא איחוי אחורי עם קיבוע (Posterior spinal fusion) שמטרתו תיקון יציב ומניעת התקדמות.
6) מה חדש בניתוח: פתרונות “ללא איחוי” (Vertebral Body Tethering)
בשנים האחרונות התפתחו טכניקות שמטרתן תיקון ושימור תנועה ללא איחוי מלא, בעיקר Vertebral Body Tethering (VBT). ה־FDA פרסם מסמכים רגולטוריים למערכת Tether לטיפול בעקמת אידיופתית במטופלים לא בשלים שלדית (FDA, 2025).
עם זאת, סקירות שיטתיות עדכניות מדגישות תמונה מורכבת: יש שיעורי הצלחה משמעותיים, אך גם שיעורי סיבוכים ורוויזיות לא מבוטלים ותלות בבחירת מטופלים ובטכניקה (Roser, 2023; Hantouly, 2025). מטא־אנליזה שהשוותה VBT לאיחוי אחורי מצאה יתרונות מסוימים בפרמטרים סביב ניתוח והתאוששות, אך תיקון רדיוגרפי פחות עקבי ושיעור רוויזיה גבוה יותר ב־VBT (Abdelaal, 2025). כלומר, VBT הוא כלי חשוב בארסנל, אך לא “תחליף פשוט” לאיחוי עבור כולם.
7) עקמת במבוגרים: מטרות טיפול שונות
בעקמת דגנרטיבית, הדגש הקליני הוא לעיתים קרובות פחות “מספר המעלות” ויותר:
- כאב גב מכני
- הקרנה לרגליים/צליעה נוירוגנית עקב היצרות תעלה
- פגיעה באיזון סגיטלי ותפקוד יומיומי
(Kotwal, 2011; Silva, 2010; Kelly, 2020)
טיפול שמרני במבוגרים
כולל פעילות גופנית מותאמת, חיזוק, הפחתת עומסים, טיפול בכאב, ולעיתים הזרקות אפידורליות/פאסט במקרים נבחרים. הראיות במבוגרים פחות “נקיות” מאשר ב־AIS, והתגובה שמרנית משתנה מאוד בין אנשים (Kotwal, 2011; Kelly, 2020).
ניתוח במבוגרים
יכול לשפר כאב ותפקוד במקרים עם דפורמציה משמעותית/כשל טיפול שמרני/תסמינים נוירולוגיים, אך מדובר בניתוחים מורכבים עם סיכון גבוה יותר לסיבוכים לעומת ניתוחי AIS (Silva, 2010; Kelly, 2020). בתחום המבוגרים קיימת גם מגמה לסטנדרטיזציה של מדדי תוצאה כדי להשוות איכות טיפול (de Kleuver, 2021).
8) היבטים נפשיים וחברתיים: עקמת היא גם “חוויה”
במיוחד אצל מתבגרים, עקמת ומחוך יכולים להשפיע על דימוי גוף, השתתפות חברתית, פעילות ספורטיבית ושינה. לכן טיפול מוצלח אינו רק “להוריד מעלות”, אלא גם לשמר איכות חיים, לעודד היענות למחוך (שעות לבישה), ולבנות תכנית פעילות שאפשר להתמיד בה לאורך זמן (Weinstein, 2013; Negrini, 2018). שילוב הסבר ברור (“למה מחוך חשוב”, “מה המדד להצלחה”), מטרות תפקודיות ותמיכה סביבתית, מעלה היענות ומשפר סיכויי הצלחה (Weinstein, 2013; El Hawary, 2019).
9) טיפול כירופרקטי בעקמת: מה המחקר מאפשר לומר בזהירות?
כאן חשוב להיות מדויקים: טיפול כירופרקטי כולל לעיתים מניפולציות/מוביליזציות, טיפול רקמות רכות, הדרכה ותרגול. השאלה המרכזית היא האם זה משנה את מהלך העקמת (Cobb/progression) או בעיקר מסייע בסימפטומים ותפקוד.
א. ראיות לגבי כירופרקטיקה כטיפול “מתקן עקמת”
סקירה שיטתית של הספרות הכירופרקטית מצאה שאין מחקרי RCT איכותיים שמוכיחים שמניפולציה בלבד מתקנת עקמת באופן אמין לפי קריטריונים מחמירים ומעקב ארוך טווח (McAviney, 2013). כלומר, אין בסיס חזק לטעון שטיפול כירופרקטי סטנדרטי “מיישר עקמת” או מחליף מחוך/תרגול ייעודי.
ב. ראיות לגבי טיפול ידני/מניפולציה כחלק מגישה שמרנית
מטא־אנליזה על “manual therapy” ב־AIS מצאה שייתכנו שינויים קצרי טווח במדדים מסוימים, אך איכות הראיות, ההטרוגניות, וההבדלים בפרוטוקולים מגבילים מסקנות חזקות לגבי תיקון עקומה לאורך זמן (Sun, 2023). סקירה שיטתית עדכנית על מניפולציה מהירה (HVLA) דיווחה על השפעה מוגבלת על דפורמציה ועל איכות חיים, עם פוטנציאל להשפעה על כאב אצל חלק מהמטופלים, שוב, לא כתחליף לטיפול שמרני מבוסס (Piqueras-Toharias, 2024).
ג. אז איפה זה יכול להשתלב באופן מבוסס?
בפועל, שילוב זהיר יכול להיות רלוונטי בעיקר כאשר המטרה היא:
- ניהול כאב והפחתת מגבלות תנועה כדי לאפשר השתתפות ב־PSSE/חיזוק
- עבודה על תפקוד כללי (פעילות, נשימה, סבולת) לצד תכנית תרגול ייעודית
- שיתוף פעולה עם אורתופד/פיזיותרפיה במיוחד במתבגרים עם סיכון התקדמות
גישה כזו מתיישבת עם ההבנה שהכלים בעלי הראיות החזקות יותר לשינוי מסלול ב־AIS הם מחוך (Weinstein, 2013) ו־PSSE (Negrini, 2018; Kuru, 2016; You, 2024), ואילו טיפול ידני יכול לשמש לכל היותר כתוספת סימפטומטית/תפקודית, בהתאם למצב.
10) מסקנות פרקטיות
- עקמת היא עיוות תלת־ממדי; ההחלטות תלויות בעיקר ב־Cobb ובפוטנציאל גדילה/סיכון התקדמות (Kaelin, 2020; Sanders, 2008).
- מחוך הוא טיפול שמרני בעל ראיות חזקות להפחתת התקדמות לעקומות ניתוחיות, עם חשיבות קריטית להיענות (Weinstein, 2013).
- תרגול ייעודי (PSSE) הראה תועלת במדדים רדיוגרפיים ותפקודיים בחלק מהמחקרים, ומומלץ במסגרות שמרניות מודרניות (Negrini, 2018; Kuru, 2016; You, 2024).
- ניתוח (איחוי) נשקל בעקומות מתקדמות; VBT מציע חלופה ללא איחוי למטופלים מסוימים אך עם שיעור סיבוכים/רוויזיות שאינו זניח (Roser, 2023; Hantouly, 2025; Abdelaal, 2025).
- טיפול כירופרקטי אינו מוכח כטיפול שמתקן עקמת לאורך זמן, אך יכול להשתלב בזהירות כתוספת לניהול כאב/תפקוד, בלי להחליף מחוך או PSSE במי שנמצא בסיכון התקדמות (McAviney, 2013; Sun, 2023; Piqueras-Toharias, 2024).
11) אלגוריתם לסינון מטופלים עם עקמת
להלן אלגוריתם החלטה קצר (קליני־מעשי) לפי גיל + Cobb + Sanders/Risser + תסמינים. הוא מיועד כעזר סיכום ולא מחליף הערכה של אורתופד/ית עמוד שדרה.
0) שלב “סינון” לפני הכל
אם יש אחד מהבאים → הפניה דחופה/מהירה לאורתופד/ית + לרוב הדמיה מלאה:
- כאב גב חזק, מתמשך או לילי, ירידה במשקל/חום, טראומה משמעותית
- סימנים נוירולוגיים: חולשה, נימול מתקדם, שינוי בסוגרים
- עקמת שמופיעה לפני גיל 10, או מתקדמת מהר מאוד
- חשד לעקמת מולדת/נוירו־שרירית (ממצאים נוספים, מחלות רקע)
1) הגדרת קבוצת גיל
A) גיל 0 – 9 (Early-onset)
כל עקמת מבנית (Cobb ≥10°) → הפניה למומחה/ית (מסלול ייעודי; לא אותו אלגוריתם של מתבגרים).
B) גיל 10 – 18 (Adolescent idiopathic scoliosis – AIS)
ממשיכים לפי Cobb + בשלות שלד (Sanders/Risser) + תסמינים.
C) גיל ≥18 (Adult scoliosis)
ניהול בעיקר לפי תסמינים תפקודיים/נוירולוגיים ואיזון סגיטלי, לא רק לפי Cobb.
2) AIS: קביעת “סיכון גדילה” לפי Sanders/Risser
ככלל אצבע שימושי:
- סיכון גבוה להתקדמות: Sanders 1 – 3 (או Risser 0 – 1)
- סיכון בינוני: Sanders 4 – 5 (או Risser 2 – 3)
- סיכון נמוך/סיום גדילה: Sanders 6 – 8 (או Risser 4 – 5)
3) AIS: אלגוריתם לפי Cobb (בצילום עמידה) + בשלות + תסמינים
Cobb <10°
- לא עקמת מבנית (לרוב וריאציה/יציבתי) → מעקב קליני לפי צורך.
Cobb 10 – 19°
Sanders 1 – 3 / Risser 0 – 1 (גבוה):
- מעקב כל 3 – 4 חודשים
- שקול/י PSSE (תרגול ייעודי לעקמת) במיוחד אם יש נטייה לעלייה.
Sanders 4 – 5 / Risser 2 – 3 (בינוני):
- מעקב כל 4 – 6 חודשים
- PSSE לפי תפקוד/העדפה.
Sanders 6 – 8 / Risser 4 – 5 (נמוך):
מעקב כל 6 – 12 חודשים או שחרור אם יציב.
Cobb 20 – 24°
גבוה (Sanders 1 – 3 / Risser 0 – 1):
- מעקב צפוף (3 – 4 חודשים) + PSSE
- שקילה מוקדמת של מחוך אם יש התקדמות (למשל +5°) או עקומה עם דפוס/סיכון גבוה.
בינוני (Sanders 4 – 5 / Risser 2 – 3):
- PSSE + מעקב 4 – 6 חודשים
- מחוך אם יש התקדמות מתועדת.
נמוך (Sanders 6 – 8 / Risser 4 – 5):
- לרוב מעקב בלבד, אלא אם יש תסמינים/החמרה.
- Cobb 25 – 40° (אזור “ברייס קלאסי”)
עדיין גדל/ה (Sanders 1 – 5 או Risser 0 – 3):
- מחוך + PSSE
- דגש קריטי: שעות לבישה (מנה־תגובה)
- מעקב לרוב כל 3 – 6 חודשים.
קרוב/ה לסיום גדילה (Sanders 6 – 8 / Risser 4 – 5):
- לרוב PSSE/מעקב; מחוך נשקל רק אם יש עדיין גדילה/התקדמות.
Cobb 40 – 45°
אם עדיין יש גדילה או יש התקדמות:
- דיון מומחה על המשך מחוך מול תכנון ניתוחי לפי דפוס עקומה, תפקוד, ותיאום ציפיות.
אם קרוב/ה לסיום גדילה ויציב:
- מעקב + PSSE; החלטה אינדיבידואלית.
Cobb ≥45 – 50°
- לרוב הערכת ניתוח (בעיקר אם יש גדילה שנותרה או התקדמות).
- אופציות כוללות איחוי אחורי; במועמדים מסוימים ולא־בשלים שלדית ייתכן דיון על פתרונות “ללא איחוי” (כמו tethering) בהתאם לקריטריונים ולמרכז המטפל.
References:
Abdelaal, M., et al. (2025). Anterior vertebral body tethering versus posterior spinal fusion for adolescent idiopathic scoliosis: A systematic review and meta-analysis. Journal of Clinical Medicine, 14(19), 6707.
Bellamy, M., et al. (2026). EOS imaging and scoliosis: The clinical applicability and intra-/interobserver repeatability of 3D measurements. Skeletal Radiology.
de Kleuver, M., et al. (2021). The Scoliosis Research Society adult spinal deformity standard outcome set. European Spine Journal, 30(10), 2870-2885.
Dubousset, J., Charpak, G., Skalli, W., Deguise, J., & Kalifa, G. (2010). EOS: A new imaging system with low-dose radiation in a standing position for spine and bone & joint disorders. Journal of Musculoskeletal Research, 13(1), 1-12.
El Hawary, R., et al. (2019). Brace treatment in adolescent idiopathic scoliosis: Risk factors for failure. Journal of Pediatric Orthopaedics, 39(9), e708-e714.
Food and Drug Administration. (2025). Vertebral Body Tethering System (H190005): Summary of Safety and Effectiveness Data (SSED). U.S. FDA.
Grossman, D. C., Curry, S. J., Owens, D. K., Barry, M. J., Caughey, A. B., Davidson, K. W., Doubeni, C. A., Epling, J. W., Kemper, A. R., Krist, A. H., Kubik, M., Landefeld, C. S., Mangione, C. M., Phipps, M. G., Silverstein, M., Simon, M. A., Tseng, C.-W., & US Preventive Services Task Force. (2018). Screening for adolescent idiopathic scoliosis: US Preventive Services Task Force recommendation statement. JAMA, 319(2), 165-172.
Hantouly, A. T., et al. (2025). Vertebral body tethering for adolescent idiopathic scoliosis: An umbrella review of systematic reviews. International Journal of Spine Surgery.
Jada, A., et al. (2017). Evaluation and management of adolescent idiopathic scoliosis. Neurosurgical Focus, 43(4), E2.
Kaelin, A. J. (2020). Adolescent idiopathic scoliosis: Indications for bracing and conservative treatments. Annals of Translational Medicine, 8(2), 28.
Kelly, A., & al. (2020). Adult degenerative scoliosis – A literature review. Journal of Clinical Orthopaedics and Trauma, 11(5), 800-806.
Kotwal, S., Pumberger, M., Hughes, A., & Girardi, F. (2011). Degenerative scoliosis: A review. HSS Journal, 7(3), 257-264.
Kuru, T., Yeldan, İ., Dereli, E. E., Özdinçler, A. R., Dikici, F., & Çolak, İ. (2016). The efficacy of three-dimensional Schroth exercises in adolescent idiopathic scoliosis: A randomised controlled clinical trial. Clinical Rehabilitation, 30(2), 181-190.
Law, M., Ma, W. K., Chan, E., & colleagues. (2017). Evaluation of cumulative effective dose and cancer risk from scoliosis imaging using the EOS system. European Journal of Radiology, 96, 128-135.
McAviney, J., Schulz, D., Bock, R., Harrison, D. E., & Holland, B. (2013). Chiropractic treatment of scoliosis: a systematic review of the scientific literature. Scoliosis, 8(1), 23.
Roser, M. J., et al. (2023). Vertebral body tethering for idiopathic scoliosis: A systematic review and meta-analysis. Journal of Spine Surgery, 9(Suppl 1), S1-S12.
Sanders, J. O., Khoury, J. G., Kishan, S., Browne, R. H., Mooney, J. F., Arnold, K. D., McConnell, S. J., Bauman, J. A., & Finegold, D. N. (2008). Predicting scoliosis progression from skeletal maturity: A simplified classification during adolescence. The Journal of Bone and Joint Surgery. American Volume, 90(3), 540-553.
Schreiber, S., Parent, E. C., Moez, E. K., Hedden, D. M., Hill, D., Moreau, M., Southon, S. C., & Lou, E. (2016). Schroth physiotherapeutic scoliosis-specific exercises added to the standard of care lead to better Cobb angle outcomes in adolescents with idiopathic scoliosis, An assessor and statistician blinded randomized controlled trial. PLOS ONE, 11(12), e0168746.
Silva, F. E., & Lenke, L. G. (2010). Adult degenerative scoliosis: Evaluation and management. Neurosurgical Focus, 28(3), E1.
Sun, Y., et al. (2023). Spinal manual therapy for adolescent idiopathic scoliosis: A meta-analysis. BioMed Research International, 2023, 7928429.
Weinstein, S. L., Dolan, L. A., Wright, J. G., & Dobbs, M. B. (2013). Effects of bracing in adolescents with idiopathic scoliosis. The New England Journal of Medicine, 369(16), 1512-1521.
You, M. J., et al. (2024). Effectiveness of physiotherapeutic scoliosis-specific exercises in adolescent idiopathic scoliosis: A systematic review and meta-analysis. Archives of Physical Medicine and Rehabilitation.