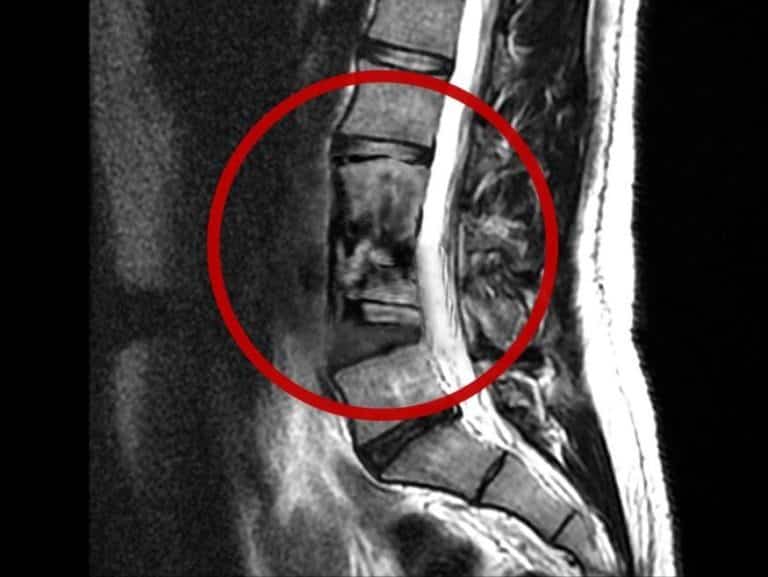
דלקת זיהומית בעמוד השדרה אינה בעיה שכיחה אך היא בעיה רצינית שחשוב להיות מודע לה. כאבים בעמוד השדרה מהווים את אחת הבעיות הבריאותיות השכיחות ביותר לאדם. כאבים אלה גורמים לעוגמת נפש, פגיעה באיכות החיים ונזקים כלכליים כבדים. ברוב המקרים, הכאב נגרם ממתיחת שריר בגב. בחלק קטן יותר מהמקרים הגורמים לכאב משמעותיים יותר וכוללים בין היתר דלקת זיהומית בעמוד השדרה. דלקת זיהומית כזאת עלולה להתפתח בכל אחד מחלקי עמוד השדרה או הרקמות הסמוכות. מחלה זיהומית בעמוד השדרה אינה שכיחה אך פוטנציאל ניזקה מחייב כל קלינאי לשלול את קיומה.
דלקת זיהומית בעמוד השדרה יכולה להתפתח בגלל פעילות חיידקית, פעילות פטרייתית או ויראלית. הגורמים המזהמים הללו יכולים לתקוף כל רקמה בעמוד השדרה ובכלל זה חוליות, דיסקים בין חולייתיים, תעלת חוט השדרה, חוט השדרה ועוד. ישנם מחקרים שמזהים עלייה בשכיחות של זיהומים חיידקיים בעמוד השדרה. אחת הסיבות לכך הם המזרקים המזוהמים שבהם משתמשים מכורים לסמים. זיהום בעמוד השדרה מחייב זיהוי וטיפול מהירים. עיכוב בכך משמעותו הרס מקומי נרחב ואף סיכון חיים. למרות שהטיפול בדלקות זיהומיות בעמוד השדרה השתפר מאוד עדיין 2% – 20% מהסובלים ממחלה זאת מתים.
דלקת זיהומית בעמוד השדרה – רקע
דלקת זיהומית בעמוד השדרה, המכונה בספרות המקצועית ספונדילודיסקיטיס (Spondylodiscitis), אוסטאומיאליטיס חולייתית (Vertebral Osteomyelitis) או דלקת דיסק-חוליה, מהווה אתגר אבחנתי וטיפולי מורכב ברפואה המודרנית. מדובר בתהליך זיהומי המערב את הדיסק הבין-חולייתי, את גופי החוליות הסמוכות, ולעיתים קרובות את הרקמות הרכות הפרא-וורטברליות ואת החלל האפידורלי. על אף היותה ישות קלינית מוכרת מזה מאות שנים (תוארה לראשונה על ידי פרסיבל פוט במאה ה-18 בהקשר של שחפת), העשורים האחרונים מתאפיינים בשינוי דרמטי בפרופיל האפידמיולוגי של המחלה, בעלייה בשכיחותה, ובשינויים בגישות האבחון והטיפול (Mavrogenis et al., 2017).
חשיבותו של מאמר זה נובעת מהפער הקיים לעיתים קרובות בין הופעת הסימפטומים הראשוניים – המתבטאים לרוב ככאב גב לא ספציפי – לבין האבחנה הסופית. פער זה, המכונה "העיכוב האבחנתי", עומד במרכז הדיון הקליני, שכן הוא הגורם הישיר להתפתחות סיבוכים נוירולוגיים בלתי הפיכים, עיוותים בעמוד השדרה (Deformity), נכות תפקודית ותמותה. עבור קלינאים ראשוניים, ובפרט עבור המקצוע הכירופרקטי המהווה נקודת מגע ראשונה עבור מטופלים רבים הסובלים מכאבי גב, ההבנה המעמיקה של הפתולוגיה הזו איננה בגדר העשרה אקדמית גרידא, אלא צורך קיומי בניהול סיכונים ובשמירה על בטיחות המטופל (Quesnele et al., 2012).
מאמר זה דן במנגנוני המחלה, באפידמיולוגיה המשתנה, באתגרים האבחנתיים (כולל ההבחנה המבדלת), בחידושים הטיפוליים (כגון המעבר לטיפול פומי בעקבות מחקר ה-OVIVA), ובממשק הקריטי שבין רפואת עמוד השדרה לכירופרקטיקה.
פרק 1: אפידמיולוגיה ומגמות עולמיות
1.1 שכיחות ומגמות עליה (2000-2026)
הספרות הרפואית מצביעה באופן עקבי על עלייה מתמדת בשכיחות ספונדילודיסקיטיס בעולם המערבי. אם בעבר נחשבה המחלה לנדירה, עם שיעורי היארעות של 1:100,000 עד 1:250,000, הנתונים העדכניים מציירים תמונה שונה בתכלית. מחקר מקיף שנערך בגרמניה וסקר נתונים בין השנים 2010 ל-2020 הצביע על עלייה חדה במספר המקרים המוחלטים בשיעור של 41.6%, כאשר שיעור ההיארעות הגיע ל-14.4 מקרים לכל 100,000 תושבים (Ryang & Akbar, 2020; Viezens et al., 2023). מגמה זו אינה ייחודית לאירופה; נתונים מארה"ב, דרום קוריאה ויפן משקפים עליות דומות.
ניתן לייחס את העלייה בשכיחות למספר גורמים דמוגרפיים ורפואיים המזינים זה את זה:
- הזדקנות האוכלוסייה: הגיל הוא גורם הסיכון המשמעותי ביותר. הנתונים מראים כי כ-60% מהמקרים מתרחשים בחולים מעל גיל 70 (Viezens et al., 2023). תופעה זו מכונה לעיתים "הצונאמי הכסוף" של זיהומי השלד.
- תחלואה נלווית (Comorbidities): העלייה בשכיחות מחלות כרוניות, ובראשן סוכרת (Diabetes Mellitus), אי-ספיקת כליות כרונית (בדגש על מטופלי המודיאליזה), ומחלות הגורמות לדיכוי חיסוני, יוצרת קרקע פורייה להתפתחות זיהומים המטוגניים (Shissler et al., 2025).
- התקדמות ברפואה הפולשנית: הפרדוקס של הרפואה המודרנית הוא שדווקא היכולת לבצע פרוצדורות מצילות חיים או משפרות איכות חיים מגבירה את הסיכון לזיהומים. השימוש הנרחב בצנתרים ורידיים מרכזיים (CVC), קוצבי לב, ופרוצדורות פולשניות בעמוד השדרה (הזרקות אפידורליות, ניתוחי גב, דיסקוגרפיה) מספק שער כניסה ישיר לחיידקים (Issa et al., 2018).
1.2 הבדלים גיאוגרפיים: המקרה של ישראל ואגן הים התיכון
בעוד שבעולם המערבי (ארה"ב וצפון אירופה) הגורם הדומיננטי הוא Staphylococcus aureus, האפידמיולוגיה במזרח התיכון, ובישראל בפרט, שונה ומורכבת יותר בשל נוכחותם של פתוגנים אנדמיים.
ברוצלוזיס (Brucellosis):
מחלה זואונוטית זו, הנגרמת על ידי חיידקי Brucella (בעיקר B. melitensis המועבר מצאן), מהווה גורם אטיולוגי מרכזי לספונדילודיסקיטיס בישראל (בעיקר בנגב), בטורקיה ובמדינות אגן הים התיכון. מחקרים מצביעים על כך שבאזורים אנדמיים, ברוצלוזיס אחראית ל-21% עד 48% ממקרי הזיהום בעמוד השדרה (Pappas et al., 2006; Turunc et al., 2008). נתונים ממשרד הבריאות הישראלי ומחקרים מקומיים מראים כי בקרב האוכלוסייה הבדואית בנגב, שיעורי ההיארעות של ברוצלוזיס הגיעו לשיא בעשור האחרון, כאשר מעורבות של עמוד השדרה (Brucellar Spondylitis) היא הסיבוך האוסטאו-ארטיקולרי השכיח והרציני ביותר (Almadi et al., 2022).
שחפת (Tuberculosis):
למרות הירידה בשכיחותה במערב, שחפת עמוד השדרה (Pott's Disease) נותרת גורם משמעותי במדינות מתפתחות ובאוכלוסיות מהגרים במדינות מפותחות. בישראל, מקרים אלו מזוהים לעיתים קרובות בקרב מהגרי עבודה או עולים מאזורים אנדמיים (אתיופיה, בריה"מ לשעבר). השחפת מתאפיינת במהלך הרסני יותר, עם נטייה ליצירת מורסות קרות (Cold Abscesses) ולדפורמציה קיפוטית קשה ("גיבנת") (Garg & Somvanshi, 2011).
פרק 2: פתוגנזה ומיקרוביולוגיה
הבנת המנגנון שבו חיידקים חודרים ומתבססים בעמוד השדרה היא קריטית להבנת האבחון והטיפול.
2.1 דרכי ההדבקה
ניתן לסווג את הזיהומים בעמוד השדרה לשלושה מנגנונים עיקריים:
פיזור המטוגני (Hematogenous Spread):
זהו המנגנון השכיח ביותר, האחראי ל-60-80% מהמקרים (Zimmerli, 2010). המבנה הווסקולרי של החוליה הופך אותה לפגיעה במיוחד. עורקיקים (Nutrient arteries) החודרים לגוף החוליה יוצרים רשת קפילרית צפופה ומפותלת באזור לוחית הקצה (Vertebral Endplate). זרימת הדם האיטית באזור זה מאפשרת לחיידקים המסתובבים בזרם הדם (Bacteremia) לשקוע ולהתיישב ברקמה.
- במבוגרים: הדיסק הבין-חולייתי הוא רקמה א-ווסקולרית (ללא אספקת דם). לכן, הזיהום מתחיל תמיד בלוחית הקצה של החוליה (Spondylitis) ומשם מתפשט באופן משני לדיסק (Discitis) ולחוליה השכנה. זו הסיבה שהמונח המדויק הוא "Spondylodiscitis".
- בילדים: הדיסק עדיין מקבל אספקת דם ישירה, ולכן ייתכן זיהום ראשוני של הדיסק (Discitis) ללא מעורבות חולייתית ראשונית (Gouliouris et al., 2017).
הדבקה ישירה (Direct Inoculation):
- מתרחשת בעקבות חדירה של גוף זר מזוהם. זהו מנגנון אופייני לזיהומים לאחר ניתוחי גב (Post-operative infection), הזרקות ספינליות, דיקור מותני (Lumbar Puncture), או טראומה חודרת (פציעות ירי או דקירה). שכיחות מנגנון זה עולה במקביל לעלייה במספר הפרוצדורות (Duarte & Vaccaro, 2013).
התפשטות מרקמה סמוכה (Contiguous Spread):
- זיהום המתפשט מאיבר סמוך, כגון אבצס בכיס המרה, קרע בוושט, או זיהום באבי העורקים (Aortic graft infection). מנגנון זה נדיר יותר אך מחייב ערנות קלינית גבוהה (Zimmerli, 2010).
2.2 הפתוגנים העיקריים
הפרופיל המיקרוביולוגי משתנה בהתאם לאזור הגיאוגרפי ולמצב החיסוני של החולה:
| קבוצת פתוגנים | מיקרואורגניזם | מאפיינים והקשר קליני | שכיחות משוערת |
| חיידקים גראם-חיוביים | Staphylococcus aureus (MSSA/MRSA) | הגורם השכיח ביותר בעולם המערבי. זני MRSA מהווים אתגר טיפולי בשל עמידות וקושי בחדירה לעצם. החיידק מייצר ביופילם המגן עליו מפני אנטיביוטיקה. | >50% (Herren et al., 2017) |
| Coagulase-negative Staphylococci | שכיח בזיהומים הקשורים למשתלים (ניתוחי גב) או בחולים עם צנתרים. | 5-15% | |
| חיידקים גראם-שליליים | Escherichia coli, Pseudomonas aeruginosa | שכיח בקשישים, חולים עם זיהומים בדרכי השתן (מקור המטוגני), ומשתמשי סמים בהזרקה (IVDU). | 15-25% (Surgers et al., 2024) |
| זואונוטיים | Brucella spp. | אנדמי במזרח התיכון. מהלך כרוני יותר, פוגע לרוב בחוליות המותניות. | משתנה (עד 40% באזורים אנדמיים) |
| מיקובקטריה | Mycobacterium tuberculosis | הגורם המוביל במדינות מתפתחות. הרס נרחב של החוליות (Gibbus deformity). | תלוי גיאוגרפיה |
| פטריות | Candida spp., Aspergillus | מופיע כמעט אך ורק בחולים מדוכאי חיסון קשים או לאחר שימוש ממושך באנטיביוטיקה רחבת טווח. | <1% |
פרק 3: תמונה קלינית ואבחון
3.1 האתגר הקליני: "החקיין הגדול"
האבחון של ספונדילודיסקיטיס נחשב לאחד המאתגרים ברפואת עמוד השדרה. הסיבה העיקרית לכך היא חוסר הספציפיות של הסימפטומים. בניגוד לזיהומים אחרים המציגים סערה קלינית מיידית, זיהום בעמוד השדרה מתפתח לעיתים קרובות באופן אינדולנטי (איטי), מה שמוביל לעיכוב אבחנתי ממוצע של 2 עד 6 חודשים (Mylona et al., 2009).
הטריאדה הקלאסית (The Classic Triad):
באופן מסורתי, הספרות תיארה שלושה סימנים: חום, כאב גב וחסר נוירולוגי. אולם, מחקרים עדכניים מראים כי הטריאדה המלאה מופיעה רק במיעוט קטן של החולים (10-15%), ולכן הסתמכות עליה מובילה לפספוס אבחנתי.
- כאב גב: הסימפטום השכיח והעקבי ביותר (>90%). בניגוד לכאב מכאני המוקל במנוחה, הכאב הזיהומי הוא לרוב פרוגרסיבי, קבוע, ומתאפיין בהחמרה לילית (Nocturnal pain) שאינה מגיבה למשככי כאבים רגילים (Homagk et al., 2019).
- חום: מופיע רק ב-45% עד 60% מהחולים בזיהומים פיוגניים, ושכיחותו נמוכה עוד יותר בזיהומי ברוצלה או שחפת. היעדר חום אינו שולל אבחנה (Mavrogenis et al., 2017).
- סימנים נוירולוגיים: חולשה, הפרעות תחושה, או הפרעות בסוגרים מופיעים בשלבים מתקדמים ומעידים לרוב על לחץ על חוט השדרה כתוצאה מאבצס אפידורלי (Epidural Abscess) או קריסה חולייתית. הופעתם היא תמרור אזהרה המחייב התערבות דחופה (Davis et al., 2004).
3.2 בדיקות מעבדה
בדיקות הדם משמשות ככלי סקירה ראשוני (Screening), אך אין להן ערך אבחנתי ספציפי ללא הדמיה:
- מדדי דלקת (CRP, ESR): מדד ה-CRP (C-Reactive Protein) הוא הרגיש ביותר, ורמתו מוגברת ב-90-98% מהמקרים. הוא גם המדד הראשון להגיב לטיפול אנטיביוטי מוצלח, ולכן משמש למעקב. שקיעת הדם (ESR) מוגברת גם היא אך יורדת לאט יותר (Berbari et al., 2015).
- ספירת דם (WBC): באופן מפתיע, לויקוציטוזיס (עלייה בכדוריות לבנות) מופיעה רק בכשליש עד מחצית מהחולים. ספירה תקינה אינה שוללת זיהום, ממצא שמטעה קלינאים רבים (Mavrogenis et al., 2017).
3.3 הדמיה (Imaging) – המפתח לאבחנה
MRI (תהודה מגנטית):
בדיקת הבחירה (Gold Standard) לאבחון ספונדילודיסקיטיס, עם רגישות של 96% וסגוליות של 93% (Dunbar et al., 2018). ה-MRI מאפשר לזהות את השינויים בשלבים המוקדמים ביותר (בצקת בלשד העצם) וכן להעריך את המעורבות של הרקמות הרכות (פלגמון, אבצס).
ממצאים אופייניים: סיגנל נמוך ב-T1 וסיגנל גבוה ב-T2/STIR בגופי החוליות ובדיסק. האדרה (Enhancement) לאחר הזרקת חומר ניגוד (Gadolinium) היא קריטית לאבחנה (Diehn, 2012).
אתגר האבחנה המבדלת: האתגר הגדול ב-MRI הוא להבדיל בין זיהום לבין שינויים ניווניים דלקתיים מסוג Modic Type 1. שניהם מראים בצקת. אולם, סימנים המכוונים לזיהום כוללים: היעלמות הגבול החד של הלוחית (Endplate destruction), סיגנל גבוה מאוד בתוך הדיסק (בניגוד לדיסק מנוון שהוא "שחור" ויבש), ומעורבות של הרקמות הרכות (Paravertebral abscess) (Patel et al., 2014). השימוש ברצפי דיפוזיה (DWI) מסייע בהבדלה זו ("Claw Sign" אופייני לניוון לעומת סיגנל דיפוזי בזיהום).
CT (טומוגרפיה ממוחשבת):
פחות רגיש לרקמות רכות, אך עדיף להערכת הרס גרמי (Bone destruction) וגזים בתוך הדיסק. משמש בעיקר להנחיית ביופסיות או בחולים שאינם יכולים לבצע MRI (למשל, בעלי קוצבים ישנים).
רפואה גרעינית (PET-CT):
בדיקת 18F-FDG PET-CT הפכה לכלי אבחנתי מוביל, במיוחד במקרים בהם ה-MRI אינו חד-משמעי או בחולים עם משתלים מתכתיים (הגורמים להפרעות ב-MRI). הרגישות והסגוליות של PET-CT מתקרבות לאלו של MRI (96% ו-95% בהתאמה), והיא יעילה במיוחד לשלילת זיהום או לאיתור מוקדי זיהום נוספים בגוף (Faldini et al., 2021; Glaudemans et al., 2016).
3.4 ביופסיה וזיהוי פתוגן
הנחיות ה-IDSA (Infectious Diseases Society of America) קובעות כי יש לבצע ניסיון לזיהוי הפתוגן לפני תחילת טיפול אנטיביוטי (אלא אם החולה במצב של ספסיס מסכן חיים).
תרביות דם: חובה לקחת 2 סטים. הן חיוביות בכ-50-70% מהמקרים וחוסכות צורך בביופסיה פולשנית (Berbari et al., 2015).
ביופסיה מונחית CT: אם תרביות הדם שליליות, מבוצעת ביופסיה מהדיסק או החוליה. אחוז ההצלחה בזיהוי החיידק עומד על כ-60-70%.
שיטות מולקולריות: במקרים של תרביות שליליות ("Culture-negative"), נעשה שימוש גובר בשיטות ריצוף גנטי מתקדמות (mNGS – Metagenomic Next-Generation Sequencing) המאפשרות לזהות שיירי DNA של חיידקים נדירים או כאלו שכבר טופלו באנטיביוטיקה (Zhang et al., 2020).
פרק 4: כירופרקטיקה וזיהומים בעמוד השדרה
למקצוע הכירופרקטיקה יש מעמד ייחודי בניהול בריאות עמוד השדרה בקהילה. כירופרקטים מתפקדים לעיתים קרובות כ"שומרי סף" (Portal of Entry providers) עבור מטופלים עם כאבי גב אקוטיים וכרוניים. המפגש הקליני הזה טומן בחובו אחריות כבדה: היכולת להבדיל בין כאב גב מכאני שכיח (Mechanical Low Back Pain) לבין פתולוגיה זיהומית מסכנת חיים.
4.1 "דגלים אדומים" בהקשר הכירופרקטי
הנחיות קליניות של ארגונים מובילים, כגון פדרציית הכירופרקטיקה העולמית (WFC) ואיגוד הכירופרקטים הקנדי (CCA), מדגישות את השימוש ב"דגלים אדומים" לזיהוי פתולוגיות רציניות. מחקרים מראים שלדגלים בודדים יש ערך ניבוי חיובי נמוך, אך שילוב של מספר דגלים מעלה את החשד משמעותית (Finucane et al., 2020).
טבלה 1: דגלים אדומים לזיהום שדרתי בהערכה כירופרקטית
| דגל אדום | הסבר ומשמעות קלינית | רגישות/סגוליות |
| כאב שאינו מכאני | כאב שאינו מוקל במנוחה, כאב קבוע ועקבי. | רגישות גבוהה, סגוליות נמוכה. |
| כאב לילי (Night Pain) | כאב המעיר משינה, או שהמטופל נאלץ לקום ולהסתובב כדי להקל עליו. | סימן קלאסי לתהליך דלקתי/גידולי (Verhagen et al., 2016). |
| היסטוריה של חום/זיהום | חום סיסטמי לאחרונה, צמרמורות, או זיהום ידוע (ריאות, שתן, עור). | ספציפיות גבוהה לזיהום. |
| דיכוי חיסוני | שימוש כרוני בסטרואידים, סוכרת, HIV, סרטן, השתלת איברים. | מגדיל את הסיכון לזיהום פי 10-20. |
| גיל > 50 (ובעיקר > 70) | כאב גב חדש באוכלוסייה מבוגרת ללא טראומה ברורה. | גורם סיכון דמוגרפי מרכזי. |
| רגישות בניקוש (Percussion Tenderness) | כאב חד בניקוש על הזיז האחורי (Spinous Process) של החוליה. | אחד הסימנים הפיזיקליים המהימנים ביותר לזיהום או שבר (Mylona et al., 2009). |
4.2 סיכונים בטיפול מניפולטיבי בחולה עם זיהום
ביצוע מניפולציה שדרתית (Spinal Manipulative Therapy – SMT) באזור של זיהום פעיל הוא התווית נגד מוחלטת (Absolute Contraindication) לפי כל הקווים המנחים (Chu et al., 2018; Quesnele et al., 2012). הסכנות כוללות:
- גרימת שבר פתולוגי: העצם המודלקת (Osteomyelitis) היא פריכה וחלשה. הפעלת כוח (Thrust) עלולה לגרום לקריסה מיידית של החוליה.
- פיזור הזיהום: מניפולציה עלולה לגרום לפיזור מכאני של המוגלה לתוך תעלת השדרה, מה שיוביל לדלקת קרום המוח (Meningitis) או לאבצס אפידורלי לוחץ.
- עיכוב באבחנה: טיפול שמרני סימפטומטי עלול לתת למטופל תחושת הקלה זמנית (פלצבו או הקלה על ספאזם שרירי), מה שגורם לו לדחות את הפנייה לבירור רפואי מעמיק, בעוד הזיהום ממשיך להתפשט.
4.3 ניתוח מקרי כשל והצלחה באבחון
מקרה 1: ההחמצה הטרגית (Delayed Diagnosis Case)
מקרה בוחן המפורסם בספרות המשפטית-רפואית מתאר מטופל בן 37, מר "תמז" (Thames), שפנה לכירופרקט עם כאב גב תחתון וכאב בטן ימני תחתון. הכירופרקט ביצע בדיקה פיזיקלית שזיהתה כיווץ של שריר הפסואס (Psoas hypertonicity) וייחס זאת לכאב שריר-שלד. המטופל טופל במשך חודשים בטיפול שמרני. בדיעבד, הכאב נבע מאבצס או גידול שהקרין לשריר הפסואס. האיחור באבחנה הוביל להתפשטות המחלה ולתוצאה קטלנית (NCMIC, 2025). לקח: כאב גב המלווה בסימפטומים בטניים או ירידה במשקל מחייב הדמיה מיידית.
מקרה 2: הזיהוי המציל (Successful Referral)
מתואר מקרה של חותרת צעירה (ספורטאית) שהגיעה לכירופרקט עם כאב גב עז. בבדיקה, הכירופרקט זיהה יבלת מזוהמת בעקב (Blister) והעלה חשד לקשר בין הזיהום המרוחק לכאב הגב. הוא נמנע מטיפול מניפולטיבי והפנה אותה למיון. האבחנה הייתה אוסטאומיאליטיס. העירנות הקלינית ל"שער כניסה" עורי (Skin portal of entry) הצילה את המטופלת מנזק נוירולוגי (Quesnele et al., 2012; 2013).
היבטים משפטיים (Medicolegal):
תביעות רשלנות רפואית נגד כירופרקטים ורופאים ראשוניים בנושא זה הן שכיחות ויקרות. בפסק דין משנת 2023, חבר מושבעים פסק פיצויים בסך 20.7 מיליון דולר למטופל שסבל מזיהום שדרתי, בטענה שהרופא התעלם ממדדי דלקת מוגברים (CRP) ואיחר בהפניה ל-MRI (Expert Institute, 2023).
פרק 5: טיפול וניהול רפואי
הטיפול בספונדילודיסקיטיס הוא מולטי-דיסציפלינרי ומחייב שיתוף פעולה הדוק בין אורתופדים/נוירוכירורגים, מומחים למחלות זיהומיות ורדיולוגים.
5.1 המהפכה בטיפול האנטיביוטי: מחקר OVIVA
עד לעשור האחרון, הסטנדרט הטיפולי כלל מתן אנטיביוטיקה תוך-ורידית (IV) למשך 6 שבועות לפחות. גישה זו חייבה אשפוזים ממושכים או שימוש בצנתרים מרכזיים (PICC line) בבית, הכרוכים בסיבוכים משלהם.
נקודת המפנה הגיעה עם פרסום מחקר ה-OVIVA (Oral Versus Intravenous Antibiotics) ב-New England Journal of Medicine (Li et al., 2019). מחקר אקראי מבוקר זה הראה כי בחולים עם זיהום בעצם (Osteomyelitis), מעבר מוקדם לטיפול פומי (דרך הפה) אינו נחות (Non-inferior) בהשוואה להמשך טיפול תוך-ורידי, בתנאי שהחיידק רגיש לאנטיביוטיקה פומית בעלת זמינות ביולוגית גבוהה (כגון Quinolones או Rifampin).
בעקבות המחקר, עודכנו הנחיות ה-SPILF (האיגוד הצרפתי למחלות זיהומיות) ב-2022 והנחיות בינלאומיות אחרות, המאפשרות כיום מעבר לטיפול פומי לאחר כשבועיים של טיפול IV, בתנאי שיש שיפור קליני וירידה במדדי הדלקת (Lacasse et al., 2023).
5.2 טיפול תרופתי בפתוגנים ספציפיים (פרוטוקולים)
טבלה 2: פרוטוקולי טיפול אנטיביוטי נבחרים
| פתוגן | קו ראשון לטיפול | משך טיפול מומלץ | הערות |
| S. aureus (MSSA) | Cefazolin (IV) או Flucloxacillin | 6 שבועות לפחות | מעבר ל-Levofloxacin + Rifampin פומי אפשרי. |
| MRSA | Vancomycin (IV) או Daptomycin | 6-8 שבועות | דורש ניטור רמות תרופה בדם. |
| Brucella spp. | Doxycycline (PO) + Streptomycin (IM) או Doxycycline + Rifampin | 3-6 חודשים ואף יותר | מחייב טיפול משולב למניעת עמידות והישנות. טיפול בודד נכשל לרוב (Pappas et al., 2006). |
| M. tuberculosis | משטר 4 תרופות: Rifampicin, Isoniazid, Pyrazinamide, Ethambutol | 9-12 חודשים | טיפול ממושך חיוני בשל חדירות איטית לרקמת הגרנולומה (Fisher et al., 2015). |
5.3 התערבות כירורגית
הטיפול הכירורגי שמור למקרים בהם הטיפול השמרני נכשל או אינו מספק. האינדיקציות המקובלות לניתוח (לפי הנחיות IDSA 2015 ועדכונים) הן (Berbari et al., 2015; Herren et al., 2017):
- חסר נוירולוגי: לחץ על חוט השדרה או זנב הסוס (Cauda Equina).
- אי-יציבות מכאנית: הרס נרחב של החוליה הגורם לקיפוזיס פתולוגי.
- מורסה גדולה: אבצס אפידורלי שאינו מתנקז או מגיב לאנטיביוטיקה.
- כאב בלתי נשלט: המעיד לרוב על אי-יציבות.
- כישלון טיפול שמרני: החמרה במדדי דלקת או בהדמיה לאחר 4 שבועות של טיפול הולם.
ניתוחים זעיר-פולשניים (MIS):
בשנים האחרונות (2020-2025) חלה עלייה בשימוש בטכניקות אנדוסקופיות (PELD – Percutaneous Endoscopic Lumbar Debridement). מחקרים מראים כי בחולים נבחרים, דברידמנט (הטריה) אנדוסקופי יעיל כמו ניתוח פתוח בהשתלטות על הזיהום, אך עם פחות איבוד דם, פחות כאב וזמן אשפוז קצר משמעותית. שיטה זו אידיאלית לחולים קשישים בסיכון גבוה להרדמה כללית (Wang et al., 2020; Yang et al., 2020).
פרק 6: שיקום, פרוגנוזה וסיבוכים מאוחרים
תהליך ההחלמה מספונדילודיסקיטיס אינו מסתיים עם סיום האנטיביוטיקה. השיקום הוא ארוך ומורכב.
6.1 תוצאות תפקודיות
מחקרים ארוכי טווח (Kehrer et al., 2014; Pola et al., 2017) מראים כי כ-30% עד 50% מהמטופלים סובלים מכאב גב כרוני שיורי ומגבלה תפקודית משמעותית גם שנים לאחר ההחלמה מהזיהום. הפגיעה באיכות החיים מושפעת ישירות מהזמן שחלף עד האבחנה – ככל שהאבחנה עוכבה, כך הנזק המבני לחוליה היה גדול יותר.
שיעורי החזרה לעבודה (Return to Work) נמוכים יחסית, ומטופלים רבים נאלצים לפרוש מעבודתם או לעבור לעבודות פיזיות פחות תובעניות.
6.2 פרוטוקול שיקום
השיקום חייב להיות מותאם ליציבות עמוד השדרה:
- שלב אקוטי (אשפוז): התמקדות במניעת סיבוכי שכיבה (פצעי לחץ, פקקת ורידים), תרגילי נשימה, ושימור טווחי תנועה בגפיים. שימוש במחוך (Brace) נפוץ לייצוב חיצוני ולהפחתת כאב (Oner et al., 2022).
- שלב תת-אקוטי (לאחר שחרור): חיזוק שרירי ליבה איזומטריים (ללא תנועה של עמוד השדרה) כדי לייצב את הגב.
- שלב כרוני: חזרה הדרגתית לפעילות אירובית ולחיזוק דינמי, רק לאחר שיש עדות רדיולוגית לאיחוי גרמי (Bony fusion) או התייצבות של הנגע (Garg & Somvanshi, 2011).
סיכום
דלקת זיהומית בעמוד השדרה היא מחלה דינמית ששכיחותה עולה, המציבה בפני מערכת הבריאות אתגר כפול: זיהוי מוקדם מחד, וטיפול מורכב וממושך מאידך. השינויים האפידמיולוגיים – העלייה בגיל האוכלוסייה, התחלואה הנלווית, והנוכחות של פתוגנים ספציפיים באזורינו כמו ברוצלה – מחייבים ערנות קלינית גבוהה.
עבור הקהילה הרפואית והכירופרקטית, המסר המרכזי הוא שמירה על חשד גבוה ("Index of Suspicion"). כל כאב גב שאינו "מתנהג" לפי הספר, במיוחד בחולים עם גורמי סיכון, חייב להדליק נורה אדומה. שיתוף פעולה בין הדיסציפלינות, שימוש מושכל בהדמיה מתקדמת (MRI/PET-CT), ואימוץ פרוטוקולי טיפול עדכניים (מעבר ל-PO, ניתוחי MIS), הם המפתח להפחתת התמותה והנכות הכרוכה במחלה קשה זו.
References:
Almadi, M., et al. (2022). Musculoskeletal manifestations of brucellosis: A study of 90 cases in Israel. Medical School for International Health.
Berbari, E. F., Kanj, S. S., Kowalski, T. J., et al. (2015). 2015 Infectious Diseases Society of America (IDSA) Clinical Practice Guidelines for the Diagnosis and Treatment of Native Vertebral Osteomyelitis in Adults. Clinical Infectious Diseases, 61(6), e26-e46.
Chu, E. C., Trager, R. J., & Chen, A. T. (2018). Conservative management of low back pain related to unsuspected vertebral osteomyelitis: a case report. Journal of Medical Cases, 9(9), 295-298.
Diehn, F. E. (2012). Imaging of spine infection. Radiologic Clinics of North America, 50(4), 777-798.
Duarte, R. M., & Vaccaro, A. R. (2013). Spinal infection: state of the art and management algorithm. European Spine Journal, 22(12), 2787-2799.
Faldini, C., Nanni, M., Traina, F., et al. (2021). Surgical treatment of spondylodiscitis. Journal of Orthopaedics and Traumatology, 13(1), 5-20.
Garg, R. K., & Somvanshi, D. S. (2011). Spinal tuberculosis: a review. The Journal of Spinal Cord Medicine, 34(5), 440-454.
Herren, C., Jung, N., Pishnamaz, M., et al. (2017). Spondylodiscitis: Diagnosis and Treatment Options. Deutsches Ärzteblatt International, 114(51-52), 875-882.
Kehrer, M., Pedersen, C., Jensen, T. G., & Lassen, A. T. (2014). Increasing incidence of pyogenic spondylodiscitis: a 14-year population-based study. Journal of Infection, 68(4), 313-320.
Lacasse, M., Derolez, S., Bonnet, E., et al. (2023). 2022 SPILF – Clinical practice guidelines for the diagnosis and treatment of disco-vertebral infection in adults. Infectious Diseases Now, 53(3), 104647.
Li, H. K., Rombach, I., Zambellas, R., et al. (2019). Oral versus Intravenous Antibiotics for Bone and Joint Infection (OVIVA). New England Journal of Medicine, 380(5), 425-436.
Mavrogenis, A. F., Megaloikonomos, P. D., Igoumenou, V. G., et al. (2017). Spondylodiscitis revisited. EFORT Open Reviews, 2(11), 447-461.
Mylona, E., Samarkos, M., Kakalou, E., et al. (2009). Pyogenic vertebral osteomyelitis: a systematic review of clinical characteristics. Seminars in Arthritis and Rheumatism, 39(1), 10-17.
NCMIC. (2025). Case Study: Did a Delayed Diagnosis Result in an Untimely Death?. NCMIC Resources.
Pappas, G., Akritidis, N., Bosilkovski, M., & Tsianos, E. (2005). Brucellosis. New England Journal of Medicine, 352(22), 2325-2336.
Patel, K. B., Poplawski, M. M., Pawha, P. S., et al. (2014). Diffusion-Weighted MRI “Claw Sign” Improves Differentiation of Infectious from Degenerative Modic Type 1 Signal Changes of the Spine. American Journal of Neuroradiology, 35(8), 1647-1652.
Quesnele, J. J., & Stern, P. J. (2012). Spinal infection: a case report and review of the literature. Journal of the Canadian Chiropractic Association, 56(3), 209-216.
Ryang, Y. M., & Akbar, M. (2020). Die eitrige Spondylodiszitis: Symptome, Diagnostik und Behandlungsstrategien. Orthopade, 49, 691-701.
Viezens, L., et al. (2023). Trends in the incidence rate of spondylodiscitis cases in Germany between 2010 and 2020. MDPI Clinical Medicine.
Wang, X., et al. (2020). Percutaneous endoscopic interbody debridement and fusion for lumbar tuberculosis. Journal of Neurosurgery: Spine.